药物联合双侧顺行性脑灌注在中低体温停循环A型主动脉夹层手术脑保护中的临床研究〔1〕
2023-05-16李文通张明李弯余俊健钟钦文巫光华刘子由
李文通,张明,李弯,余俊健,钟钦文,巫光华,刘子由*
(1.赣南医学院第一附属医院,江西 赣州 341000;2.瑞金市人民医院,江西 瑞金 342500)
A型主动脉夹层(TAAD)是一种严重危及人类生命的心血管急症[1]。目前外科手术是治疗TAAD的最有效方法,但是术后经常出现并发症(如脑功能障碍),对TAAD患者有不可忽视的负面影响[2-3]。
目前首选脑保护方式是对于全主动脉弓置换患者在中低温停循环(MHCA)下行脑灌注[4]。本研究旨在对比分析TAAD术中中低温停循环单侧顺行选择性脑灌注(UASCP)、双侧顺行选择性脑灌注(BASCP)及BASCP联合术中药物预处理在脑保护方面的临床治疗效果,报告如下。
1 资料与方法
1.1 一般资料
选取2021年1月—2022年2月赣南医学院第一附属医院收治的90 例TAAD患者为研究对象,采用简单随机数字表分为三组(从第一行第一个数字开始,按顺序取数,取到的数依次发给90 名患者,然后用患者得到的数除以3,余数为0的是A组,余数为1的是B组,余数为2的是C组),每组30 例。本研究经赣南医学院第一附属医院伦理委员会批准(伦理编号:LLSC-2022032101),所有入组患者均知情同意并签字。
1.2 纳入和排除标准
纳入标准:符合《心血管外科》Stanford A型主动脉夹层诊断标准;年龄18~70 岁;具有手术指证;患者及近亲属知情同意。排除标准:术前昏迷患者;既往脑部手术和严重创伤史;严重脑卒中后遗症;术前有心跳骤停抢救史;同期或分期截肢患者;临床资料不齐全者。
1.3 麻醉及手术方法
三组患者手术由同一组外科医生及固定的麻醉医生完成,麻醉均采用气管插管全身麻醉,期间肌松剂、镇痛镇静剂根据体表面积定时给药。三组患者均采用孙氏手术。采用正中开胸入路,游离头臂干、左颈总动脉、左锁骨下动脉,在活化凝血时间(ACT)值达标后,行右腋动脉及右心房二极管插管,建立体外循环,放置左心引流管。转流降温,心包置冰,阻断升主动脉。升主动脉切开,经左右冠状动脉开口顺行灌入心脏停搏液。根据夹层情况处理主动脉根部。继续降温至27 ℃,分别阻断并切断头臂干、左颈总、左锁骨下动脉,左颈总、左锁骨下动脉近端缝闭,全身停循环。A组经右腋动脉插管低流量灌注脑组织;B组经右腋动脉及左颈总动脉低流量灌注脑组织;C组在停循环前经体外循环机单纯脑灌注精氨酸+硫酸镁+丙泊酚配方溶液预处理,再经右腋动脉及左颈总动脉低流量灌注脑组织。于降主动脉真腔内植入人工血管支架,人工血管支架近端与降主动脉近端和四分支人工血管主血管远端吻合,逐步恢复远端灌流及心脏复跳。
1.4 观察指标
术中监测指标:手术时间、体外循环时间和心脏停搏时间。术后监测指标:ICU停留时间,长期机械通气(≥7 d)例数和院内死亡例数。术后脑损伤指标:脑灌注结束时瞳孔直径,术后麻醉清醒时间,短暂性神经功能缺损(TND)和永久性神经功能缺损(PND)例数,患者出院前(或死亡时)中国临床神经功能缺损程度(CSS)评分大于16 分的例数。PND 定义为术后出现的神经功能损伤[5]。
1.5 统计学方法
2 结 果
2.1 三组术中临床指标水平比较
三组患者体外循环时间和心脏停搏时间比较,差异无统计学意义(P>0.05);而三组手术时间比较,差异有统计学意义(P<0.05)。与A组相比,B组患者手术时间、体外循环时间明显减少,C组患者手术时间明显增加,差异有统计学意义(P<0.05)。A组与B组的所有项目比较,差异均无统计学意义(P>0.05)(见表1)。

表1 三组术中监测指标比较 单位:min
2.2 三组术后临床指标比较
三组患者长期机械通气(≥7 d)和院内死亡例数比较,差异无统计学意义(P>0.05),但三组患者间术后ICU停留时间比较,差异有统计学意义(P<0.05)。与A组相比,C组ICU停留时间明显缩短,差异有统计学意义(P<0.05)。A组与B组的所有项目比较,差异均无统计学意义(P>0.05)(见表2)。
2.3 三组脑损伤指标比较
三组患者脑灌注结束时瞳孔直径及术后出现PND例数比较,差异无统计学意义(P>0.05);三组患者术后麻醉清醒时间、术后出现TND例数及CSS评分>16 分的例数比较,差异均有统计学意义(P<0.05)。C组患者术后麻醉清醒时间、术后出现TND例数和CSS评分>16分的例数明显低于A组和B组,差异均有统计学意义(P<0.05)。A组与B组的所有项目比较,差异均无统计学意义(P>0.05)(见表3)。
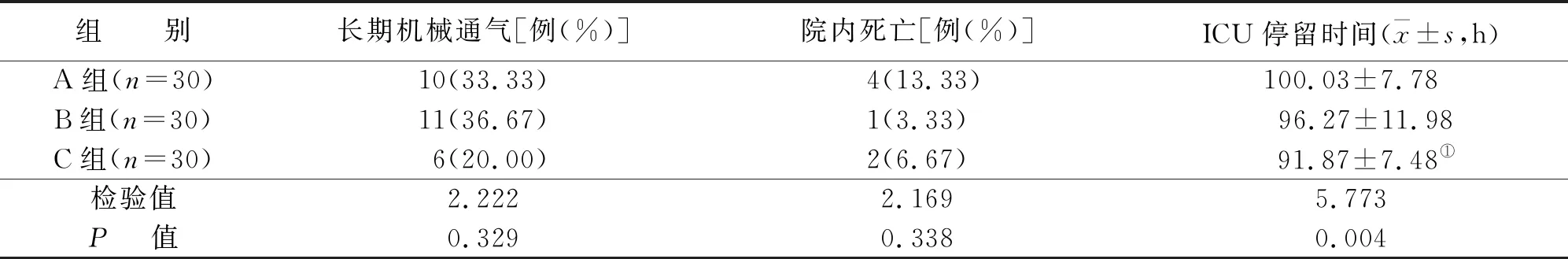
表2 三组术后监测指标数据比较
3 讨 论
由于主动脉病变的复杂性,主动脉病变外科手术治疗对心脏外科医生来说仍然是一项具有挑战性的任务,目前研究显示[6],在主动脉弓手术中顺行选择性脑灌注(ASCP)联合中低体温停循环被认为是最具优势的脑保护方法。临床应用中UASCP及BASCP对脑保护的效果仍然存在争议,其根本问题在于每种脑保护方式均具有不同的弱势[7]。目前已有研究显示[8],部分麻醉药物、钙离子通道拮抗剂、胰蛋白酶抑制剂(乌司他丁)及氧自由基清除剂(依达拉奉)均具有脑保护作用。Fuchs-Buder等[9]对20 例神经外科患者研究表明,静脉注射MgSO4时镁离子(Mg2+)可透过血脑屏障,其对脑保护的作用程度与浓度呈正相关[9]。丙泊酚是一种烷基酸类的短效静脉麻醉药,能与自由基反应产生2,6-二异丙基苯氧基,能够有效发挥清除氧自由基作用[10]。TAAD术中体外循环期间,血液与体外循环机接触诱发机体全身炎症反应,导致炎症因子白介素-1(IL-1)、IL-6以及肿瘤坏死因子-α(TNF-α)的释放。Arg是NO的前体,NO在脑损伤中具有介导损伤与保护的双重作用,源于内皮型一氧化氮合酶(eNOS)的NO有脑保护作用。本研究结果显示,C组采用药物联合BSACP后,术后清醒时间及术后神经功能缺损的发生率均低于A组和B组,提示硫酸镁联合精氨酸及丙泊酚可能具有脑保护协同效应。术后ICU停留时间与术后机械辅助通气时间及ICU安静环境、手术时间、体外循环时间及术后并发中枢神经功能缺损有关。本研究中,A组和B组患者分别采用USACP和BSACP法后显示其术后ICU停留时间长于C组,说明术后ICU停留时间延长与术后神经功能缺损有关。
