糖尿病致动脉粥样硬化的相关途径及中西医治疗进展
2023-05-11肖国庆康学东易希善
肖国庆,康学东,易希善
1. 甘肃中医药大学中西医结合学院(兰州 730000)
2. 甘肃中医药大学附属医院内分泌科(兰州 730000)
糖尿病和动脉粥样硬化在日常生活已普遍存在,它们不受年龄、种族、社会经济以及地域的影响。目前,糖尿病已席卷全球,其中在我国尤为突出。2017 年,第8 版国际糖尿病联盟(International Diabetes Federation,IDF)调查发现,全球糖尿病患者已达4.25亿,其中中国高达1.14亿,位居全球第一,且数量仍在上涨,预计到2045 年将增至1.2 亿[1-2]。研究发现,我国因糖尿病住院的患者中,有17.1%的患者合并有心血管疾病[3]。动脉粥样硬化是血管病变的基础,而外周动脉粥样硬化则更早预示着血管的病变[4-6]。糖尿病患者中合并冠心病者达70%以上,其中约80%死于心血管疾病,是非糖尿病患者的2~4 倍[7]。研究普遍认为糖尿病可促进动脉粥样硬化的发生,而动脉粥样硬化主要由脂质代谢紊乱引起。大量研究表明糖尿病本身同样拥有独立引起动脉粥样硬化发生的病理生理基础。近年来,糖尿病合并动脉粥样硬化的患者逐年增加,西药虽对动脉粥样硬化的治疗有一定的疗效,但也存在副作用大、易产生肌毒性、出血等风险,同时对糖尿病也会产生一定的不利影响。近年来中医药治疗糖尿病合并动脉粥样硬化的相关研究日益增多,且取得了一定的进展,本研究就糖尿病导致动脉粥样硬化的途径以及对糖尿病合并动脉粥样硬化的中西医治疗方法进行相关阐述。
1 糖尿病作用于动脉粥样硬化的途径
糖代谢紊乱、胰岛素抵抗、血脂紊乱及其之间的相互作用可引起血糖、血脂的上升,通过氧化应激、蛋白质糖基化、免疫炎症、内质网应激等一系列作用促进动脉粥样硬化的发生发展(图1)。
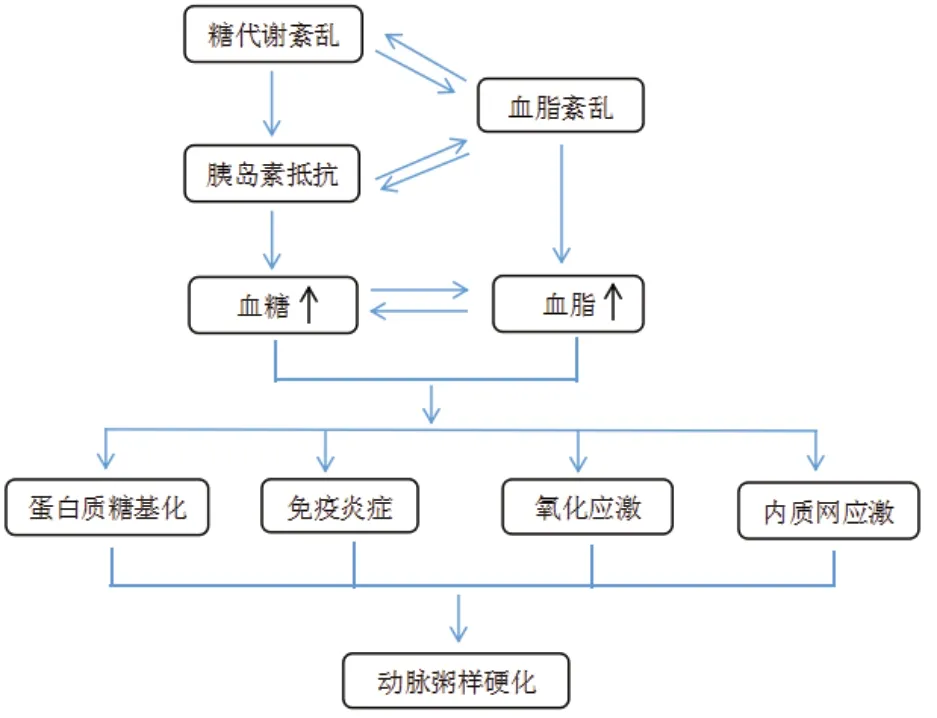
图1 糖尿病致动脉粥样硬化的机制Figure 1. Mechanisms of atherosclerosis caused by diabetes
1.1 糖代谢紊乱
高血糖状态下,内皮细胞被醛糖还原酶等酶催化生成的果糖、山梨醇等覆盖,使细胞外渗透压升高,内部环境受到影响,内皮细胞损坏,致使其变性、水肿[8]。当血管内皮功能遭到损害时,其调节血运的能力将发生障碍,进而导致一氧化氮(NO)的生成减少、血管活性被破坏。另外,还发现其与活性氧的内皮生成呈正相关,会加剧氧化应激反应,在氧化应激反应的作用下,高表达黏附分子、分泌趋化因子,加剧白细胞、血小板等的黏附、滚动并浸润至内膜层,进而诱发动脉粥样硬化的形成[9-10]。
1.2 胰岛素抵抗
胰岛素抵抗(insulin resistance,IR)作为动脉粥样硬化的标志可增加糖尿病的预测价值。因IR 与动脉粥样硬化之间的相互关联,“共同土壤学说”被提出,认为在心脑血管疾病的众多代谢性异常指标中,IR 是关键的致病因素和原始动因[11]。IR 可使体内C 肽及脂联素的水平发生变化,造成脂质代谢紊乱, 致使低密度脂蛋白胆固醇(LDL-C)增多、高密度脂蛋白胆固醇(HDL-C)减少, 进而促进动脉粥样硬化的发生[12]。同时,其还可造成内皮依赖性血管舒张反应降低。在胰岛素抵抗时,因胰岛素的作用减弱,造成氧化应激水平增高,使得相关炎性表达因子,如白介素-1、NF-κB、肿瘤坏死因子α、基质金属蛋白酶等增多,进而使胶原蛋白生成增多、血管平滑肌细胞增生,最终导致粥样斑块形成、动脉内-中膜增厚。
1.3 血脂紊乱
糖尿病患者大多有体内血脂紊乱的现象,且发生率高达50%。血脂与血糖可相互影响、相互促进,共同加剧糖尿病发展及斑块的形成[13]。动脉粥样硬化是由多种原因造成血管内皮细胞炎症反应而引起的一种疾病,脂质能够介导炎症反应并且进一步影响冠心病的发生[14]。当前LDL-C被认为是造成动脉粥样硬化的主要因素,当LDL-C 穿过血管内皮抵达血管壁后,被巨噬细胞吞噬氧化成为泡沫细胞,并不断增加、融合,最终形成动脉粥样硬化斑块的脂质核心[15]。LDL-C 过表达还会趋化炎症细胞,刺激血小板源性生长因子释放,加速血栓形成。高水平的血清总胆固醇(TC)会导致血液高凝,脂代谢功能异常。高水平的甘油三酯(TG)提示脂质含量增加,脂质易在血管壁内膜聚集,进而造成动脉粥样硬化[16]。另外,含有载脂蛋白B(Aop B)的残粒胆固醇具有“穿入”血管内皮的能力,在内皮下堆积并被巨噬细胞吞噬,然后发生细胞表型变化,形成斑块的关键组成部分泡沫细胞与脂质核心,而残粒胆固醇的水平可以通过检测血TG 水平间接反映[17-18]。
1.4 氧化应激
在血糖较高的情况下,由于葡萄糖衍生的丙酮酸含量增加,使众多的还原型烟酰胺腺嘌呤二核苷酸(NADH)和还原型黄素二核苷酸(FADH2)进入电子传递通道,增大了线粒体膜上的电压梯度。这时,细胞线粒体内的电子传输被切断,生成大量的氧自由基,进而加速细胞内氧化应激[19]。高血糖的生成物糖胺,其糖基化作用同样会产生大量的氧自由基。而氧自由基对小动脉组织的细胞损伤即使在血糖正常之后仍然存在。在其他糖尿病并发症的发展进程中,氧化应激同样扮演着重要角色,主要可造成微血管和大血管并发症的发生。另外,抗动脉粥样硬化酶和前列环素合成酶这两种关键酶还会因氧自由基的作用而失活,进一步造成斑块不稳定和破裂[20]。
1.5 蛋白质糖基化
长期的高血糖状态,将加大蛋白质的糖基化程度,进而产生大量的糖基化相关产物,这主要是一种经由不可逆分子重新排列后形成的蛋白非酶糖基化产物。在不同的组织细胞中,蛋白质糖基化产物的聚集,使细胞的结构和功能发生一定变化,最终导致糖尿病并发症的发生。蛋白质糖基化的最终产物还会与平滑肌细胞、内皮细胞、成纤维细胞、淋巴细胞、单核细胞和巨噬细胞等的表面受体结合,使大分子更易通过内皮细胞。内皮细胞中NO 的活性和生物利用度降低,将造成内皮依赖性血管舒张功能下降[21]。蛋白质糖基化的终产物还会导致氧自由基的生成增加,加速氧化应激,使LDL-C 修饰加速血管损伤和动脉粥样硬化。
1.6 免疫炎症
慢性高血糖状态会产生叠加效应,使炎症因子程度加重、毒性物质生成增多,形成一种糖尿病的慢性炎症现象[22]。慢性免疫性炎症形成后,细胞的分泌功能紊乱,血液中的血管活性因子如内皮素、血栓素B2 等的含量增加,使更多的脂质和血小板等物质在血管壁沉积,造成巨噬细胞聚集,使管腔进一步变窄,同时血管的通透性也发生相应改变[23],进而促进动脉粥样硬化的发生。
1.7 内质网应激
内质网应激(endoplasmic reticulum stress,ERS) 存在于动脉粥样硬化的各个时期,而持续的ERS 将进一步促进动脉粥样硬化的发展。高血糖状态可进一步加速体内多元醇途径、己糖胺途径、晚期糖基化终末产物途径以及蛋白激酶C途径的激活,使还原型辅酶Ⅱ氧化酶的活性加强,生成大量的活性氧,导致内质网的稳定性发生变化,进而诱发ERS[24]。另外,在IR 状态下,巨噬细胞可更加敏锐地感知到内质网应激的凋亡,加剧炎症反应,促使巨噬细胞和平滑肌细胞凋亡等,从而进一步推动动脉粥样硬化的发展[25]。
2 现代医学治疗糖尿病合并动脉粥样硬化
2.1 改善生活方式
通过控制饮食、适量运动、控制体重以及戒烟酒等改善生活方式,对于重度肥胖患者,除饮食和运动外,适度给予控制体重的药物及采取代谢手术治疗同样是不错的选择。另外,还需给予患者一定的心理支持与鼓励,使其保持良好的心情,也有利于血糖血脂的控制。
2.2 降血糖
糖尿病患者发生心血管并发症的概率是非糖尿病患者的2~4 倍。因此,降糖对于心血管疾病的预防是非常重要的。英国前瞻性糖尿病研究(United Kingdom Prospective Diabetes Study,UKPDS)的10 年随访发现,强化降糖治疗可使糖尿病相关并发症的风险降低9%,其中微血管疾病可降低24%;随着时间的推移,心肌梗死风险降低15%、全因死亡风险下降13%[26]。此外,有研究发现降糖药物胰高血糖素样肽受体激动剂(Glucagon-Like Peptide-1 Receptor Agonist,GLP-1RA)和钠-葡萄糖协同转运蛋白2 抑制剂(Sodium-Glucose Cotransporter2 Inhibitors,SGLT2I)同样在心血管保护方面有不错的效果。另有研究表明,与人GLP-1 高度同源的GLP-1RA类药物可通过降低LDL,抗血管平滑肌细胞、血管内皮细胞增殖,降低氧化应激,促进NO 产生,改善内皮功能等抑制动脉粥样硬化斑块的形成[27-28]。SGLT2I 主要通过降低血压、容量负荷以及促进渗透性利尿等作用,使血流动力发生改变,进而对心血管产生影响;此外,它还可通过改善血糖和体脂,减少内脏脂肪堆积并改善尿酸代谢异常,进而延缓和防范心衰的发生[29]。
2.3 调节血脂
造成动脉粥样硬化的关键因素是脂质代谢紊乱,而胆固醇及其相关的脂类物质在体内的长期积累更易推动心脑血管疾病的发展[30]。一项纳入90 000 多病例的Meta 分析显示,血清LDL-C每降低1 mmol/L,心脑血管疾病的发生率降低21%[31]。SATURN 研究证实了他汀类药物对斑块体积的长期作用,对患者随机应用瑞舒伐他汀40 mg /d 或阿托伐他80 mg /d 干预24 个月,血管内超声检查发现,斑块体积百分比较标准值减少1.6%,斑块体积大小较标准线减少(11.0±23.3)mm3,且斑块体积随LDL-C 的下降而减小[32]。因此,对于糖尿病合并有高脂血症的患者,早期、有效的降脂治疗可明显降低心血管疾病的发生概率。
2.4 抗血小板
血小板不仅可造成动脉粥样硬化血栓的形成,同样还可作为炎症免疫细胞加剧动脉粥样硬化的发生。血小板通过释放含有细胞因子和凋亡配体的外泌体,加剧炎症和内皮细胞凋亡,进而造成血管功能障碍,这极大地促进了动脉粥样硬化的发生发展[33]。抗血小板治疗是预防动脉粥样硬化血栓形成的有效手段。阿司匹林的抗血栓作用已得到了很好的验证,它主要通过改善因活性氧和氧化的LDL 造成的内皮功能障碍来减轻内皮细胞的氧化应激,同时还可降低白细胞的趋化性以及对内皮细胞的黏附作用,进而阻碍动脉粥样硬化进程[34]。另外,噻吩并吡啶类药物主要通过切断血小板ADP 受体P2Y12 进而阻止血小板聚集,其中氯吡格雷是目前使用最多的P2Y12 拮抗剂。当前,临床上对于心血管疾病的治疗多采取阿司匹林与氯吡格雷结合使用。
3 中医学治疗糖尿病合并动脉粥样硬化
大血管病变为消渴病之变证,目前对其病因病机的看法并不统一。中医学中并无“动脉粥样硬化”之称,但中医病证“脉痹”“眩晕”“中风”“胸痹”等均与其有一定关联。中医根据临床表现及特点将其归属于“脉痹”范畴。中医学对动脉粥样硬化很早就有了一定的认识,对其描述散见于历代医学典籍中。《明医杂著》记载“痰者病名也,人之一身,气血津顺则津液流通,何痰之有?唯气血浊逆,则津液不清,熏蒸成聚而变为痰焉”。痰蕴于肌肤,则表现为形体肥胖,动脉粥样硬化患者多为肥胖体型,属痰湿体质。王清任《医林改错》提出“元气既虚,必不能达于脉管……必停留而瘀”的观点。脏腑机能减退,津液失于输运,积聚于体内,凝而成痰,积久化热而成痰毒;瘀血日久化毒,毒又可致瘀。痰瘀热毒可加重炎症,加剧动脉粥样硬化的发展。中医学注重动脉粥样硬化在痰、瘀、毒等方面的论治,同时将动脉粥样硬化置于脾、肾、肝等脏腑功能失调的相互联系中,通过各脏腑之间的相互影响来理解动脉粥样硬化的发病机制和辨治规律,进而进行有效的辨证论治。研究表明,糖尿病合并动脉粥样硬化的中医病因病机主要以阴虚、气虚、气阴两虚、阳虚等本虚为主,同时兼夹有痰湿、瘀血、浊毒等,故而造成脉络瘀阻,其病性为本虚标实,病位在脉络。
3.1 内治法
3.1.1 益气养阴活血
谢心等认为糖尿病合并动脉粥样硬化多因消渴迁延日久,脏器虚衰,机体功能紊乱,导致脏腑气血阴阳亏虚所致,其中又以气阴两虚为主,故以益气养阴为主要治疗原则。方以生脉散加减进行治疗,取得了显著疗效[35]。研究发现,益气养阴方可使2 型糖尿病合并动脉粥样硬化患者的IL-6、NF-KB 水平显著下降,明显改善糖尿病患者的中医临床证候,对咽干口燥及倦怠乏力等主症有明显改善作用[36]。
3.1.2 滋阴活血通络
中医认为消渴病以阴虚燥热为主,主要伤及心肺之阴,阴阳互根,病耗日久,阴损及阳,而至阳气虚衰,久之出现气阴两衰之象。阴虚内热,耗伤津液,脉道失养而致血脉瘀滞,阻于脉道而发脉痹,阴虚血瘀是其主要病机,故以滋阴活血通络为治疗原则,通过滋阴养血活血、补气行血,并与消渴病同治,疗效更佳。和殿峰等使用自拟方滋阴活血汤加减,滋阴活血与益气生津同治,显著改善了糖尿病与动脉粥样硬化的临床症状[37]。刘小霞等应用参芪瓜蒌薤白半夏汤以滋补肝肾、益气养阴、活血通络,使糖尿病合并动脉粥样硬化患者的相关症状得到了显著改善[38]。参芪瓜蒌薤白半夏汤可以通过强化NO-环磷酸鸟苷途径和环氧合酶途径,增强内皮依赖性血管的舒张作用,同时还可以缓解机体氧化反应及炎症反应,降低内皮细胞内钙离子浓度,促进NO 产生,并激活内皮祖细胞功能,促进其损伤修复,抑制内皮素的应激释放[39]。
3.1.3 化痰祛瘀
糖尿病合并动脉粥样硬化患者常表现为体型肥胖,同时伴有心悸、胸闷刺痛,口唇青紫、舌有瘀斑或舌苔厚腻等。痰浊内阻,湿邪不化,则致肥胖;痰湿之邪瘀阻上焦,则胸闷刺痛不舒;湿阻中焦、上犯于舌面,而致舌苔厚腻;痰湿阻滞气机、血脉运行不畅,痰瘀互结,则致心悸、胸闷刺痛、口唇青紫而有瘀斑等[40]。痰瘀互结证是2 型糖尿病合并动脉粥样硬化最常见的证型之一。卜艳梅、何柳等对痰瘀互结型糖尿病合并动脉粥样硬化采用桃红四物汤加减治疗,取得了良好疗效[41-42]。研究同样表明,二陈汤具有调脂、降糖、止咳化痰等作用[43]。云冰等研究发现,二陈汤加减可使痰浊血瘀型2 型糖尿病患者的动脉粥样硬化相关代谢指标得到明显改善[44]。
3.1.4 温阳活络
消渴病多因饮食不节、情志失调而致内热旺盛,热盛耗伤气阴,最终致气阴两虚,久之阴损及阳,阴阳两虚[45]。气虚则运化无力,水湿停聚,久聚成痰;血行无力则瘀阻脉道,痰、湿、瘀正是动脉粥样硬化发展进程的关键因素。因此当以“温阳化气,活血通络”为主进行治疗。王振强等以“温阳化气,活血通络”为治疗原则,采用自拟方复荣通脉方,发现糖尿病合并动脉粥样硬化患者动脉内膜厚度和动脉狭窄程度得到明显改善[46]。
3.2 外治法
3.2.1 针刺
王骏等研究表明,痰湿体质的动脉粥样硬化患者采用针灸治疗,可有效降低其血管内膜中层厚度,减小斑块体积,缓解炎症反应,延缓动脉粥样硬化的发展进程[47]。周莉等通过针刺脾虚湿阻型高脂血症的肥胖患者发现,神阙透刺合并针刺中脘、天枢、丰隆、太白、阳陵泉、足三里、阴陵泉、三阴交等穴3 月后,患者的体重指数、体脂百分率、以及TC、TG、HDL 和LDL 均有所改善[48]。倪振英等采用针刺肾俞同时配合闪罐法治疗肝郁脾虚型肥胖并发高脂血症患者,发现其肥胖及血脂相关指标等均有明显改善[49]。
3.2.2 艾灸法
研究发现,艾灸疗法具有保护胰岛B 细胞的功能,同时能增加胰岛素分泌,阻止糖异生,减缓葡萄糖吸收利用,并加速外周组织细胞对葡萄糖的消耗利用[50]。王桂英等采用不同温度的艾灸刺激高脂血症大鼠,然后观察其血清TC、TG、LDL-C、HDL-C 变化,发现高脂血症大鼠的血脂得到了一定改善[51]。邹逸凡也发现,艾灸与艾烟可使载脂蛋白基因敲除小鼠的ApoAl 含量增加[52]。ApoAl 是ApoA 的一个亚型,可加速脂类物质的运载并稳固脂蛋白结构,进而发挥抗动脉粥样硬化作用。刘耀萌等同样通过载脂蛋白基因敲除小鼠来研究艾灸及艾烟对动脉粥样硬化炎性反应的作用,发现艾灸与艾烟均能通过下调血清肿瘤坏死因子α、超敏C 反应蛋白及血管性血友病因子的含量,减轻动脉粥样硬化病变过程中的炎性反应[53]。
4 结语
糖尿病合并动脉粥样硬化发病缓慢、持续周期较长。为减少糖尿病患者的动脉粥样硬化发生率,减轻其经济负担、改善其生活质量,早期干预是必不可少的。应加强对糖尿病合并动脉粥样硬化的筛查,在西医治疗的基础上,结合中医治疗思路,发挥中医疗法特色,运用中西医结合疗法改善患者的临床症状,延缓疾病的发生发展。
