改良腹腔穿刺方法减少穿刺孔渗液的效果
2023-04-08郭庆飞王东升李会玲韩泉李翔
郭庆飞 王东升 李会玲 韩泉 李翔
腹腔积液是各种原因所致肝硬化失代偿期或一些恶性肿瘤的常见并发症,当存在大量积液时患者有明显的腹胀、腹痛、呼吸困难等不适感,进食也会受到明显影响,加重了患者的营养不良及低蛋白血症的严重程度,进一步加重腹腔积液,需要及时、有效的处理,以使患者腹胀减轻,改善生存质量。处理方法除了传统利尿药物、补充白蛋白等治疗外,腹腔穿刺放腹水治疗是临床常用的治疗手段[1],此方法可以直接、快速的缓解患者腹胀症状[2]。以前我们多采用钢针行腹腔穿刺的一次性操作,但反复多次穿刺不仅给患者带来了痛苦,同时也增加了感染风险,逐渐被淘汰。近年来,临床处理腹腔积液患者时多采用一次性腹腔穿刺套件进行穿刺并留置导管的方法[3],此方法可使引流管长时间保留,多次放液,避免了反复穿刺,提高患者引流积液期间的舒适程度[4,5]。腹腔置管后会形成窦道,加上腹内高压、腹壁变薄等多种因素影响,易发生穿刺孔渗液现象,一旦发生渗液会增加腹腔感染的风险,需要我们及时更换辅料,有时甚至需要每天多次更换覆料,为临床工作带来了负担,同时加大了患者痛苦。我们曾学习同行采用H型胶布粘贴压迫穿刺孔[6]、腹带加压固定压迫穿刺孔、加用医用封闭胶、凡士林纱布包扎以堵塞穿刺孔等多种方法[7-9],但这些方法不仅增加了穿刺置管的费用,更换纱布次数未见明显减少,收效甚微,不利于患者的伤口愈合及疾病康复。为解决上述情况,考虑到穿刺孔渗液原因主要是与腹腔内压力大[10],腹壁薄,穿刺过程中需扩皮导致穿刺通道增宽,窦道的宽度大于引流管,我们对穿刺过程及穿刺后的固定过程进行改良,观察不同时间点改良后穿刺方法与传统方法置管后穿刺孔的渗液情况,比较2组患者穿刺后腹膜炎的发生情况,观察发生穿刺孔渗液是否与腹腔积液量有关,进一步探讨避免发生穿刺孔渗液的措施,报告如下。
1 资料和方法
1.1 一般资料 回顾2020年1月至2021年11月本院消化内科收治的肝硬化失代偿期导致大量腹腔积液患者80例。按照随机数字表法分为对照组和干预组,每组40例。其中40例患者采用常规穿刺引流置管方法,穿刺完毕后不对穿刺孔进行特殊固定,设为对照组;另40例患者采用改良后方法,常规穿刺引流置管后在穿刺孔周围加固穿刺缝合,设为干预组。对照组,男21例,女19例;年龄21~72岁,平均年龄(53.9±7.3)岁。干预组,男22例,女18例;年龄20~75岁,平均年龄(54.3±6.6)岁。2组患者性别比、年龄比较差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:①符合《内科学》中有关肝硬化腹腔积液的诊断标准[11]。②患者及家属均对本研究知情同意。③超声测量腹腔积液量,液性暗区前后径深度>5 cm。④未行经颈静脉肝内门体分流术治疗。⑤腹水常规及生化指标提示腹水为漏出液,穿刺前不具有腹膜炎临床及生化表现。⑥腹水病理未找见癌细胞。
1.2.2 排除标准:①有腹腔穿刺绝对禁忌证,合并腹腔感染、已发生腹膜炎及肝性脑病、过于焦虑或老年痴呆等患者[12]。②合并癌性腹腔积液、心源性腹腔积液等。③拒绝参与本研究的患者。
1.3 方法 2组患者均平卧位穿刺,常规消毒皮肤,穿刺部位选择左下腹部穿刺点:脐与左髂前上棘连线的中1/3与外1/3交界处,穿刺包选用广东百合医疗科技有限公司生产的一次性无菌腹腔引流管(规格8 Fr-20 cm,产品编码FY-1856W),腹水穿刺针18G,扩张器规格9 Fr。穿刺前对2组患者均采用超声确认患者腹腔积液量,以液性暗区深度作为分组依据[13],术后均选用穿刺包中自带固定夹固定导管,并于皮下缝合,防止脱管发生。穿刺管留置深度为12~15 cm。初次放液量约1 000 ml,放液后束以腹带,以防止腹压骤降,此后放液<3 000 ml/d,每次放液后均束以腹带,依据放腹水量适当补充人血白蛋白。
1.3.1 对照组患者在穿刺后将无菌纱布反复折叠成合适大小,按压于穿刺孔部位,并应用无菌敷贴直接覆盖于加压折叠的纱布之上。
1.3.2 干预组穿刺时进针方法采用倾斜进针,以形成接近迷路穿刺的效果,延长穿刺针在皮下走形的距离,在穿刺后选用穿刺包内自带弯针或直针,将缝合线在穿刺孔旁边从引流管下通过,为增加紧固皮下面积采用双线,两线分别于不同部位错位单独打结,使绳圈包饶引流管及周围皮肤,从而起到压迫引流管,减小穿刺窦道作用。打结后同样将无菌纱布反复折叠成合适大小,按压于穿刺点部位,应用无菌敷贴直接覆盖于加压折叠的纱布之上。
1.3.3 穿刺后每日观察穿刺孔渗液情况,观察时间为1周,并进行记录,每隔1 d检测腹水常规、生化指标,如发现腹膜炎及时治疗,大量放腹水后及时补充人血白蛋白[14]。如未发现穿刺孔渗液情况隔日更换一次无菌辅料,常规碘伏消毒穿刺孔,如果发生渗液情况,记录穿刺后第几天发生渗液,发生渗液后留取渗液送检细菌培养,并嘱患者采取右侧卧位,立即更换辅料,覆盖凡士林纱布,并应用腹带压迫穿刺部位。如需拔除引流管,拔除引流管后患者保持右侧卧位2 h,穿刺孔采用H型胶布加压覆盖,外束腹带压迫[15]。为防止患者发生穿刺孔渗液。
1.4 观察指标 比较2组患者穿刺后置管期间发生穿刺孔渗液的例数及概率,观察穿刺后1~7 d每天发生渗液的患者例数。观察干预组患者缝线是否断裂、周围皮肤是否被割伤,比较2组患者穿刺后腹膜炎发生情况。
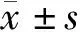
2 结果
2.1 2组患者术后穿刺孔渗液发生率 2组患者术后置管期间发生穿刺孔每日发生渗液例数比较,差异有统计学意义(P<0.05)。见表1。
表1 2组患者不同时间点渗液情况 n=40,例(%)
2.2 术后穿刺孔缝线断裂、皮肤损伤和腹膜炎发生情况 干预组在7天内发生缝线断裂2例,发生皮肤割伤1例,皮肤红肿5例;对照组发生皮肤红肿4例;2组均无腹膜炎发生。组间比较差异无统计学意义(P>0.05)。见表2。

表2 术后穿刺孔缝线断裂及皮肤损失、腹膜炎情况 n=40,例(%)
2.3 不同腹腔积液量患者发生穿刺孔渗液情况 穿刺前对2组患者均采用超声确认患者腹腔积液量,以液性暗区深度作为分组依据,对照组及干预组组内再分组,分为中量积液组和大量积液组,观察7 d,每日发生穿刺孔渗液的患者数量,差异无统计学意义(P>0.05)。见表3。
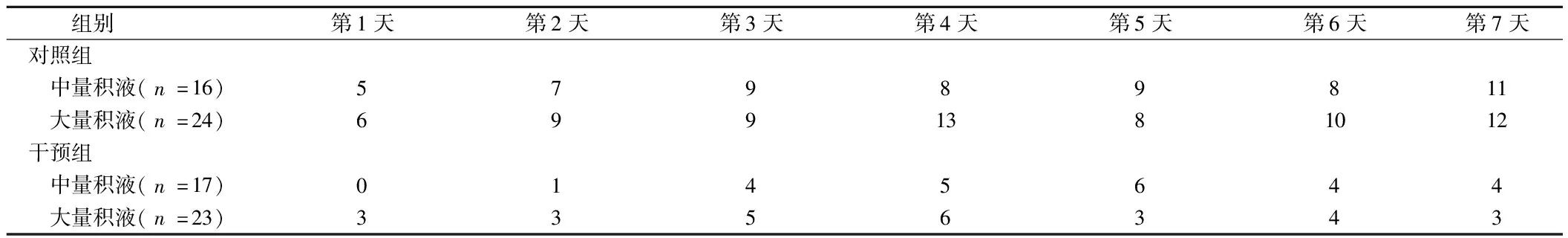
表3 不同腹腔积液量患者发生穿刺孔渗液情况 例
3 讨论
肝硬化是临床常见疾病,近些年病毒性肝炎所致肝硬化有所减少,但自身免疫性肝病、酒精性脂肪性肝病所致肝硬化患者数量逐年增加,失代偿期会出现大量腹水,大量腹腔积液形成的原因很多,主要原因是门静脉高压合并腹腔静脉高压促使静脉内的液体,特别是水分渗透到腹腔内形成腹水[16]。同时肝脏合成蛋白能力下降,形成低蛋白血症,导致胶体渗透压降低,进而也导致腹水的发生。肝脏对抗利尿激素的灭活作用下降,抗利尿激素增加及醛固酮等激素的异常也是引起腹水的重要原因[17]。
肝硬化腹水如果不合并感染多为漏出液,而漏出液中细胞少,较稀薄,黏性小是其可以从狭窄的穿刺通道中渗出的原因。少到中量腹水的皮肤弹性尚可,腹腔内压力不大,进行穿刺后短时间内可拔除引流管,一般不会发生穿刺孔渗液情况,但是大量腹水患者腹腔压力大,内外压差促使了腹腔内积液沿穿刺孔外渗[18,19]。同时大量腹水患者腹壁菲薄,皮下脂肪少,穿刺后引流管在皮下走形距离短,皮下组织无法有效包裹引流管,容易形成窦道,这也是造成顽固性渗液的一个原因。
本改良方法穿刺时采用倾斜角度以加大引流管在皮下走形距离,模仿了钢针穿刺时迷路穿刺的做法,避免垂直进针减少窦道形成的机会。术毕在进针孔附近进行缝合,使附近皮肤尽可能多的包裹引流管,该操作相当于在穿刺孔进行扎口袋,从而达到避免腹水渗出的目的,此方法未增加患者穿刺的成本,选用器材、物品均为一次性穿刺包内物品,从经济上优于各种医用胶封堵穿刺孔的方法。观察结果可见到改良后的方法穿刺孔渗液明显减少,差异有统计学意义(P<0.05),这种改良在减少渗液的发生上是有效可行的,可以进行临床推广。
本观察发现进行加固缝合后发生穿刺孔渗液的机会减少,且发生渗液的时间较传统方法推后,考虑原因与发生渗液的原因有关,早期发生渗液多是由于腹腔内压力过大,早期放腹水量较少,不能快速降低腹腔内压,导致腹水渗出,而改良方法早期缝线紧固作用明显,可以有效阻止渗液发生。但随着留置时间的延长,虽然腹腔内压力较前下降,但引流管会随患者的活动发生移位,反复摩擦促使窦道形成,穿刺通道进一步加宽。经过放液治疗腹水量减少,腹腔内压力逐渐下降,原来紧绷的腹壁皮肤逐渐松弛,改良后的缝线也会逐渐松弛,从而不能很好的包裹皮肤及皮下组织,发生渗液,本次观察可以看到随着时间的延长,引流管渗液发生的情况逐渐增多,虽经过改良仍无法完全避免。由此可设想如果紧固所用的缝线具有弹力,会进一步减少缝线松弛所致的渗液,联合医用封闭胶可能会取得更好的效果。
改良后的方法加了张力较大的缝线,难免会对患者造成损伤,观察40例患者发生缝线断裂的有2例,发生缝线割伤皮肤的情况1例,发生的概率(2.5%)较低,观察个例情况,考虑与患者较肥胖、缝线张力过大、患者活动较多有关。观察2组患者穿刺孔均有患者出现皮肤红肿情况,但所有入组均没有确切感染情况发生,考虑红肿可能与引流管刺激有关,为无菌性炎症,但是改良后患者因缝线加固会形成皮肤皱褶,有可能诱发感染,需更加严格的消毒。
慢性肝病患者由于肝功能下降、机体营养状况差、免疫力下降以及肠壁通透性增加等原因,导致极易发生腹腔感染[20],自发性腹膜炎[21]等并发症,有学者在观察过程有1例患者发生自发性腹膜炎,数量有限,不具有统计学意义,不能认定为与穿刺方法有关,考虑与患者本身疾病有关[22,23]。腹腔积液量大患者腹腔内压力大,设想发生穿刺孔渗液的情况会明显多于积液量相对较少患者,但实际观察比较未见明确差异,分析原因临床上不同患者放液量存在较明显差距,大量腹腔积液患者在穿刺后放腹水量较多、较频繁,腹腔内压力得到快速下降,避免了渗液的发生,从而拉平了与中等腹腔积液患者的差距,需改良观察方法进一步比较。
综上所述,此改良方法与既往处理方法的优势在于无需增加材料,所有材料均来此成品一次性穿刺包中,解决问题同时不增加患者经济负担,不足之处在于较大力度的拉扯可能会发生断线或割伤皮肤的情况,如果选用较粗缝线或可避免此类情况。随着腹腔压力降低,缝线逐渐失效,可以考虑进一步紧固的缝线的方法或选用具有弹性缝线联合医用封闭胶可能会解决此问题。
