ERCP联合EST对胆总管结石患者肠道微生态及预后的影响
2023-04-08贾昭高艳红张艳敏李安平钱庆增
贾昭 高艳红 张艳敏 李安平 钱庆增
胆总管结石是临床常见的胆道疾病,高发于中老年人[1,2],以发热、黄疸、右上腹绞痛为主要临床表现,该病发病急,如果不能及时处理,有可能进展为急性化脓性胆管炎、胆源性胰腺炎等病症,而危及患者的生命。目前,手术治疗较为常用,但不同术式的临床疗效不一[3,4]。开腹手术对患者造成的创伤较大,而内镜手术作为微创手术,更易于患者所接受。长时间的胆总管结石易造成胆汁淤积,会对肠道微生态产生不同程度的影响,进而影响到患者的术后康复[5,6]。因而选择何种手术方案,可以确保手术疗效的同时,并改善患者的肠道微生态备受关注。此次研究探讨了内镜逆行胰胆管造影(ERCP)联合内镜下十二指肠乳头括约肌切开取石术(EST)对胆总管结石患者肠道微生态及预后的影响,报道如下。
1 资料与方法
1.1 一般资料 选择唐山市中心医院2020年3月至2021年3月胆总管结石患者88例。入选标准:符合胆总管结石临床标准,经CT检查确诊,患者对研究知情同意,经医院伦理委员会批准。排除标准:患有器质性疾病、胆道手术史、精神性疾病、手术禁忌症、研究资料不全的患者。采用随机数字表法分为2组,对照组44例,男26例,女18例;年龄38~69岁,平均(56.41±8.73)岁;最大结石直径0.32~0.76 cm,平均(0.54±0.12)cm;结石数目为1~6枚,平均(2.76±0.59)枚;观察组44例,男27例,女17例;年龄36~68岁,平均(55.84±7.92)岁;最大结石直径0.31~0.75 cm,平均(0.52±0.16)cm;结石数目为1~6枚,平均(2.68±0.51)枚。2组性别比、年龄、最大结石直径、结石数目差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组:实施开腹手术治疗。全麻,于右肋缘下行15 cm斜切口,逐层切开后,探查腹腔中胆囊、胆囊管状况,确定胆总管结石位置,纵行切开胆总管前壁1.5 cm,用石钳将结石夹出,冲洗并探查胆总管,确保无残留结石,缝合胆总管,留置腹腔引流管,逐层缝合。术后抗生素治疗3~5 d,严密监测生命体征。
1.2.2 观察组:实施ERCP联合EST治疗。全麻,内镜置入十二指肠降部,找到十二指肠乳头,插入导管,胰管造影,找到胆管结石部位,确认结石数量和位置,在Oddi括约肌行1.5 cm切口,置入取石网取石,经造影确认无残留结石后,放置鼻胆管引流,缝合切口。术后抗生素治疗3~5 d,严密监测生命体征指标。
1.2.3 于治疗前后行肠道微生态检测,所用仪器为法国生物梅里埃公司生产的ATB半自动微生物鉴定系统,操作如下:将新鲜粪便0.5 g加入到无菌氯化钠溶液中,上机检测,结果以每克粪便湿重中菌落形成单位数的对数值表示lgCFU/g。菌种包括双歧杆菌、大肠杆菌、乳酸杆菌、梭菌、拟杆菌。
1.2.4 生化指标检测:抽取患者晨起空腹静脉血2 ml,加入肝素抗凝管,转速3 000 r/min,离心10 min,取血清,采用酶联免疫吸附法测定白细胞介素-6、C-反应蛋白,试剂盒购自于上海科华生物工程股份有限公司,严格按照说明书操作。采用日立7100型全自动生化分析仪检测总胆红素、间接胆红素、直接胆红素。
1.3 观察指标 记录2组手术指征(手术时间、术后禁食时间、术后引流时间、术后住院时间)、临床疗效(结石清除、术后1年内复发)、并发症(感染、胆漏、出血、胰腺炎)。
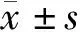
2 结果
2.1 2组治疗前后肠道微生态比较 2组治疗后双歧杆菌、乳酸杆菌高于治疗前,而大肠杆菌、梭菌、拟杆菌低于治疗前(P<0.05)。观察组治疗后双歧杆菌、乳酸杆菌高于对照组(P<0.05),而大肠杆菌、梭菌、拟杆菌低于对照组(P<0.05)。见表1。
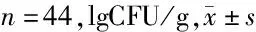
表1 2组治疗前后肠道微生态比较
2.2 2组治疗前后生化指标比较 2组治疗后总胆红素、间接胆红素、直接胆红素、白细胞介素-6、C-反应蛋白低于本组治疗前(P<0.05);且观察组低于对照组(P<0.05)。见表2。
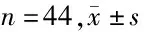
表2 2组治疗前后生化指标比较
2.3 2组手术指征比较 观察组手术时间、术后禁食时间、术后引流时间、术后住院时间短于对照组(P<0.05)。见表3。
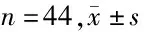
表3 2组手术指征比较
2.4 2组临床疗效比较 观察者术后结石清理度差异无统计学意义(P>0.05),1年内复发率低于对照组(P<0.05)。见表4。
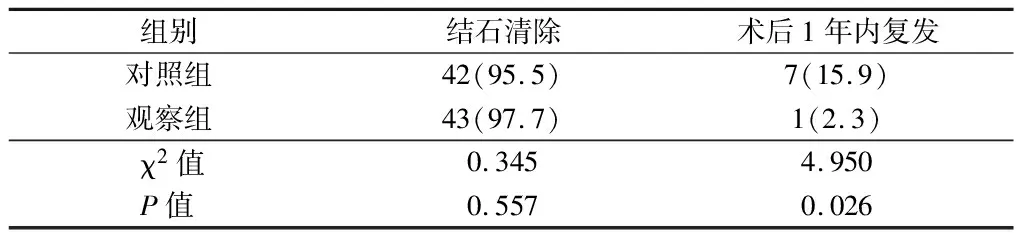
表4 2组患者临床疗效比较 n=44,例(%)
2.5 2组并发症比较 观察者并发症总发生率低于对照组(P<0.05)。见表5。
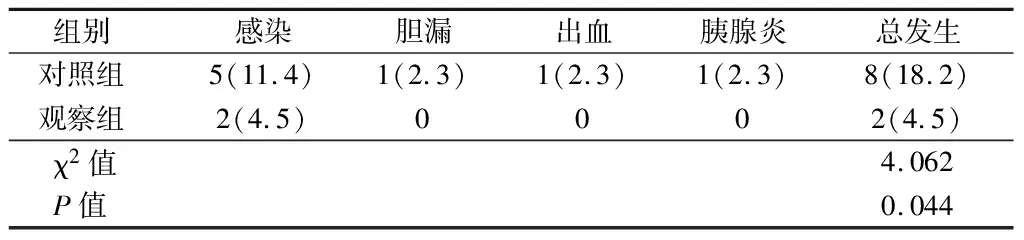
表5 2组并发症比较 n=44,例(%)
3 讨论
原发性胆总管结石可在胆总管中形成,或原发于肝内胆管的结石下降落入胆总管。继发性胆总管结石是指原发于胆囊内的结石通过胆囊管下降到胆总管。诸多研究提示,其形成可能与胆道感染、胆汁淤滞、胆道寄生虫病有密切关系[7,8]。随着饮食结构改变、人口老龄化发展,胆总管结石的发病率一直处于高位[9,10]。
临床治疗方案中,开腹手术较为常用,但手术切口较大,住院时间和恢复时间较长。在胆管切开后,需要放置T管引流,时间较长,会给患者带来明显痛苦,且T管还有可能引发二次手术,并且并发症较多,易引发胆漏、出血、感染等。而此次研究选用了ERCP联合EST,结果显示,ERCP联合EST较开腹手术的疗效更佳,可明显改善胆总管结石患者的肠道微生态状况,减轻体内炎性反应,缩短术后恢复时间。
ERCP联合EST的优势在于微创,手术切口不仅小,也不会遗留腹部伤口,还会缩短患者的恢复时间,患者更易于接受。同时,ERCP联合EST还可以提高结石清除成功率,更有利于患者的术后转归。其中,ERCP可清晰显示患者的胰胆管状况,也是临床诊断胰胆管疾病的金标准[11],可大幅降低术后残留结石发生风险。Hanif等[12]研究结果显示,术后残留结石发生率为12.9%。侯杰等[13]研究结果显示,术后残留结石发生率为13.64%。本次研究的术后残留结石发生率仅为4.5%。
ERCP联合EST可减少患者术中的脏器牵拉,有助于减轻手术创伤,减少出血量和应激反应,利于患者的术后早期康复。由于手术创伤小,术中暴露较少,还会减轻手术造成的炎性反应,可在一定程度上避免继发性损伤。同时,ERCP造成的Oddi括约肌结构和功能损伤小,将大幅降低患者术后胰腺炎、消化道出血的并发症风险[14],在减轻胆道损伤的同时,降低术后胆漏的发生风险[15]。
ERCP联合EST有效清除结石后,是胆汁代谢及时恢复到正常水平,不仅减少了代谢产物对机体造成的不良影响,还有助于改善肠道微生态。有研究显示,胆汁酸可影响肠道内细菌的生长,可调节菌群种类和数量,具有清洁和杀菌作用[16]。当肠道内胆汁酸缺乏时,会发生菌群失调,并造成肠道黏膜的机械、化学、免疫、生物屏障破坏。有研究显示,在胆道闭锁条件下,肠道中大肠杆菌、变形杆菌等致病菌会显著增加,而优势菌,如双歧杆菌、乳酸菌等会明显减少[17]。这与本次研究的结果相似。
综上所述,ERCP联合EST治疗胆总管结石是安全有效的,还可显著改善患者的肠道微生态及预后,值得临床推广使用。
