黄芪汤合参苓白术散加减治疗肺脾气虚肠易激综合征(便秘型)的临床观察*
2023-03-31王梨力罗敏
王梨力 罗敏
便秘型肠易激综合征(IBS-C)是一种功能性胃肠疾病,以腹痛、腹胀、排便习惯改变、大便粪质干硬改变为主要临床表现[1-3]。IBS-C 是近年国际上发病率显著增高的疾病之一[4],其病程慢性迁延、病情反复多变,严重影响着患者的生活质量和心理状态。此类疾病,在中医典籍中并未明确记载,但根据其腹痛、腹胀、排便困难的临床表现,可将其纳于“腹痛”“便秘”“脾约”“郁证”等中医病名之内。其证型多样,包括肝郁气滞型、胃肠积热型、阴虚肠燥型、肺脾气虚型及脾肾阳虚型,临床上又以肺脾气虚型多见[5]。本研究采用黄芪汤合参苓白术散加减治疗肺脾气虚IBS-C,临床效果显著,现报道如下。
1 资料与方法
1.1 一般资料 招募湖南中医药大学第二附属医院肛肠二科2021 年1 月-2022 年1 月于门诊就诊及住院的IBS-C 患者,共72例,中医证型均属于肺脾气虚证。IBS 西医诊断标准:根据罗马Ⅳ诊断标准,诊断首先需满足持续半年及以上,反复出现自觉腹痛、腹胀不适的症状,且近3 个月每周至少发作1 次。其次,以下3 项标准中至少满足2 项:疾病发作与排便情况相关;疾病发作时排便频率改变;疾病发作时粪便性状改变[6]。IBS-C 西医诊断标准:IBS 各亚型的分类依据需以Bristol 分类表为基础,结合患者2 周内表现,采用“25%原则”,当患者符合Bristol 6、7 型的粪便形状小于总便量25%,且符合Bristol 1、2 型的粪便形状大于等于总便量25%,即可诊断为IBS-C。同时,当出现:(1)排便次数<3 次/周;(2)排便时自觉腹胀;(3)排便伴随排便费力、便不净感等症状时,符合上述症状的情况出现的越多,越能充分佐证IBS-C 的诊断[3]。中医辨证标准:根据《肠易激综合征中医诊疗专家共识意见》(2017)中提出的关于肺脾气虚型IBS-C的中医症候诊断标准,主要症候:(1)大便并不干硬,虽有便意,但排便困难;(2)便前腹痛。次要症候:(1)神疲气怯;(2)懒言;(3)便后乏力。舌脉:舌淡,苔白;脉弱。症候诊断:主症2项,加次症2项,参考舌脉,即可诊断[7]。纳入标准:(1)符合上述IBS-C 西医诊断标准及中医诊断标准;(2)年龄18~70 岁。排除标准:(1)半个月内服用其他影响试验的药物;(2)备孕期、待产期及哺乳期;(3)曾患或现有心、肝、肾等部位重大疾病;(4)不能耐受口服中药;(5)意识不清或认知障碍。剔除标准:(1)研究过程中发现不符标准而被误纳、误诊的病例;(2)试验期间,有使用其他影响疗效结果的药物或方法;(3)治疗期间私自服用或外用各类通便药;(4)隐瞒相关病史导致严重影响试验结论。终止标准:(1)试验中发生严重临床不良事件,无法继续接受试验;(2)研究过程中出现其他并发症;(3)研究过程中出现不良反应或者出现病情恶化,要求中止治疗;(4)研究过程中发现所定方案存在严重错误,或者方案进行时产生了偏差,难以对该方案的临床效应进行正确评价。按患者就诊先后顺序进行编号,运用SPSS 25.0 统计学软件随机分为治疗组及对照组,每组36 例。告知试验相关后,患者自愿入组并签署知情同意书。本研究经湖南中医药大学第二附属医院医学伦理委员会批准。
1.2 治疗方法 治疗组:黄芪汤合参苓白术散加减(黄芪30 g,人参20 g,白术10 g,茯苓15 g,山药10 g,莲子肉6 g,桔梗10 g,川牛膝10 g,麻仁20 g,白蜜15 g,陈皮10 g,甘草10 g),统一由湖南中医药大学第二附属医院中药房煎制,患者服用1 剂/d,2 次/d,1 包/次,于上午8 时、晚20 时准时温服,持续治疗4周,并于治疗结束4 周进行随访。对照组:利那洛肽胶囊(生产厂家:Almac Pharma Services Limited,注册证号:H20190001,规格:290 μg),1 粒/d,首餐前30 min 服用,持续治疗4周,并于治疗结束4 周进行随访。
1.3 观察指标及评价标准
1.3.1 主要症状评分 以IBS 严重程度调查表(symptom severity scale IBS,IBS-SSS)为基准,从腹部不适程度、评估时腹胀程度、10 d 内平均腹痛发作次数、大便满意度、生活困扰度五方面评价患者治疗前后情况。各方面情况分为5级,从轻到重评为0、25、50、75、100 分。计算总分时各项相加。
1.3.2 生活质量评分 以IBS 生活质量评价表(quality of life IBS,IBS-QOL)为基准,从饮食、性欲、情绪、社交、自我认知等角度对患者进行多维评价,共34项,各项从轻到重评为1~5分,计算总分时各项相加。
1.3.3 疗效标准 采用尼莫地平评分法计算中医症候疗效(总有效率);中医症候总积分则参照文献[8]《中药新药临床研究指导原则》计算。疗效指数=[(治疗前积分-治疗后积分)/治疗前积分]×100%。疗效评价如下:临床治愈,主要症状、体征消失或基本消失,疗效指数≥95%;显效:主要症状、体征明显改善,70%≤疗效指数<95%;有效:主要症状、体征明显好转,30%≤疗效指数<70%;无效:主要症状、体征无明显改善,甚至加重,疗效指数<30%。总有效=临床治愈+显效+有效。
1.4 统计学处理 规整所得数据资料并建立数据库,核对无误后,采用SPSS 25.0 软件进行数据处理。计量资料符合正态分布的采用均数±标准差(±s)表示,非正态分布的采用中位数(四分位间距)[M(Q1,Q3)]表示,符合正态分布采用t检验,否则采用秩和检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组一般资料比较 治疗组男17例,女19例,年龄18~62岁,平均(41.28±11.74)岁,病程1.1~6.7年,平均(3.70±1.86)年。对照组男13例,女23例,年龄23~63岁,平均(44.44±13.72)岁,病程0.9~6.3年,平均(3.73±1.31)年。两组性别、年龄、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组治疗前后主要症状评分比较 与本组治疗前比较,两组腹痛不适、10 d 内平均腹痛发作次数、评估时腹胀程度、大便满意度、生活困扰度评分明显降低(P<0.05);两组治疗后比较,治疗组上述症状评分明显低于对照组(P<0.05)。见表1。
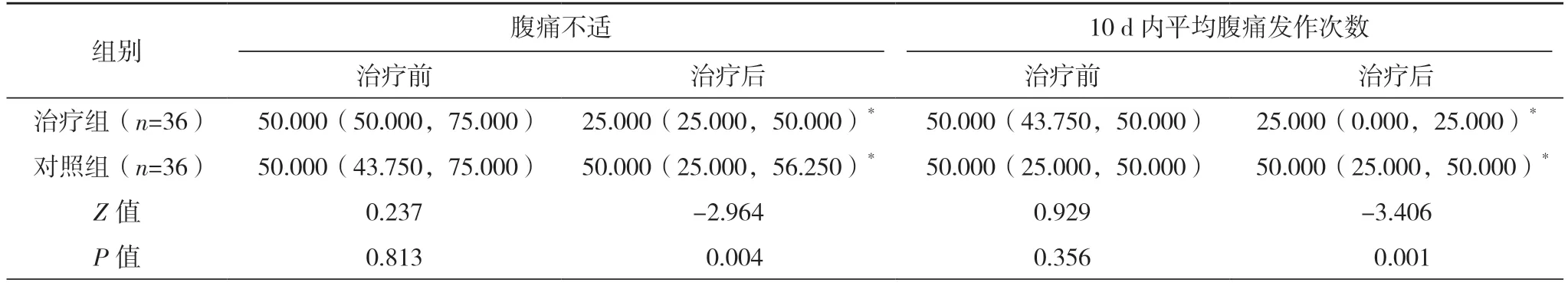
表1 两组IBS-C患者治疗前后主要症状评分比较[分,M(Q1,Q3)]
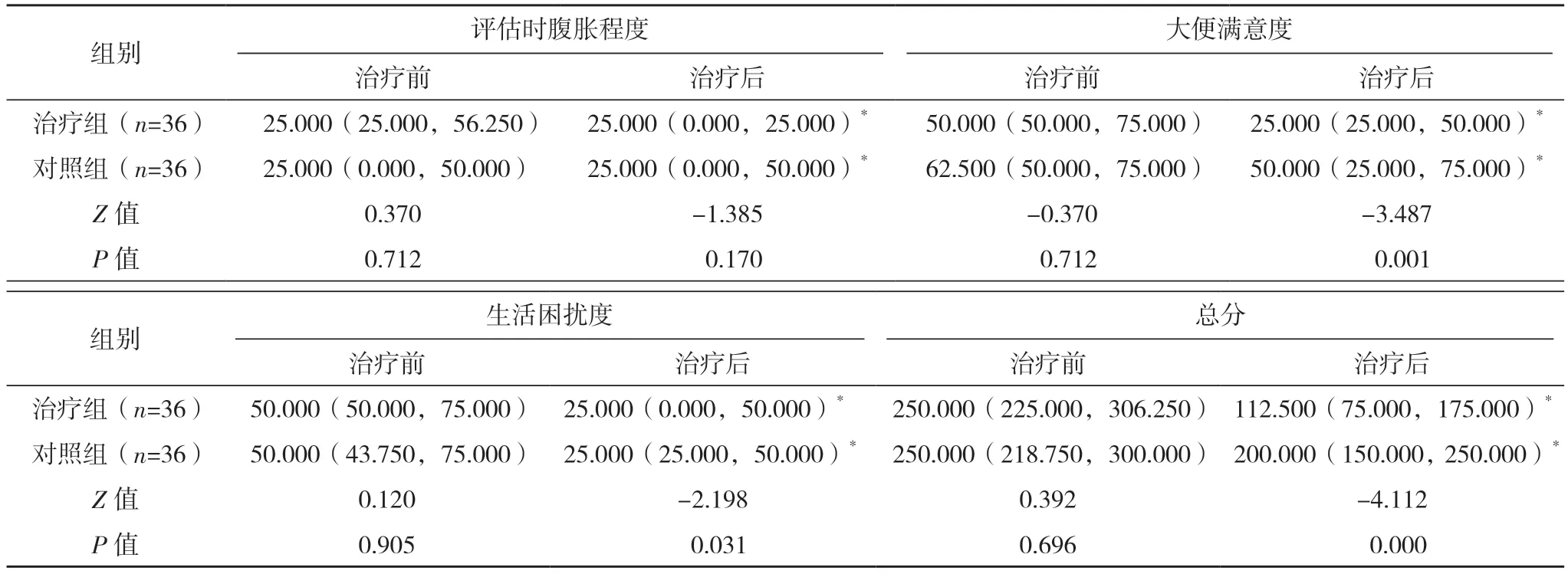
表1 (续)
2.3 两组治疗前后生活质量评分比较 与本组治疗前比较,两组治疗后生活质量评价分数显著降低,差异均有统计学意义(P<0.05);治疗后治疗组生活质量评价分数明显低于对照组,差异有统计学意义(P<0.05)。见表2。
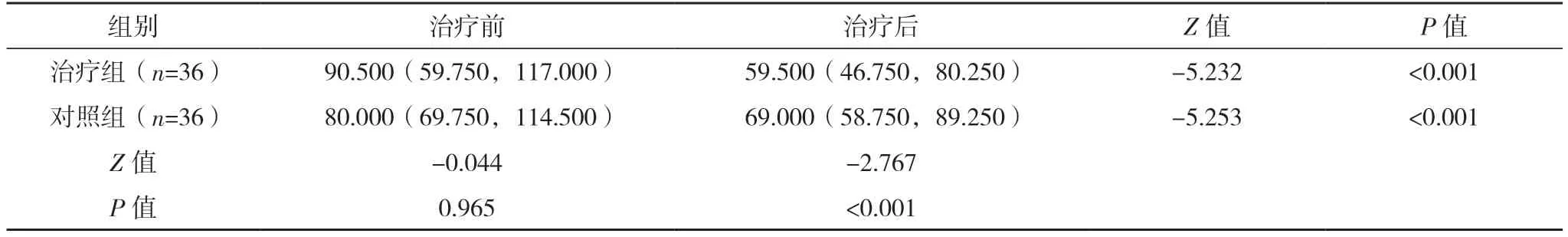
表2 两组IBS-C患者治疗前后生活质量评价比较 [分,M(Q1,Q3)]
2.4 两组临床疗效比较 治疗组总有效率为94.4%(34/36),对照组为72.2%(26/36),两组比较差异有统计学意义(χ2=13.452,P=0.003),见表3。

表3 两组IBS-C患者临床疗效比较[例(%)]
3 讨论
“便秘型肠易激综合征”是一种西医疾病,在中医典籍中并未有明确记载,但从其临床表现来看,可以归入“腹痛”“便秘”“郁证”范畴。中医认为,其病因与久病虚损、情志失调、饮食不节、感受外邪、天资不足等因素有关[9]。其病位在大肠,但与肺、脾、肝、肾、胃等脏器息息相关,与肺、脾、肝三脏关联尤为密切。肺脾气虚为其重要病因[5],久病则虚,此病病程较长,难以治愈,长期病损脾脏,导致脾虚运化失常。脾为后天之本,故脾虚是该病病因之根本,也是造成患者病情迁延、难以治愈的重要因素[10-11]。肺为五脏之华盖,主气、司呼吸,朝百脉而通他脏,各腑脏运作皆受肺气调节。大肠上接小肠,下接魄门,其主要功能为传化糟粕。而大肠和肺互为表里,若肺虚不能布津,脾胃虚弱,运化失健,二者相加,可致大肠传导失常,燥屎干结难行。目前中医治疗便秘型肠易激综合征以中药辨证疗法为主,辅以针刺、穴位贴敷、推拿等中医特色疗法,与西医单一的以缓解症状为主的对症治疗相比,中医学讲究“整体观念”及“辨证论治”,可以依据患者证型及体质差异在治疗上进行变通,更符合现代“生物-心理-社会”模式,具有其独特优势,且毒副作用较小,可更好为患者所接受。
IBS-C 的病因及发病机制尚未得到完全阐述,目前认为其病理学基础主要是胃肠道动力紊乱、内脏高敏感、肠道免疫异常等各种外周因素共同作用引起的肠-脑互动异常[12-13]。胃肠道动力异常是导致排便困难的直接因素;内脏高敏感是IBS-C 的核心发病机制,内脏组织对刺激的感受性增强,通过肠-脑轴互动,使机体产生腹部疼痛不适等感受;而肠道免疫异常也与IBS-C 的发生息息相关,由各种炎性因子作用于肠道免疫系统使其屏障功能受损导致[14]。随着社会生活压力增大,精神心理因素也会诱发或加重IBS-C,在焦虑及抑郁人群呈普遍化发展的现代,焦虑症及抑郁状态是IBS-C 的显著危险因素[15]。目前西医对IBS 的治疗是以改善腹痛和排便习惯,提高生活质量为主,包括药物治疗、心理干预、饮食及生活方式调整等,而药物治疗具体包括内脏止痛剂、促动力剂、轻泻剂、抗抑郁药物,是目前临床最广泛的治疗方法,利那洛肽胶囊为其代表药物之一[15]。
参苓白术散最早出自宋代《太平惠民和剂局方》,而黄芪汤出自《金匮翼》,黄芪汤合参苓白术散加减,方药由黄芪、麻仁、白蜜、陈皮、人参、茯苓、白术、甘草、山药、莲子、桔梗、牛膝组成。该方秉承《金匮翼》中伤寒名方黄芪汤之理念,方中人参、黄芪为君,人参补脾肺气,黄芪性干微温,可健脾补中、益肺升阳,二者共补益肺脾之气;茯苓利水渗湿,白术燥湿健脾,山药补脾止泻,莲子涩肠补脾,四药合用为臣;佐以桔梗、牛膝,一升一降,协调相因;麻仁、白蜜散积通便,陈皮理气健脾,甘草调和诸药,共为佐使。以上诸药合用,可共奏益气健脾、通调大便之功效。现代药理研究显示,黄芪有抗炎、调节免疫功能、刺激肠蠕动功能[16];麻仁其活性成分包含的不饱和脂肪酸和膳食纤维可刺激肠壁、改善肠道微生态环境[17];白蜜、白术可促进小肠蠕动,易化小肠平滑肌肌电,达到促排便效果[18];陈皮可调节免疫,促进肠推进与胃排空[19];人参的主要活性成分是人参皂苷,受肠道菌群影响,参与肠-脑轴,具有增强免疫、抑制或兴奋中枢活性系统作用[20];茯苓、山药、莲子、桔梗皆具有抗炎、免疫调节等功效[21-24];牛膝三萜皂苷是牛膝的主要活性成分,具有消炎镇痛功能[20]。
本研究显示,治疗组在改善患者腹痛、腹胀、便秘程度,减少发作次数,提高患者生活质量方面均显著优于对照组,表明在治疗便秘型肠易激综合征(肺脾气虚证)方面黄芪汤合参苓白术散加减疗效良好,值得临床推广应用。
