妊娠糖尿病血清25-羟维生素D3水平与胰岛素抵抗的相关性
2023-03-23王朝霞权永娟
王朝霞 权永娟
(1.榆林市第二医院妇产科,陕西 榆林 719000;2.渭南市中心医院产科,陕西 渭南 714000)
妊娠糖尿病(GDM)在临床上比较常见,在孕妇中的发病率接近5.0%,可诱发各种妊娠期并发症的发生,严重影响妊娠结局[1]。妊娠糖尿病通常在妊娠24~28周才能确诊,但其在孕早期就存在糖代谢异常,因此进行早期诊断与筛查具有一定的可行性。妊娠糖尿病的具体发病机制尚未明确,主要认为与怀孕期间胎盘产生的生乳素、糖皮质激素、孕激素及垂乳素水平增加,抑制胰岛素分泌,造成机体内胰岛素功能降低有关[2]。维生素D属于脂溶性维生素,不仅能促进小肠中细胞对钙、磷的吸收,也能调节免疫及调控细胞生长分化[3]。研究[4]显示,糖尿病患者存在维生素D缺乏或不足,增加其发病率。25-羟维生素[(25(OH)D3)]是评估机体维生素D营养状态的有效指标,25(OH)D3可通过受体起到相应作用,可作为类激素样物质,从而发挥激素样作用。本文主要探讨妊娠糖尿病血清25(OH)D3水平与胰岛素抵抗的相关性。
1 资料与方法
1.1一般资料 选取2018年9月到2021年6月在本院建档接受健康体检的88例孕妇分为GDM组(n=18,空腹血糖≧5.8mmol/L;口服葡萄糖75g后,再测服糖后0,1,2,3 h血糖,4次血糖正常值分别为5.6 mmol/L、10.3 mmol/L、8.6 mmol/L、6.7 mmol/L,至少一项达到或超过标准即可诊断妊娠糖尿病)和非GDM组(n=70,未发生妊娠糖尿病的孕妇)。GDM组孕妇身高(161.33±12.49)cm、年龄(26.87±6.44)岁、孕前腰围(9.20±14.77)cm、孕前体重(62.40±15.02)kg、孕期增重(17.38±5.30)kg、产次(1.55±0.33)次、孕次(2.53±0.58)次,孕周(26.40±2.44)周;非GDM组孕妇身高(162.44±14.00)cm、年龄(26.28±5.09)岁、孕前腰围(79.10±13.40)cm、孕前体重(62.77±14.88)kg、孕期增重(17.33±6.99)kg、产次(1.56±0.21)次、孕次(2.50±0.63)次,孕周(26.28±2.98)周。纳入标准:单活胎妊娠;孕周24~28周;临床资料完整;依从性好。已排除患有严重的心脑血管、肝肾肺等器官组织疾病者;双胎或多胎妊娠孕妇;卵巢手术史、盆腔结核史孕妇;存在其他内分泌疾病的孕妇。两组一般资料比较差异无统计学意义(P>0.05)。患者及家属均知情同意。
1.2方法 抽取患者的空腹静脉血2~3 mL,不抗凝,静置30 min左右低温1 000 rpm/min离心20 min,分离上层血清保存于-20℃冰箱。采用化学发光法(上海罗氏公司)检测血清25(OH)D3含量,25(OH)D水平>30 ng/mL即为正常;25(OH)D水平在20 ng/mL~30 ng/mL之间即为不足;25(OH)D水平<20 ng/mL即为缺乏。使用全自动生化分析仪,采用酶法检测空腹血糖与空腹胰岛素值,计算胰岛素抵抗(HOMA-IR)指数=(空腹血糖×空腹胰岛素)/22.5。
上述检测试剂批间变异系数≤5.0%,批内变异系数≤2.0%。

2 结 果
2.1血清25(OH)D3含量比较 GDM组的血清25(OH)D3含量高于非GDM组(t=12.48,P<0.05);GDM组的25(OH)D3正常率低于非GDM组(t=16.862,P<0.05)。见表1。
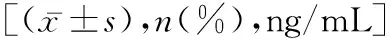
表1 两组血清25(OH)D3含量比较
2.2胰岛素抵抗指数与血脂指标比较 GDM组的胰岛素抵抗指数高于非GDM组(t=28.733,P<0.05),两组血脂指标比较有差异(t=9.133、7.874、11.744、8.134,P均<0.05)。见表2。

表2 两组胰岛素抵抗指数与血脂指标对比
2.3相关性分析Pearson分析显示,GDM组血清25(OH)D3水平与胰岛素抵抗指数分别为r=-0.762,P=0.000,两者存在负相关性(P<0.05)。
2.4影响因素分析 Logistic回归分析显示,GDM组血清25(OH)D3水平为影响胰岛素抵抗指数的重要因素(P<0.05)。见表3。

表3 Logistic回归分析
3 讨 论
GDM是孕期孕妇常见的一种疾病,临床研究[5]显示,GDM在世界各国妊娠期孕妇中的发病率在5.0%左右,且近年来发病率呈逐年增加。GDM可增加流产、胎儿畸形、妊娠期高血压、羊水感染及早产等危险因素的发生率,严重影响孕妇及胎儿的健康,因此早期诊断及预防妊娠糖尿病发生意义重大。
本文结果显示,GDM组的胰岛素抵抗指数高于非GDM组(P<0.05),两组血脂指标比较有差异(P<0.05),表明GDM孕妇多伴随有胰岛素抵抗。胰岛素抵抗可增加孕期感染发生率,进一步加重机体糖代谢紊乱,严重可出现酮症酸中毒等严重并发症。受高血糖及高渗性利尿等因素影响,妊娠糖尿病孕妇羊水过多发生率也增加。妊娠糖尿病还可对胎儿造成严重危害,研究[6]显示,妊娠糖尿病孕妇巨大胎儿发生率高达30.0%以上,主要认为与机体长期处于高胰岛素状态,增强胎儿蛋白质及脂肪合成,引起胎儿发育过度有关。同时高血糖对胚胎营养供应抑制可造成胎儿生长受限,胎儿畸形发生率增加,且新生儿呼吸窘迫综合征发生率也提高,严重影响了胎儿发育及健康。
维生素D3具有维持肌肉功能、骨络健康、抗分化及介导免疫反应等作用。研究[7]表明,糖尿病与维生素D3的缺乏和不足有相关性。本文结果显示,GDM组的血清25(OH)D3含量高于非GDM组(P<0.05);GDM组的25(OH)D3正常率低于非GDM组(P<0.05),表明妊娠糖尿病孕妇的血清25(OH)D3多呈现低表达状况。
GDM的发生是遗传因素、外界环境因素及妊娠期特殊生理条件共同作用的结果[8]。临床研究[9]发现,胎儿可使孕妇内分泌腺体代偿性增大,且刺激胎盘分泌的胰岛素拮抗剂,共同作用造成机体胰岛素水平显著提升。妊娠期孕妇分泌及代谢变化还可引起机体对胰岛素敏感性降低,造成肌肉、脂肪及肝脏组织对葡萄糖利用障碍,造成高血糖、高胰岛素及高脂血症的发生,增加GDM的发生率。本文Pearson分析显示,妊娠糖尿病孕妇的血清25(OH)D3水平与胰岛素抵抗指数存在负相关性(P<0.05);Logistic分析显示,血清25(OH)D3水平为影响胰岛素抵抗指数的重要因素(P<0.05)。当前也有研究显示,25(OH)D水平与TG、LDL-C存在显著负相关,妊娠糖尿病孕妇可导致糖脂代谢紊乱,后者可使得机体维生素D3储备功能下降,使得维生素D3缺乏,从而促进病情进展[10]。但尚不能确定是25(OH)D3缺乏导致了妊娠糖尿病的发生率增加,还是妊娠糖尿病导致25(OH)D3的缺乏。
综上所述,妊娠糖尿病孕妇多伴随有血清25(OH)D3水平下降与胰岛素抵抗指数上升,两者存在负相关性,共同参与妊娠糖尿病的发生与发展。本研究也存在一定的不足,由于经费影响,纳入的孕妇数量比较少,相关性分析的指标比较少,将在后续研究中进行探讨。
