术前胫距关节间隙对保踝治疗术后预期结局的影响
2023-03-14徐仲波
徐仲波
杭州市富阳中医骨伤医院放射科,浙江杭州 320000
目前,踝关节融合术与全踝关节置换术已成为治疗创伤性踝关节骨关节炎的最佳选择,但其术后并发症、疼痛和功能受限的风险仍然较高[1-3];加之踝关节骨关节炎患者的平均年龄较小,保踝治疗有助于延缓牺牲关节治疗时间[4-5]。目前术前胫距关节间隙对保踝治疗术后预期结局的影响尚未完全明确,且无法进行随机化的研究[5]。倾向性评分匹配法能够控制真实世界病例对照研究中的混杂偏倚,获得“类随机化”的效果[6]。因此,本研究采用倾向性评分匹配法控制混杂偏倚,以获取较为可靠的研究结果,现将结果报道如下。
1 资料与方法
1.1 一般资料
回顾性选取2012 年3 月至2018 年4 月于杭州市富阳中医骨伤医院行踝关节保留手术患者258 例为研究对象,纳入标准:①年龄≥18 岁;②术前患侧踝关节行X 线检查,且图像清晰;③首次行踝关节保留手术治疗;④无语言沟通及认知功能障碍。排除标准:①合并精神病或既往有精神病病史;②合并脑卒中、糖尿病、心脏病、恶性肿瘤等严重疾病;③行双侧踝关节手术;④随访时间<2 年;⑤严重骨质疏松者;⑥急诊患者。将纳入患者按术前胫距关节间隙不同分为<2mm组(n=52)和≥2mm 组(n=206),其中<2mm 组患者的平均胫距关节间隙为 0.60mm(0~1.90mm),≥2mm 组患者的平均胫距关节间隙为3.20mm(2.00~5.40mm)。本研究获得杭州市富阳中医骨伤医院伦理委员会批准[伦理审批号:伦审第(2022LW-YJ001)号]。
1.2 方法
收集并记录纳入患者的性别、年龄、体质量指数(body mass index,BMI)、文化程度、病程、术前胫距关节间隙、手术方法、踝关节稳定性、美国足踝外科协会(American Orthopedic Foot and Ankle Society,AOFAS)踝-后足评分、足踝能力评估量表(foot and ankle ability measure,FAAM)评分及术后末次随访时间等数据。踝关节稳定性包含距骨倾斜角和距骨前移距离,两者均通过前抽屉试验进行测量[7]。AOFAS 踝-后足评分由医生评价,包含功能(50分)、力线(10 分)及疼痛(40 分)3 个部分,其中功能及力线为客观评价指标,疼痛为主观评价指标,总分100 分,得分越高则踝与后足功能越好[8]。FAAM由日常活动和运动分量表组成,日常活动分量表总分84 分,运动分量表总分32 分,得分越高则踝关节功能越好[9]。术前胫距关节间隙测量:由1 名放射科医生在标准化负重位X 线片上通过外侧(A)、中央(B)及内侧(C)3 个位置测量胫距关节间隙,然后将3 次测量所得的最小值定义为胫距关节间隙并用于分析,医生测量前均对本研究及患者信息不知情,见图1。

图1 胫距关节间隙测量
1.3 统计学方法
采用SPSS 26.0 软件及R 4.0.0 软件进行统计分析。正态分布的定量数据采用均数±标准差(±s)表示,组间比较采用t检验,定性数据采用例数(百分率)[n(%)]表示,组间比较采用χ2检验或Fisher确切概率法;运用倾向性评分匹配法对两组患者进行匹配,首先选取需要平衡的变量,然后选择匹配方式为卡钳匹配法,设置卡钳值为0.02,按照1 ∶1的方式进行匹配,并比较匹配后两组数据的差异;Pearson 相关系数用于确定术前胫距关节间隙和观察结果之间的关系。所有检验均为双侧检验,检验水准α=0.05。
2 结果
2.1 两组患者的倾向性评分匹配
经倾向性评分匹配后,术前胫距关节间隙<2mm组与≥2mm 组各有患者50 例,两组患者的一般资料比较差异均无统计学意义(P>0.05),见表1。
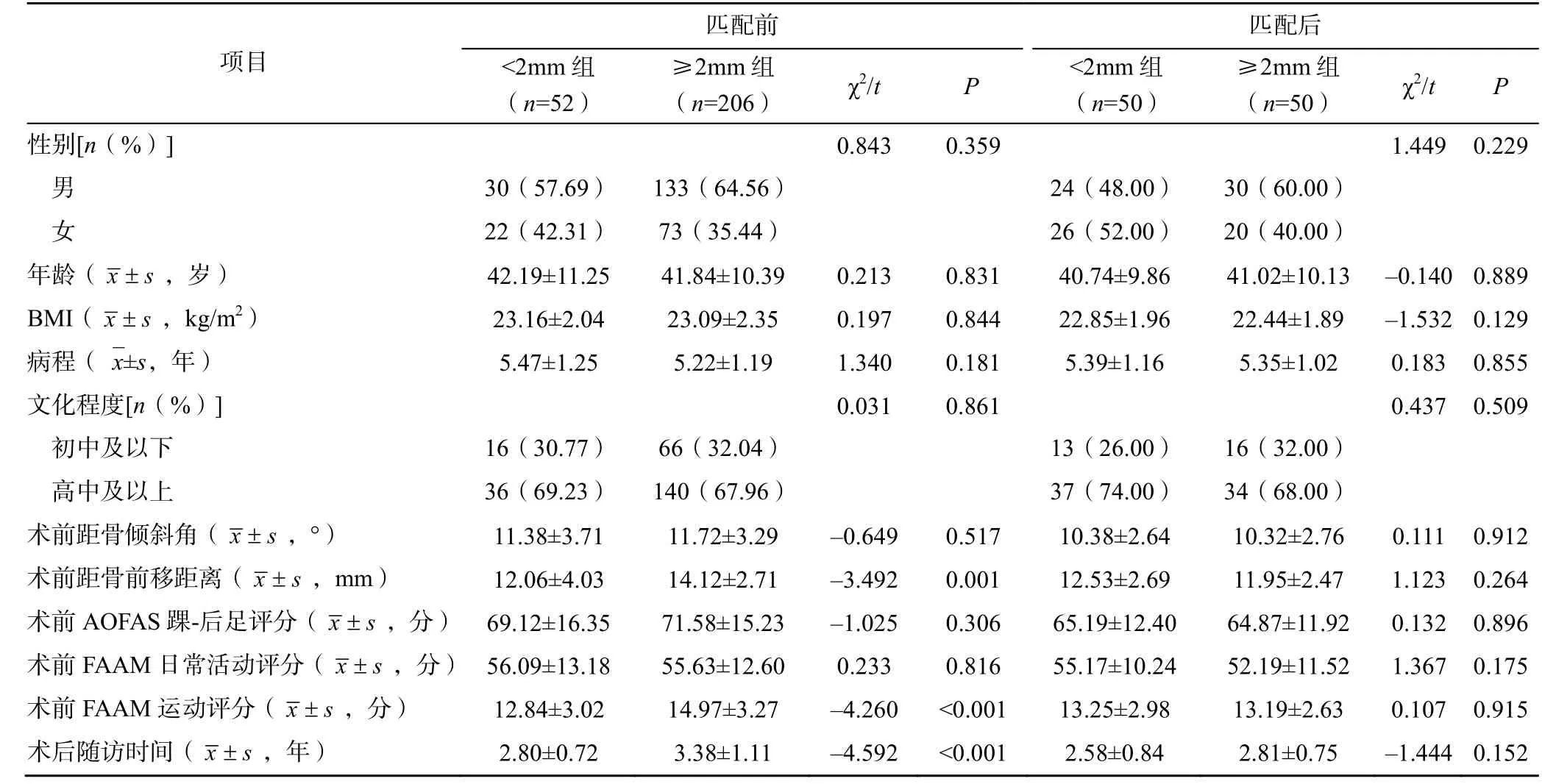
表1 两组患者的倾向性评分匹配前后数据比较
2.2 两组患者的倾向性评分直方图
倾向性评分分布的直方图提示,匹配后两组患者的倾向性评分分布相似,匹配效果较好,可对匹配后数据进一步分析,见图2。

图2 倾向性评分分布直方图
2.3 倾向性评分匹配后两组患者术后末次随访的相关观察指标比较
倾向性评分匹配后,<2mm 组患者术后随访期间再次行踝关节融合术2 例,行全踝关节置换术1 例;≥2mm 组患者再次行踝关节融合术1 例,行全踝关节置换术1 例;两组患者再次干预率比较差异无统计学意义(Fisher 确切概率法P>0.05)。术后末次随访时,≥2mm 组患者距骨倾斜角及距骨前移距离均明显小于<2mm 组,AOFAS 踝-后足评分、FAAM 日常活动及运动评分均明显高于<2mm 组(P<0.05),见表2。
表2 两组术后末次随访相关观察指标比较(±s)

表2 两组术后末次随访相关观察指标比较(±s)
2.4 术前胫距关节间隙与术后末次随访相关观察指标的关系
术前胫距关节间隙与距骨倾斜角和距骨前移距离均呈负相关(r=–0.358、–0.320,P=0.015、0.004),与AOFAS 踝-后足评分、FAAM 日常活动及运动评分均呈正相关(r=0.404、0.385、0.340,P=0.001、0.010、0.007)。
3 讨论
关节保留手术目的是消除关节超负荷,为软骨细胞修复创造更有利的环境[10]。研究发现踝关节术后胫距关节间隙与踝关节功能存在相关性[5]。但保踝治疗术前踝关节间隙与预后之间的关系尚未明了,也尚未明确哪些患者将从关节保留手术中受益。
在临床研究中,采用病例对照的形式研究术前胫距关节间隙对保踝治疗术后预期结局的影响是一种可行的方案,但因临床随访收集的病例资料有限,且回顾性研究可能存在组间混杂因素不均衡的情况,从而干扰研究结果,导致研究偏倚[11]。而倾向性评分匹配法正好能够解决上述问题,有效降低混杂效应,均衡组间差异[12]。本研究将术前胫距关节间隙<2mm 组与≥2mm 组进行匹配,结果发现,匹配后两组倾向性评分分布相似,匹配效果较好,进一步说明该法能够避免两组患者临床基线资料不均衡造成的偏倚,使分析结果更加可靠。
众所周知,保踝治疗患者存在踝关节骨关节炎时预后更差[13]。Holzer 等[14]研究表明关节间隙变窄与骨关节炎分级呈负相关,关节间隙<2mm 表明存在中度或重度骨关节炎。本研究结果发现,术前胫距关节间隙≥2mm 组术后末次随访时距骨倾斜角及距骨前移距离明显小于<2mm组,AOFAS 踝-后足评分、FAAM 日常活动及运动评分均明显高于<2mm 组,同时术前胫距关节间隙与上述预期结局均存在明显的相关性。提示术前胫距关节间隙≥2mm 的保踝治疗患者术后踝关节功能更好,胫距关节间隙可直接影响行踝关节保留手术患者的长期预后,可能与骨关节炎严重程度不同有关。此外,本研究测量胫距关节间隙采用的负重位X 线片成本较低,患者受到的辐射小,且结果允许快速解释,建议将其作为保踝治疗术前获益评估及辅助决策的客观工具。
综上所述,术前胫距关节间隙<2mm 的患者行保踝治疗术后预期结局比≥2mm 者差,术前测量胫距关节间隙可为术前临床决策及患者咨询提供参考。
