中医辨证施治联合互联网睡眠调摄治疗慢性失眠的临床研究
2023-03-14孟意琳张永华
孟意琳,张永华
杭州市中医院临床心理科,浙江杭州 310007
流行病学调查显示,失眠影响着10%~30%的人口[1],已然成为一个不容小觑的问题。长期慢性失眠可引发多种心理问题,亦可导致思维能力降低、记忆力下降等认知功能损害,对人体其他系统也会产生不良影响[2-3]。指南推荐的治疗慢性失眠的方法主要有以失眠认知行为治疗(cognitive behavioral therapy for insomnia,CBTI)为主的心理治疗、物理治疗和药物治疗。但受文化差异、医疗资源受限、费用、患者依从性等多种因素的影响,目前国内对慢性失眠依然欠缺一种安全、有效且便捷、易于实施的治疗方案。中医药治疗失眠具有安全、有效、个体化的特点[4],但单独使用对中重度慢性失眠疗效不佳,而中医睡眠调摄作为我国传统心理疗法,在机制上类似于CBTI,它注重“天人合一”“形神合一”的整体观念,倡导与自然保持协调,通过传统中医的睡眠调摄方法辅助治疗失眠可有效弥补CBTI 的不足。笔者应用中医辨证施治联合互联网睡眠调摄治疗慢性失眠患者,取得满意的疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月至2022 年1 月于杭州市中医院就诊的90 例慢性失眠患者为研究对象,根据随机数字表法将其分为对照一组、对照二组和干预组,每组各30 例。告知所有研究对象及其家属本研究的目的和方法及在研究中可能存在的各项风险,并签署知情同意书。本研究严格遵循赫尔辛基宣言和我国各项临床试验研究法规,且经杭州市中医院伦理委员会批准实施(伦理审批号:2020LH005)。
1.2 诊断标准
西医诊断标准:参照《国际睡眠障碍分类》(第3 版)中慢性失眠的诊断标准[5]。中医辨证诊断标准:根据张永华教授对慢性失眠的诊治思路与临床经验[6],将失眠按情志辨证分为易怒型失眠、易恐型失眠、过思型失眠、易忧型失眠、过喜型失眠和其他类型失眠共六种证型。临床上过喜型失眠患者往往合并狂病、癫病,较少见单纯的过喜型失眠患者,而其他类型失眠一般较少伴有情志问题,故本研究不纳入此两种类型的患者。具体辨证诊断标准如下,①易怒型失眠:症见入睡困难,急躁易怒,头胀头痛,口干欲饮,口苦吞酸,便秘溲赤,舌偏红,苔薄黄,脉弦数等;②易恐型失眠:症见多梦易惊,心悸紧张,胆小怕事,气短乏力,大便偏溏,舌淡苔薄,脉弦细等;③过思型失眠:症见睡前思虑纷繁,难以入眠,梦多,胸闷脘痞,食欲不振,大便不畅,舌偏胖苔腻,脉弦滑等;④易忧型失眠:症见夜寐欠安,梦多易醒,忧思多虑,悲怆善哭,胸胁胀满,舌淡苔薄腻,脉弦细等。
1.3 纳入排除标准
纳入标准:①符合以上慢性失眠的诊断标准;②广泛性焦虑障碍量表[7](generalized anxiety disorder-7,GAD-7)评分<15 分;③患者健康问卷抑郁筛查量表[7](patients health questionnaire depression scale-9 item,PHQ-9)评分<15 分;④初中文化程度及以上;⑤能在研究者指导下使用互联网睡眠调摄系统并进行相应操作。排除标准:①各类严重精神疾病引起的继发性或共病失眠;②由服用某些药物或患有躯体性疾病导致的失眠;③正在服用安眠药、抗精神病药或相应的中西药治疗的患者;④有自杀风险的患者;⑤在试验期间可能怀孕或正处于妊娠期、哺乳期的女性;⑥合并严重器质性疾病者。
1.4 研究方法
1.4.1 治疗方法 对照一组患者予佐匹克隆片(批准文号:国药准字H10980162,生产单位:齐鲁制药有限公司,规格:7.5mg)7.5mg,每晚睡前30min口服。对照二组患者予中药(浙江天道医药有限公司)辨证施治,每剂中药分成两包,每包浓缩至150ml,每日下午2 点和晚上7 点各服用一包。具体用药:①易怒型失眠:选方用龙胆泻肝汤加减(栀子6g、黄芩12g、柴胡10g、龙胆草6g、生地12g、茯苓15g、薄荷6g、丹皮10g、酸枣仁15g、夜交藤15g、合欢皮20g、甘草5g 等),清泻肝胆,除烦安神;②易恐型失眠:选方用柴胡加龙骨牡蛎汤加减(柴胡10g、党参15g、半夏12g、黄芩12g、远志12g、菖蒲10g、龙骨30g、牡蛎30g、茯苓15g、酸枣仁15g、夜交藤15g、合欢皮20g、甘草5g 等),和解镇惊,益气安神;③过思型失眠:选方用半夏涤痰汤加减(半夏12g、茯苓15g、陈皮10g、枳壳10g、竹茹10g、石菖蒲10g、远志12g、酸枣仁15g、夜交藤15g、合欢皮20g、甘草5g 等),化痰解郁,和胃安神;④易忧型失眠:选方用柴芩温胆汤加减(柴胡10g、黄芩12g、半夏12g、茯苓15g、枳壳10g、陈皮10g、酸枣仁15g、夜交藤15g、合欢皮15g、甘草5g 等),理气化痰,解郁安神。干预组患者予中药辨证施治联合互联网睡眠调摄治疗,中药辨证施治治疗方案同对照二组,同时每天通过中医睡眠调摄微信小程序进行情志调摄、起居调摄、呼吸导引等睡眠调摄治疗,通过后台可监控每个研究对象的治疗情况,如当日有遗漏的治疗可及时进行推送提醒。具体内容:①情志调摄:系统每3 天推送一篇关于调摄性情的古代文章或段落,同时附有译文以便理解,要求研究对象每晚8 点后打开推送内容进行阅读,需将整段文字朗读三遍、默读三遍,3d 后撰写一篇200 字左右的读书心得上传系统;②起居调摄:要求研究对象设置晚上睡觉时间和次日起床时间(睡觉时间在22 点至23 点,起床时间在6 点至7 点,春夏需迟睡半小时,早起半小时,冬天需早睡半小时,迟起半小时,整体要求每天卧床时间控制在6~8h),需根据系统提示准时睡觉及起床;③呼吸导引:要求研究对象每天晚上卧床关灯后,通过音频指导进行呼吸导引练习,每次训练约15min,训练结束后即关闭手机开始睡眠。各组总疗程均为4 周。
1.4.2 观察指标 采用匹兹堡睡眠质量指数[7](Pittsburgh sleep quality index,PSQI)评定睡眠相关情况,GAD-7 和PHQ-9 评定情绪相关情况。采用PSQI 总分减分率[8]评价临床疗效:临床痊愈,PSQI总分减分率≥75%;显效,PSQI 总分减分率≥50%;有效,PSQI 总分减分率≥25%;无效,PSQI 总分减分率<25%。PSQI 总分减分率=(治疗前评分–治疗4周后评分)/治疗前评分×100%。总有效率=(临床痊愈例数+显效例数+有效例数)/总例数×100%。在研究开始前及治疗 4 周后为研究对象各进行一次PSQI、GAD-7、PHQ-9 评估。
1.5 统计学方法
所有数据采用SPSS 22.0 统计软件进行分析处理。分类变量资料使用百分率(%)表示,比较采用χ2检验;定量资料使用均数±标准差(±s)表示,组间比较采用F检验,组内比较采用配对样本t检验,多重比较采用LSD 法。P<0.05 为差异有统计学意义。
2 结果
2.1 三组患者的一般资料比较
对照一组患者男13 例,女17 例,年龄18~61(43.80±1.64)岁,身高152~183(163.43±1.46)cm,体质量41~86(59.07±1.88)kg,易怒型5 例,过思型8 例,易忧型12 例,易恐型5 例;对照二组患者男14 例,女16 例,年龄19~64(43.67±1.75)岁,身高 156~180(162.77±1.07)cm,体质量 44~79(59.37±1.36)kg,易怒型6 例,过思型4 例,易忧型13 例,易恐型7 例;干预组患者男12 例,女18例,年龄20~63(44.20±1.81)岁,身高150~185(163.13±1.12)cm,体质量42~80(60.07±1.57)kg,易怒型6 例,过思型6 例,易忧型12 例,易恐型6 例。三组患者的性别、年龄、身高、体质量、中医证型等比较差异均无统计学意义(P>0.05),具有可比性。
2.2 三组患者治疗前后的PSQI 评分比较
治疗前,三组患者的PSQI 评分比较差异无统计学意义(P=0.905);治疗后,三组患者的PSQI 评分均较治疗前显著下降(P<0.05);三组患者治疗前后的PSQI 评分差值比较差异有统计学意义(P<0.05),且干预组>对照一组>对照二组,见表1。
表1 三组患者治疗前后的PSQI 评分比较(±s,分)
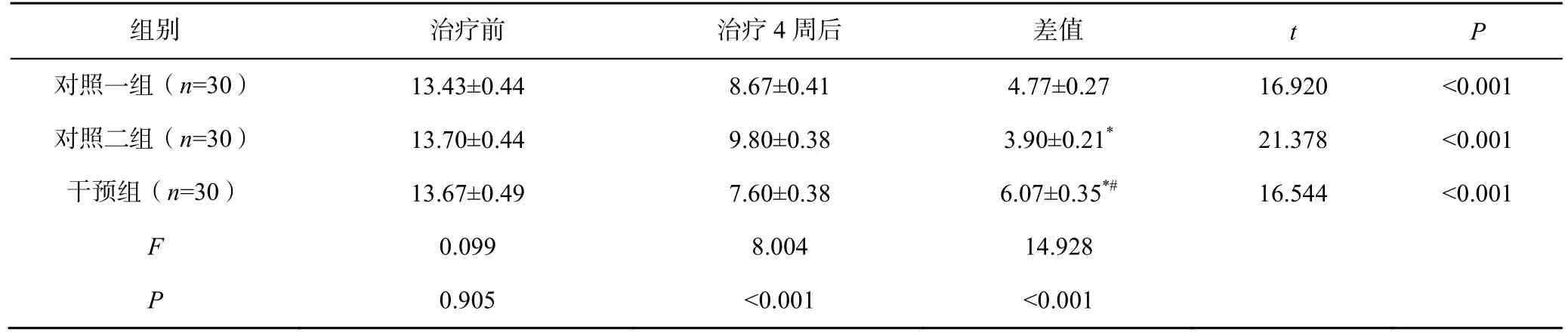
表1 三组患者治疗前后的PSQI 评分比较(±s,分)
注:与对照一组比较,*P<0.05;与对照二组比较,#P<0.05
2.3 三组患者治疗前后的PHQ-9 评分比较
治疗前,三组患者的PHQ-9 评分比较差异无统计学意义(P=0.874);治疗后,三组患者的PHQ-9评分均较治疗前显著下降(P<0.05);三组患者治疗前后的 PHQ-9 评分差值比较差异有统计学意义(P<0.05),且干预组>对照一组>对照二组,见表2。
表2 三组患者治疗前后的PHQ-9 评分比较(±s,分)

表2 三组患者治疗前后的PHQ-9 评分比较(±s,分)
注:与对照一组比较,*P<0.05;与对照二组比较,#P<0.05
2.4 三组患者治疗前后的GAD-7 评分比较
治疗前,三组患者的GAD-7 评分比较差异无统计学意义(P=0.677);治疗后,三组患者的GAD-7评分均较治疗前显著下降(P<0.05);三组患者治疗前后的GAD-7 评分差值比较差异有统计学意义(P<0.05),且干预组显著高于对照一组和对照二组(P<0.05),见表3。
表3 三组患者治疗前后的GAD-7 评分比较(±s,分)

表3 三组患者治疗前后的GAD-7 评分比较(±s,分)
注:与对照一组比较,*P<0.05;与对照二组比较,#P<0.05
2.5 三组患者的临床疗效比较
治疗4 周后,干预组患者的总有效率显著高于对照一组和对照二组(P<0.05);对照一组患者的总有效率显著高于对照二组(P<0.05),见表4。
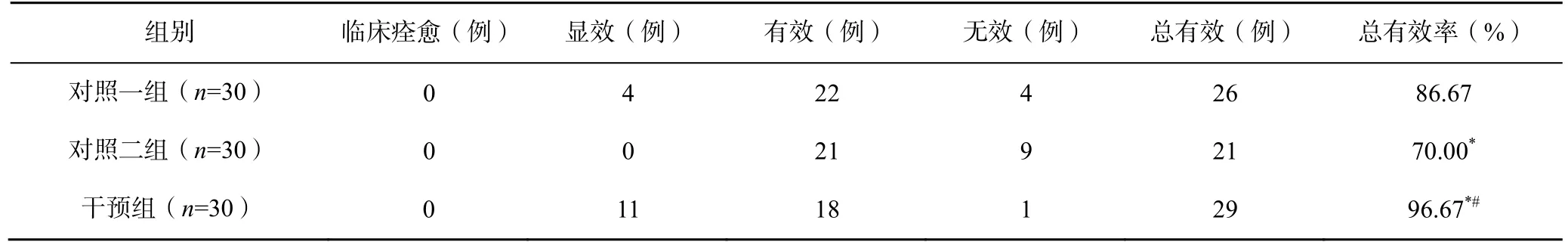
表4 三组患者的临床疗效比较
3 讨论
中药辨证治疗失眠作为历史悠久、底蕴丰富的传统疗法,具有明显的特色和优势,受到人们的广泛关注,它治疗失眠疗效和缓而稳定,具有不良反应少、疗效确切、个体化针对性治疗的特点[4]。诸多临床研究证实,酸枣仁汤[9]、黄连温胆汤[10]、柴胡龙骨牡蛎汤[11]等方剂对失眠均有显著的临床疗效。孟意琳等[12]认为失眠的主要病理因素为气痰火,主要病机在于阴阳不和,而情志变化在失眠的发生发展中起重要推动作用,故治疗上注重平衡阴阳,调节情志。中医注重“天人合一、形神一体”的整体观念,“天人合一”指人的作息需与大自然相应,日出而作,日落而息,若是与之相背,则会导致失眠的发生,“形神一体”指人的形体与意识、思维、情感等精神活动是一个整体,“神”的异常能够引发失眠,失眠亦能够影响精神活动。因此,在药物治疗的同时,进行修身养性和调节生活起居对慢性失眠的治疗有着很好的帮助。本研究主要使用情志调摄、起居调摄和呼吸导引三种睡眠调摄方法。情志调摄是指通过阅读书籍、寄情山水、饲养花鸟、琴棋书画等各种方法分散患者注意力,排遣情思,久而久之改变心志,从而缓解失眠带来的不良情绪,对失眠起到治疗作用。施海燕等[13]的研究通过移情易性的方法改善失眠患者的焦虑抑郁情绪,并证实其能够提高治疗失眠的疗效。起居调摄是指通过规律作息,使起居顺应天地自然,达到天人相应,促进睡眠健康,杨栋峰[14]研究发现,根据四时变化调整作息是失眠症治疗中的重要治疗方法。呼吸导引是指在炼气的过程中,通过意念调整全身,使全身肌肉得到放松,思想逐渐沉静,内心变得安宁,从而起到防治失眠的作用;杨晓乐等[15]证明练习八段锦能够提高抑郁伴失眠患者的睡眠质量;王薇等[16]指出易筋经的练习能够改善睡眠,且患者依从性好。失眠的发生、加重受体质禀赋、情志因素和起居作息的综合影响,通过中药辨证施治联合睡眠调摄,能够纠正体质偏颇,怡养情志,规律起居,从失眠的各个病因病机入手治疗失眠,在临床上较单独使用中药或西药更有优势。另外,随着现代科技的发展,手机、智能手表等移动设备的普及,使互联网医疗成为当下研究热点。本研究将中医睡眠调摄通过互联网的形式进行,让治疗干预不再受场地和时间的限制,随时随地都能进行医患之间的沟通与交流,通过实时的线上监督,提高患者对治疗的依从性,从而提高慢性失眠治疗的有效性。
本研究结果显示,经过4 周的治疗,干预组患者的PSQI、PHQ-9、GAD-7 评分下降及临床疗效均显著优于另外两个对照组,说明中医辨证施治联合互联网睡眠调摄能够有效改善患者的睡眠和焦虑抑郁情绪,且优于单独使用西药或中药的治疗方案。另外,研究也发现,经过4 周的治疗,对照一组患者的各项评分低于对照二组,这可能与本研究周期较短有一定关联。临床指南指出,唑吡坦、佐匹克隆、艾司唑仑等镇静催眠药治疗失眠具有见效快、有效率高的特点[17],而中药治疗失眠作用较为和缓,长期使用不易出现依赖性和不良反应,且能够综合促进身心健康。因此在后续的研究中,可延长研究周期,加强随访,观察综合治疗、中药治疗和西药治疗对慢性失眠患者的远期疗效。
综上所述,与单纯使用中药和西药治疗相比,中医辨证施治联合互联网睡眠调摄对慢性失眠的治疗能够起到更好的改善睡眠作用,在调节焦虑、抑郁等不良情绪等方面显示出更大的优势,能够促进失眠患者的身心健康,为临床治疗慢性失眠拓宽治疗思路,值得在临床上运用推广。
