基于DIERS评估系统的诊断准确性探讨中医正骨手法联合针刺治疗产后腰痛的临床疗效
2023-02-10苏美意范德辉于水英董明刘琨张振宁邱俊杰
苏美意, 范德辉, 于水英, 董明, 刘琨, 张振宁, 邱俊杰
(1.广东省第二中医院,广东广州 510095;2.广州市白云区妇幼保健院,广东广州 510400)
产后腰痛是指产妇在产褥期内出现腰骶部疼痛或伴有下肢的放射性疼痛、酸胀、腰椎及臀部肌肉压痛、肌紧张等[1-2]。本病多因患者孕期负荷过大或分娩时、产程前后生理机能改变引起脊柱和骨盆的结构紊乱,造成局部软组织粘连、炎症水肿及关节病理改变,从而引发疼痛[3-5]。流行病学研究表明,分娩后妇女腰痛的发病率高达50%~80%[6],甚至超过1/3的女性在分娩后1年以上仍存在腰痛症状[7]。产后腰痛患者因脊柱及骨盆的结构变化导致其病程较长,疼痛性质复杂,严重影响妇女产后的生活质量和身心健康,更甚者存在终身致残和精神疾病的风险,造成了沉重的医疗负担与间接社会成本[8]。
对于大部分脊柱和骨盆源性腰痛,除卧床休息等调摄护理外,干预措施可分为三类:药物干预、非药物干预和侵袭式干预[9]。尽管治疗手段多样,但产后腰痛作为腰痛的特殊类型,其治疗现状并不乐观,因患者多为哺乳期妇女,药物可能通过哺乳途径引起婴儿相关不良反应,且多为哺乳期妇女禁用药品[10],因此,非药物疗法为产后腰痛的首选干预措施。大量临床研究表明,运动疗法、针灸、推拿、正骨手法等非药物疗法治疗产后腰痛均可取得一定的疗效[11-12]。本研究采用中医正骨手法联合针刺治疗产后腰痛,取得显著疗效,现将研究结果报道如下,以期为治疗产后腰痛提供思路与方法。
1 对象与方法
1.1 研究对象及分组
选取2021年5月至2022年4月广东省第二中医院针灸康复科门诊收治的120例明确诊断为产后腰痛的患者为研究对象。按随机数字表将患者随机分为观察组和对照组,每组各60例。本研究获医院伦理委员会审议通过。
1.2 诊断标准
参照《中西医结合妇产科学》[13]中的相关诊断标准拟定。①腰痛之前有生产或小产史;②临床症状:产后腰痛明显,或腰骶部酸痛乏力、腰部活动受限、椎旁或骶髂关节处压痛;③体征:腰挺腹试验(+),腰凸明显,俯卧时腰部明显有凹陷,直腿抬高试验(-);④X/CT/MRI显示腰曲加大,或有轻度骶髂关节密度增高或微错位或椎间盘轻度变性或轻度膨出,或骨性改变不明显。
1.3 纳入标准
①符合上述诊断标准;②足月初产妇或初次流产;③年龄在22~50岁之间;④生产前无腰痛病史;⑤就诊前2周未接受任何与腰痛相关的治疗;⑥视觉模拟量表(Visual Analogue Scale,VAS)评分≥3分;⑦自愿参加本研究并签署知情同意书的患者。
1.4 排除标准
①腰痛是由于分娩时严重外伤或医疗事故所致,存在纠纷或经鉴定属医疗事故的患者;②合并有严重的心脑血管疾病、肝、肾、造血、免疫系统等原发性疾病或全身衰竭的患者;③患有糖尿病、结缔组织病或有凝血功能障碍、出血倾向的患者;④精神类疾病的患者;⑤正在接受其他疗法治疗的患者。
1.5 治疗方法
1.5.1 对照组
给予针刺治疗。具体操作如下:患者取俯卧位,穴位皮肤常规消毒,医者立于患者一侧,穴位选取阿是穴(1~2穴)、大肠俞、肾俞、委中、光明、昆仑。穴位的选取与定位参考全国高等中医药院校规划教材新世纪(第二版)《针灸治疗学》[14]。采用环球牌一次性无菌针灸针(苏州针灸用品有限公司,规格:0.30 mm×40 mm),各穴均采用直刺进针,阿是穴、大肠俞、委中行泻法,肾俞行补法,光明、昆仑行平补平泻法。得气后留针25 min,每天1次。治疗7 d为1个疗程,连续治疗2个疗程。
1.5.2 观察组
在对照组治疗的基础上,给予中医正骨手法之龙氏治脊疗法治疗。医者根据龙氏治脊疗法“三步定位”诊断法,评估椎体及骨盆错位方式,采用“四步十法”进行腰椎及骨盆整复[15]。对于腰椎各类型的错位,主要采用摇腿揉腰法和俯卧牵抖冲压法。具体操作如下:摇腿揉腰法:患者取俯卧位,一位助手站于患者脚部并扎好马步,保持腰背直立,双手拖住患者的踝部,将小腿抬离床面约25°,不可使膝关节脱离床面,嘱患者放松,将其双足向左右方向成“∞”形往返摆动,使腰、臀、小腿成波浪式左右弧形摇摆,此时术者站于患椎棘突偏歪方向的床边,一手掌根部按压于患椎后旋的横突后侧;另一手以拇指按压于患椎棘突偏侧至椎板部作“定点”,与助手两人动作协调,用力一致。每次5~8 min,患者腰部肌肉可得到充分的放松。接下来采用“俯卧牵抖冲压法”进行手法复位。俯卧牵抖冲压法:患者双臂伸直上举,用手抓紧治疗床的床头,助手站于患者脚部。(1)直接冲压法时:医者双肘伸直,利用上身重量垂直按压,当患者腰肌放松时加上冲压闪动力,重复2~4次。(2)间接分压法时:患者取俯卧位,于腰椎棘突凹陷处的腹部垫一个10~20 cm高的稍硬枕头。医者两手交叉掌根分置于凹陷棘突上方和下方稍隆起的棘突上,两手同时向下按压,由于交叉后,其力量方向相反,与垫枕上顶作用,可间接地迫使前凸的椎间关节向上还纳复位。
对于骨盆“旋转式”及“侧摆式”错位,主要采用仰卧旋髋按压法。具体操作如下:助手一手按住患者“阳脚”(大腿后外侧外展肌痉挛、紧张,>30°,外旋角度过大称其为阳脚)的髂骨,另一手按住大腿部,医者一手握紧“阴脚”(大腿前内侧内收肌痉挛、紧张,<30°,内旋角度过大称其为阴脚)踝部,另一手托扶膝部,将此下肢做屈髋屈膝位的旋髋动作。“阴脚”旋髋由内向外,活动2~3下,将髋旋向外屈位时,医者双手同时将其“阴脚”大腿向外上方用力按压2~3下,随即将其腿向下牵抖1~3下;“阳脚”复位时,不用做内收肌群手法,屈髋屈膝和牵抖法同“阴脚”,但旋髋方向不同,是由外向内旋,将患者膝部屈向对侧肩部按压2~3下,随即向下牵抖,此法可重复2~3次。每天1次,7 d为1个疗程,共治疗2个疗程。
1.5.3 随访
观察2组患者治疗前后VAS评分的变化情况,并于治疗结束1个月后进行门诊或电话的随访,随访时进行疼痛程度的评分,根据复发情况,计算复发率。
1.6 观察指标
1.6.1 疼痛程度评估
分别于治疗前后观察2组患者视觉模拟量表(Visual Analogue Scale,VAS)评分的变化情况。使用一条长约10 cm的游动标尺,一面标有10个刻度,两端分别为“0”分端和“10”分端,0分表示无痛,10分代表难以忍受的最剧烈的疼痛,中间部分表示不同程度的疼痛。让患者根据自我感觉在标尺横线上划一记号,表示疼痛的程度。
1.6.2 功能障碍评估
分别于治疗前后观察2组患者Oswestry功能障碍指数问卷(ODI)评分的变化情况,对患者的功能障碍情况进行评定。ODI评分共包括10个项目:疼痛程度,日常自理能力,提重物能力,走、坐、站、睡眠、生活、社会活动和旅行能力。每个项目有6个答案可以选择,评分分别为0~5分。最终得分计算方法为:实际得分/50×100%。分数越高,表示功能障碍越严重。
1.6.3 脊柱弯曲程度及骨盆倾斜情况评估
分别于治疗前后观察2组患者椎体最大旋转角度及骨盆扭转角度的变化情况。采用DIERS formetric 3D评估系统(爱尔思康科技北京有限公司)进行评定。评估时患者脱掉上衣,暴露背部及上臀部,自然站立,正对摄像机并处于光栅焦点之中,通过光栅的重叠干涉形成平行亮带波纹,投影在体表,随体表高低起伏而变化,单束光的形变与背部的三维形态一一对应。这些形变被相机所采集后生成三维脊柱重建模型并对其进行分析,在此期间获得多张图像数据,选取腰椎椎体最大旋转度及骨盆倾斜度2项指标[16]。
1.7 疗效评定标准
参照《中药新药临床研究指导原则(试行)》[17]的疗效评定标准,以VAS评分进行判定。疗效指数=(治疗前积分-治疗后积分)/治疗前积分×100%。
痊愈:患者疼痛等不适症状完全消失;显效:与治疗前相比,患者疼痛等症状明显改善;有效:与治疗前相比,患者疼痛等症状稍改善;无效:与治疗前相比,患者疼痛等症状无改善甚至有加重。总有效率=(痊愈例数+显效例数+有效例数)/总病例数×100%。
1.8 统计方法
采用SPSS 26.0统计软件进行数据的统计分析。计量资料采用均数±标准差(±s)表示,组内比较采用配对t检验,组间比较采用独立样本t检验;计数资料采用率或构成比表示,组间比较采用卡方检验;等级资料组间比较采用Ridit分析。以P<0.05表示差异有统计学意义。
2 结果
2.1 2组患者基线资料比较
观察组60例患者中,年龄28~47岁,平均年龄(29.95±3.06)岁;病程1~4个月,平均病程(3.38±1.38)个月。对照组60例患者中,年龄29~46岁,平均年龄(30.78±3.88)岁;病程1~4个月,平均病程(3.68±1.83)个月。2组患者的性别、年龄、病程等一般情况比较,差异均无统计学意义(P>0.05),表明2组患者的基线特征基本一致,具有可比性。
2.2 2组患者治疗前后VAS评分比较
表1结果显示:治疗前,2组患者VAS评分比较,差异无统计学意义(P>0.05)。治疗后,2组患者的VAS评分明显改善(P<0.05),且观察组在改善VAS评分方面明显优于对照组,差异有统计学意义(P<0.05)。
表1 2组产后腰痛患者治疗前后VAS评分比较Table 1 Comparison of VAS score between two groups of patients with postpartum low back pain before and after treatment (±s,分)

表1 2组产后腰痛患者治疗前后VAS评分比较Table 1 Comparison of VAS score between two groups of patients with postpartum low back pain before and after treatment (±s,分)
注:①P<0.05,与同组治疗前比较;②P<0.05,与对照组治疗后比较
组别对照组观察组例数/例60 60治疗前4.90±0.88 4.97±1.04治疗后2.07±0.82①1.18±0.68①②
2.3 2组患者治疗前后ODI评分比较
表2结果显示:治疗前,2组患者ODI评分比较,差异无统计学意义(P>0.05)。治疗后,2组患者的ODI评分明显改善(P<0.05),且观察组在改善ODI评分方面明显优于对照组,差异有统计学意义(P<0.05)。
表2 2组产后腰痛患者治疗前后ODI评分比较Table 2 Comparison of ODIscore between two groups of patients with postpartum low back pain before and after treatment (±s,分)

表2 2组产后腰痛患者治疗前后ODI评分比较Table 2 Comparison of ODIscore between two groups of patients with postpartum low back pain before and after treatment (±s,分)
注:①P<0.05,与同组治疗前比较;②P<0.05,与对照组治疗后比较
组别对照组观察组例数/例60 60治疗前48.57±11.98 48.75±12.59治疗后28.32±7.86①18.70±6.08①②
2.4 2组患者治疗前后椎体最大旋转角度、骨盆扭转角度比较
表3结果显示:治疗前,2组患者椎体最大旋转角度、骨盆扭转角度比较,差异无统计学意义(P>0.05)。治疗后,2组患者的椎体最大旋转角度、骨盆扭转角度明显改善(P<0.05),且观察组在改善椎体最大旋转角度、骨盆扭转角度方面明显优于对照组,差异有统计学意义(P<0.05)。
表3 2组产后腰痛患者治疗前后椎体最大旋转角度、骨盆扭转角度比较Table 3 Comparison of maximum rotation angle of vertebral body and torsion angle of pelvis between two groups of patients with postpartum low back pain before and after treatment [±s,(°)]
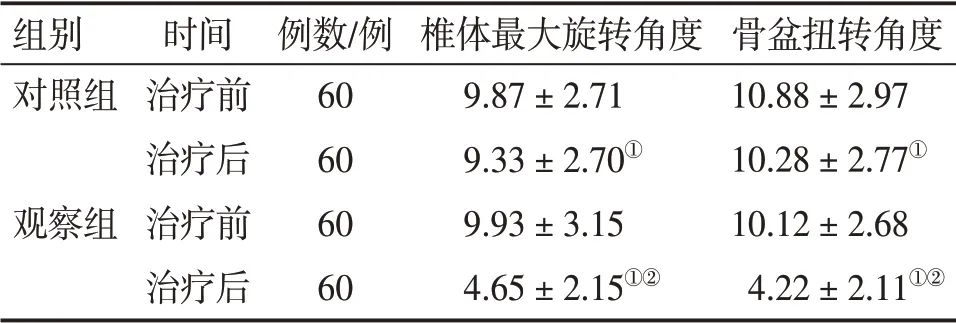
表3 2组产后腰痛患者治疗前后椎体最大旋转角度、骨盆扭转角度比较Table 3 Comparison of maximum rotation angle of vertebral body and torsion angle of pelvis between two groups of patients with postpartum low back pain before and after treatment [±s,(°)]
注:①P<0.05,与同组治疗前比较;②P<0.05,与对照组治疗后比较
组别对照组观察组时间治疗前治疗后治疗前治疗后例数/例60 60 60 60椎体最大旋转角度9.87±2.71 9.33±2.70①9.93±3.15 4.65±2.15①②骨盆扭转角度10.88±2.97 10.28±2.77①10.12±2.68 4.22±2.11①②
2.5 2组患者临床疗效比较
表4结果显示:观察组总有效率为95.00%(57/60),对照组为76.67%(46/60)。观察组疗效优于对照组,差异有统计学意义(P<0.05)。

表4 2组产后腰痛患者临床疗效比较Table 4 Comparison of clinical efficacy between two groups of patients with postpartum low back pain [例(%)]
2.6 2组患者复发率比较
观察组复发率为8.33%(5/60),对照组为21.67%(13/60)。观察组复发率低于对照组,差异有统计学意义(P<0.05)。
3 讨论
产后腰痛的病因与发病机制复杂,往往是多种因素综合作用的结果[18]。多与妊娠期腹部膨隆,引起脊柱和椎体的韧带松弛、肌肉韧带结构改变、子宫对腰骶神经丛压迫有关。且妊娠期、产后体内雌孕激素的水平大幅变化,内环境的改变和组织功能紊乱引发疼痛介质等分泌水平波动,从而导致疼痛。同时,妊娠期及产褥期妇女的焦虑、抑郁等情绪障碍也是诱发或加剧躯体疼痛的重要因素[19]。此外,产后劳累,肌肉韧带损伤未能及时修复和缓解,或产前有腰部外伤史,均可能加剧产后腰痛的程度[20]。有研究[21]表明,分娩方式的不同亦可能导致产后腰痛发病率的差异。
产后腰痛亦称“产后痹”“产后风”等,中医认为,本病的主要病因病机为妇女产后“多虚多瘀”。《傅青主女科》中记载:“胞脉系于肾,腰为肾之府,产后劳伤肾……或虚未复而风乘之也。”《沈氏女科辑要》云:“此症多血虚,宜滋养,或有风寒湿三气杂至之痹,则养血为主,稍参宜络,不可峻投风药。”治疗上,临床指南推荐首选非药物疗法[22]。正骨整脊手法和针刺治疗已在国内综合医院和基层医疗机构得到广泛应用[12,23-24]。
中医正骨手法通过在肌肉、关节等部位施加力量,可纠正解剖移位,解除肌肉痉挛,促进血液循环,消除软组织无菌性炎症,从而缓解疼痛,恢复机体正常生理功能[25]。其中,龙氏治脊疗法是以传统的中医推拿正骨为基础,在脊椎病因学的理论支撑下,龙层花教授团队潜心钻研以正骨手法为代表的各种治疗脊椎相关疾病的具体疗法,并加以规范化、系统化,逐渐形成为一种理论扎实、技术丰富、结构完善、疗效可靠的治脊疗法。龙氏治脊疗法注重对患者的个体化、动态化评估,反复、细致的查体贯穿于治疗的全过程。在治疗过程中,主治、辅治可以变化,四步正骨也可以有所舍弃或做顺序上的调整,一切都是基于对患者病情精确、实时的把握。脊椎病与脊椎相关疾病的发病机理可能与“骨”(骨骼、关节)、“筋”(肌肉、肌腱、韧带、筋膜等)、“脉”(神经、血管等)三者相关,龙氏治脊疗法重视各因素相互间的因果协同关系,其治疗的目的即为“筋归槽、骨合缝、气血和”。研究[15,26]表明,龙氏治脊疗法可调整腰椎与骨盆的生物力学平衡从而达到稳定腰椎与骨盆的功能,治疗非特异性腰痛及骨盆旋移综合征有确切的疗效。联合针刺可疏通经络、调和阴阳、扶正祛邪,大肠俞与肾俞为足太阳膀胱经背俞穴,有通利腰脊、疏调筋骨之功;委中与昆仑属足太阳膀胱经,经脉所过、主治所及,具有舒筋通络、散瘀活血之效;光明属足少阳胆经,主治下肢痿痹;诸穴合用,可达补肾培元、通络止痛之功效。研究表明,电针肾俞与委中穴可促进大鼠腰多裂肌损伤的修复,从而缓解腰痛[27]。
本研究结果表明,治疗后,2组患者的VAS评分明显改善(P<0.05),且观察组在改善VAS评分方面明显优于对照组,差异有统计学意义(P<0.05)。治疗后,2组患者的ODI评分明显改善(P<0.05),且观察组在改善ODI评分方面明显优于对照组,差异有统计学意义(P<0.05)。治疗后,2组患者的椎体最大旋转角度、骨盆扭转角度明显改善(P<0.05),且观察组在改善椎体最大旋转角度、骨盆扭转角度方面明显优于对照组,差异有统计学意义(P<0.05)。观察组总有效率为95.00%(57/60),对照组为76.67%(46/60),观察组疗效优于对照组,差异有统计学意义(P<0.05)。观察组复发率为8.33%(5/60),对照组为21.67%(13/60),观察组复发率低于对照组,差异有统计学意义(P<0.05)。本研究结果表明,龙氏治脊疗法联合针刺可明显减轻产后腰痛患者的疼痛、改善功能障碍、减小患者椎体最大旋转角度及骨盆扭转角度,且疗效优于单用针刺。此外,对照组单用针刺,亦可减轻疼痛和改善功能障碍,虽然椎体最大旋转角度及骨盆扭转角度在数值上稍有减小,但差异无统计学意义(P<0.05)。
综上所述,龙氏治脊疗法联合针刺治疗产后腰痛可明显改善患者疼痛症状,临床效果显著,且复发率低,值得在临床进一步推广应用。
