高剂量莫西沙星短程方案对利福平耐药肺结核的疗效及适用性研究
2023-02-10任斐马进宝李荣杨翰杨虹武延琴杨新军党丽云
任斐 马进宝 李荣 杨翰 杨虹 武延琴 杨新军 党丽云
目前,耐多药结核病(multidrug-resistant tuberculosis, MDR-TB)和利福平耐药结核病(rifampicin-resistant tuberculosis, RR-TB)仍然是全球结核病控制工作面临的严峻问题。既往MDR/RR-TB的治疗常需使用18~24个月长疗程方案治疗,虽经多年努力但治疗成功率始终徘徊不前[1]。2010年,Van Deun[2]首次报道在孟加拉国开展的9个月短程化疗方案的治疗成功率达87.8%,点燃了世界各国缩短治疗疗程的探索之路。随后,世界卫生组织于2016年推荐了基于孟加拉国方案的RR-TB短程化疗方案——4~6Km-Mfx-Cfz-Pto-Z-E-H/5Mfx-Cfz-Z-E[3](Km:卡那霉素,Mfx:莫西沙星,Cfz:氯法齐明,Pto:乙硫异烟胺,Z:乙胺丁醇,E:吡嗪酰胺,H:异烟肼),并在2019年整合版指南中建议将卡那霉素替换为阿米卡星。我国也在2019年《耐药结核病化学治疗指南(2019年简版)》[4]中推荐符合条件的新诊断RR-TB患者使用含阿米卡星和高剂量莫西沙星的短程方案(以下简称为“高剂量莫西沙星短程方案”),即4~6Am-Mfx-Pto-Cfz-Z-H高剂量-E/5Mfx-Cfz-Z-E(Am:阿米卡星)。该方案具有费用低廉、疗程短、治疗成功率高等优势,但也存在针剂注射不便、患者丢失率较高等不足,虽然贝达喹啉替代针剂的短程方案也获得成功并得到指南推荐[5],但受限于贝达喹啉费用昂贵,高剂量莫西沙星短程方案在我国仍不失为一种合理有效的选择方案。鉴于我国使用短程方案经验不多、相关报道较少[6]、很多临床工作者对该方案在我国相关人群中使用的效果及适用性存有疑虑,笔者回顾性分析西安市胸科医院使用高剂量莫西沙星短程方案治疗的利福平耐药肺结核(RR-PTB)患者的疗效和安全性,以及制约其临床应用的相关因素,为临床应用提供经验和依据。
资料和方法
一、研究对象
采用回顾性研究方法,从医院电子病历系统中收集2020年1月至2021年6月就诊于西安市胸科医院新诊断为RR-PTB的272例患者临床资料,包括患者性别、年龄、身高、体质量、合并疾病(糖尿病、支气管结核、淋巴结结核)、痰涂片抗酸杆菌染色镜检结果、氟喹诺酮类药物耐药情况、二线注射剂抗结核药物耐药情况、胸部病灶空洞情况、抗结核方案及治疗结局等。其中,完成疗程且有治疗结局者154例,将27例使用高剂量莫西沙星短程方案的患者作为观察组,将127例使用长疗程治疗方案的患者作为对照组;两组患者在年龄、体质量指数、性别、影像学、合并疾病等方面的差异均无统计学意义,但观察组中初治和氟喹诺酮类药物敏感与对照组的差异均有统计学意义。具体见表1。
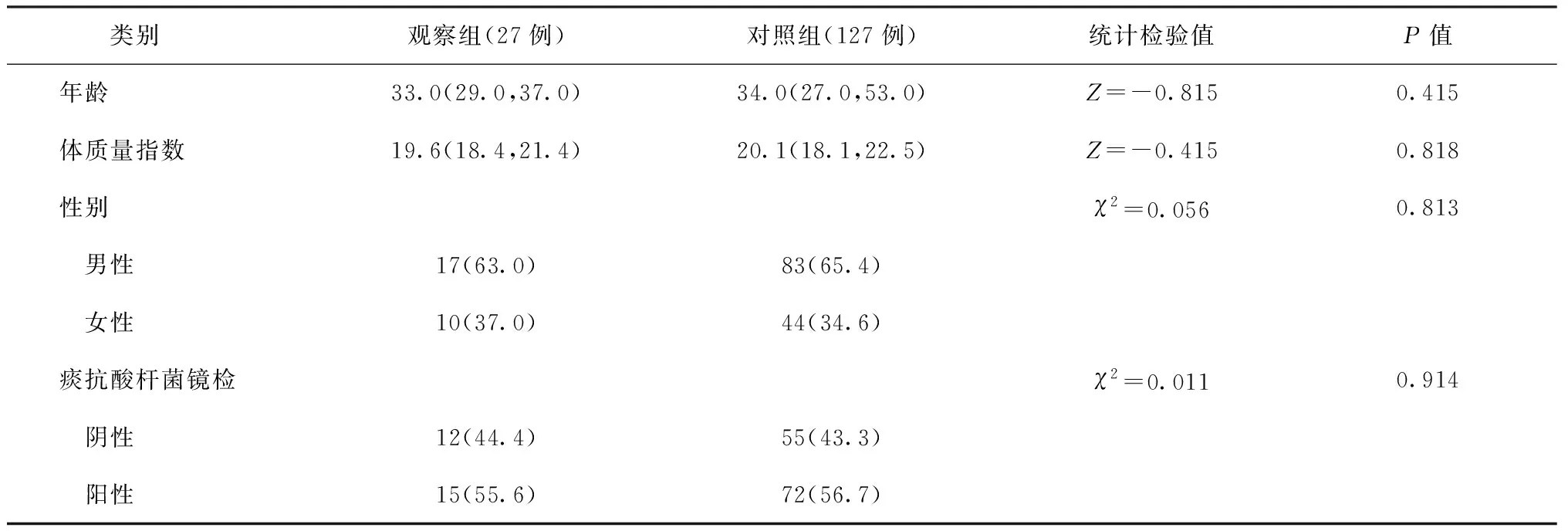
表1 不同临床特征在两组患者中的分布
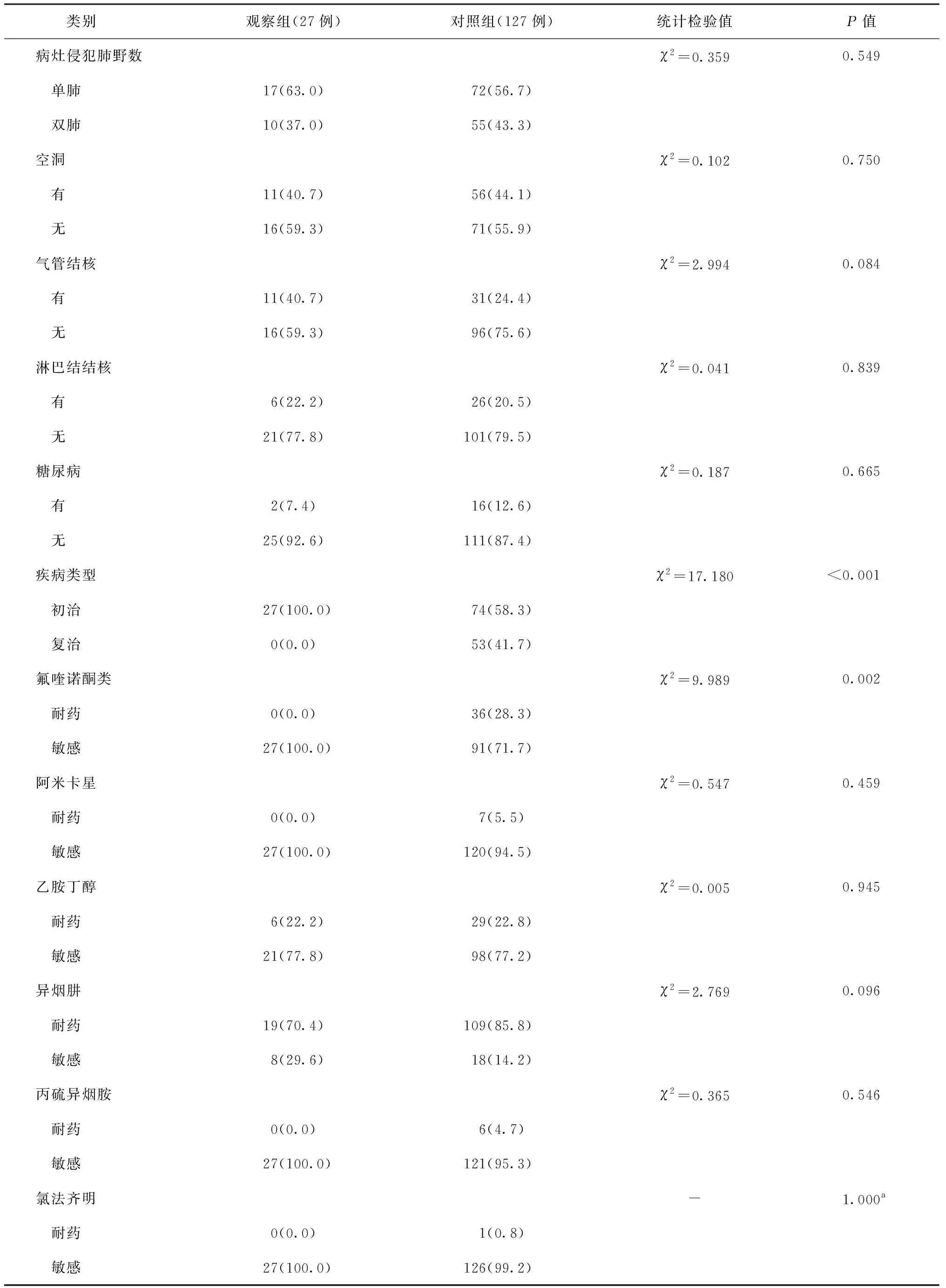
续表1
二、研究方法
比较两组患者治疗结局和不良事件的发生率,并对245例未使用高剂量莫西沙星短程方案的原因进行分析。
1.相关定义:(1)RR-TB:结核病患者感染的结核分枝杆菌经体外药物敏感性试验(简称“药敏试验”)证实对利福平耐药;(2)MDR-TB:结核病患者感染结核分枝杆菌经体外药敏试验证实至少对异烟肼和利福平耐药。
2.用药方案及使用剂量[4]:(1)观察组:使用4~6Am-Mfx-Cfz-Pto-Z-H高剂量-E/5Mfx-Cfz-Z-E治疗方案及剂量标准。(2)对照组:结合患者最近一次药敏试验结果及患者既往用药史后确定。治疗方案由至少4种有效抗结核药品组成,优先选择A组药品(贝达喹啉、左氧氟沙星/莫西沙星、利奈唑胺)和B组药品(环丝氨酸、氯法齐明),当A组和B组药品不能组成有效方案时添加其他抗结核药品组成方案。
3.高剂量莫西沙星短程方案使用依据:(1)未接受或接受二线抗结核药物治疗不足1个月的新诊断肺结核患者;(2)痰液或支气管肺泡灌洗液分枝杆菌培养阳性或PCR阳性;(3)分子生物学方法或表型药敏试验提示至少对利福平耐药;(4)胸部CT检查发现肺内结核病变,有或无空洞;(5)患者自愿接受短疗程方案治疗。需同时满足以上所有条件。
有下列之一者不能使用或停用高剂量莫西沙星短程方案:(1)对短疗程方案中任何一种药品耐药或可疑无效(异烟肼、乙胺丁醇耐药除外);(2)曾经使用过方案中1种或多种二线抗结核药物超过1个月(除非已经证实对这些二线抗结核药物敏感);(3)对短疗程方案中的任何药品不能耐受或存在毒性风险;(4)妊娠;(5)血行播散性结核病、脑膜或中枢神经系统结核,或并发HIV感染的肺外结核;(6)有器官系统功能不全等不能应用方案中的药品者;(7)合并严重气管结核(溃疡坏死型、肉芽增值型及瘢痕狭窄型)。
4.数据采集:使用Excel 2016软件进行数据的收集及管理,由专职录入人员进行数据录入,并由主治医师对录入数据及结局判断进行质量控制。
5.检测方法:(1)液体培养及药敏试验:采用BACTEC MGIT 960培养系统进行液体培养,对培养阳性标本进一步使用MPB64单克隆抗体(杭州创新生物检控技术有限公司)进行测定,鉴定为结核分枝杆菌后再采用微孔板法进行表型药敏试验(珠海银科医学工程股份有限公司;试剂盒批号:2005041ZJSPJ)。为保证结果可靠,每批样品中除阴性对照外,另设置标准减毒株H37Rv(中国药品生物制品检定所;菌株编号:TCC25277)配制的阳性对照(2/B2或E2/F2孔)进行质量控制。(2)痰抗酸杆菌染色镜检:采用萋-尼抗酸染色,取0.1 ml菌液涂片,并加入1滴小牛血浆,待干燥后应用紫外线消毒2 h,固定后进行萋-尼抗酸染色。
6.治疗转归及结局指标:主要观察指标为患者最终结局,包括:治愈、完成治疗、失败、失访、死亡[4]。其中:(1)治愈:完成规定疗程,不存在治疗失败的证据,且强化期后至少连续3次培养阴性,且间隔至少30 d;(2)完成治疗:完成规定疗程,不存在治疗失败的证据,但强化期后未能获得连续3次、每次间隔至少30 d的培养阴性结果;(3)失败:终止治疗或需要永久性更改治疗方案中至少2种抗结核药品;(4)死亡:治疗过程中由于任何原因所致的死亡;(5)失访:由于任何原因导致治疗中断连续2个月或以上;(6)不能评价:包括患者转诊到其他医疗机构或不知其治疗转归;(7)成功治疗:包括治愈和完成治疗。
7.不良事件的判定和分级依据:按照不良事件严重性分级表(2017.V2.1版)[7]进行分级。1级:暂时性或轻度不适;2级:轻度至中度活动受限,可能需要协助,不需要或很少需要医疗干预或治疗;3级:明显的活动受限,一般需要协助,需要医疗协助或干预,可能需要住院;4级:活动严重受限,非常需要协助,非常需要进行医疗干预或治疗,很有可能需要住院或疗养;5级:任何原因导致的死亡。
三、统计学处理
结 果
一、两组患者的治疗结局
27例观察组患者中,治愈15例(55.6%)、治疗完成6例(22.2%),治疗成功率为77.8%(21/27);5例(18.5%)患者因不良反应转为长程方案且获得成功;1例(3.7%)患者失访,无死亡患者。所有治疗成功患者均进行了随访,平均随访时间为9个月,无复发患者。
127例对照组患者中,治愈70例(55.1%)、治疗完成21例(16.5%),治疗成功率为71.7%(91/127);6例(4.7%)失败,20例(15.7%)失访,5例(3.9%)转出,4例(3.1%)无法评估,1例(0.8%)死亡。所有治疗成功患者均进行了随访,平均随访时间为5个月,无复发患者。
两组患者治疗成功率和失访率的差异均无统计学意义(χ2=0.421,P=0.516;χ2=1.815,P=0.178)。
二、两组患者治疗的不良事件
27例观察组患者中,24例(88.9%)患者发生43例次(159.3%)不良事件,其中11例(40.7%)出现共14例次3级及以上不良事件。不良事件发生患者数依次为QT间期延长(14例;包括2级5例、3级及以上9例)、胃肠道不良反应(14例;包括1级9例、2级2例、3级及以上3例)、肝功能损伤(10例;1级8例、3级及以上2例),以及骨髓抑制、关节疼痛、痛风、血糖异常、视力减退各1例(均为1~2级)。5例(18.5%,5/27)患者因不良事件转为个体化长程方案,包括3例QT间期延长反复>500 ms 和2例药物性肝损伤患者;19例(70.4%)患者经对症处理后不影响方案继续使用。
127例对照组患者中,64例(50.4%)发生98例次(77.2%)不良事件,其中27例(21.3%)共出现30例次3级及以上不良事件,包括9例(7.1%)外周神经炎患者与利奈唑胺有关,停用利奈唑胺并给予营养神经及中医理疗后缓解;8例(6.3%)肝功能损伤患者,5例停用吡嗪酰胺后缓解,3例停用丙硫异烟胺后缓解;4例(3.1%)胃肠道不良反应,3例对症处理后缓解,1例停用丙硫异烟胺后缓解;3例(2.4%)QT间期延长,经对症处理后缓解,治疗方案均未做调整;2例贫血,利奈唑胺减量后均缓解;过敏反应、关节疼痛、视力下降、听力受损各1例,分别停用吡嗪酰胺(过敏反应及关节疼痛)、利奈唑胺、阿米卡星后缓解。余37例患者发生68例次1~2级不良事件,经观察及对症处理后不影响方案继续使用。
观察组不良事件发生率和3级及以上不良事件发生率(分别为88.9%和40.7%)均明显高于对照组(分别为50.4%和21.3%),差异均有统计学意义(χ2=13.473,P<0.001;χ2=4.546,P=0.033);观察组QT间期延长、胃肠道不良反应、肝功能损伤的发生率均明显高于对照组,神经系统损伤明显低于对照组,差异均有统计学意义(表2)。

表2 观察组与对照组不良事件发生情况
三、未使用高剂量莫西沙星短程方案治疗的原因分析
245例未使用高剂量莫西沙星短程方案治疗的原因依次为:耐氟喹诺酮类药物[87例(35.5%)]、因使用二线抗结核药物超过1个月[52例(21.2%)]、合并气管结核[40例(16.3%)]、糖尿病控制不良[20例(8.2%)]、肺外结核/重症结核病[15例(6.1%)]、可能的药物不耐受[14例(5.7%)]、不愿接受氯法齐明治疗[8例(3.3%)]、其他(依从性不佳/拒绝等)[9例(3.7%)]。
讨 论
多年来,MDR/RR-TB的治疗一直使用18个月以上的长程治疗方案,但其疗程长、不良反应多、治疗成功率低、依从性差等弊端使得更安全、更有效的短程方案成为抗结核治疗的发展方向。Van Deun[2]最初设计的9~12个月孟加拉国标准短程治疗方案是在资源匮乏和缺乏新药的条件下进行的成功临床实践。目前,高剂量莫西沙星短程方案对MDR-TB的治疗成功率可达80%以上,较长程疗法的57%明显提高,且费用明显降低[8],得到了世界卫生组织和我国指南的推荐[4-5]。但指南也对该方案的患者适用条件进行了限定[3-5],在特定患者筛选的基础上取得的良好疗效是其明显不足;同时,前期经验多局限于几个特定的亚洲与非洲国家,在我国患者人群中使用的疗效和安全性数据极其匮乏。因此,亟需评估该方案在我国RR-PTB患者中的适用情况及治疗有效性和安全性。
一、高剂量莫西沙星短程方案治疗的有效性
既往研究表明,以高剂量氟喹诺酮类药物为基础的短程治疗方案治疗MDR/RR-TB可达到80%以上的治疗成功率[2,6,8-10],STREAM的随机、对照、多中心研究结果更是奠定了短程治疗方案不劣于长程治疗方案的地位[11]。本研究高剂量莫西沙星短程方案的治疗成功率达到了77.8%,并不劣于长程治疗方案的71.7%,再次证明了这一点,提示该短程方案在我国MDR/RR-TB特定人群中的治疗是有效的。
短程方案获得较高的治疗成功率与多种因素相关。首先,氟喹诺酮类药物及二线注射类药物的敏感性可能与其密切相关,其耐药会导致不良治疗结局[12];其次,短程方案采用高剂量氟喹诺酮类药物能够减少治疗过程中的继发性耐药,从而减少治疗失败[2];再次,短程方案具有疗程明显缩短、患者依从性较好、丢失率较低的优势。本研究中使用短程方案治疗的患者均对莫西沙星和阿米卡星敏感,同时遵循指南的要求使用了高剂量的莫西沙星(如30~50 kg和50 kg以上患者分别使用600 mg和800 mg的剂量)[4];同时,短程方案治疗患者的失访率(3.7%)较低,与既往研究一致[6,8],但与长程方案(15.7%)的差异无统计学意义。但本研究未将乙胺丁醇耐药患者排除在短程方案之外,是考虑到既往研究表明初始的乙胺丁醇耐药与不良结局无显著相关性[12-13],且本研究结果也证明了纳入的乙胺丁醇耐药患者同样获得了良好结局,因此,笔者不建议将初始乙胺丁醇耐药者严格排除在短程方案之外。
二、高剂量莫西沙星短程方案治疗的安全性
在应用安全性方面,本研究显示短程方案的不良事件发生率和3级及以上不良事件发生率均明显高于长程方案,这与STREAM的研究结果[11]有所不同,考虑可能与纳入人群不同有关(STREAM仅有约1/3患者为亚洲人)。本研究还发现,短程方案中70.4%的患者虽发生不良事件,但经对症处理后不影响方案继续使用,尤其是胃肠道不良反应虽然较多,但并无患者因此退出;相比较而言,QT间期延长和肝功能损伤的发生率较高,分别为51.9%和37.0%,均明显高于长程治疗方案,且短程方案中18.5%患者调整治疗方案均因QT间期延长和肝功能损伤导致,提示这两种不良事件对方案的继续使用有明显影响,值得警惕。引起QT间期延长的抗结核药物包括贝达喹啉、莫西沙星和氯法齐明,短程方案中大剂量的莫西沙星和氯法齐明同时使用会增加对心脏的影响[14]。本研究中14例使用短程方案的患者出现QT间期延长,但经过保持电解质正常、莫西沙星减量使用、加强监测等措施,11例患者可继续使用原方案,仅有3例患者因处置无效而退出,且所有患者均未发生尖端扭转型室性心动过速或其他室性心律失常。因此,当使用氟喹诺酮类药物的好处大于QT间期延长的风险时,不建议停用短程方案。肝功能损伤是抗结核药物治疗中常见的不良事件,常引起治疗的中断和方案的调整[15]。本研究中37%使用短程方案的患者出现了肝功能损伤,并最终有2例患者经停用丙硫异烟胺和大剂量异烟肼,改为个体化长疗程方案后获得成功,考虑与方案中大剂量的异烟肼、吡嗪酰胺、丙硫异烟胺的联用有关。综上,两组患者不良事件的差别以及对治疗结局的影响,提示使用短程方案需更加关注不良事件的发生,以保证方案的顺利完成及患者的用药安全。
三、高剂量莫西沙星短程方案治疗的适用性
国内对短程方案使用的担忧除了其有效性及安全性以外,其可适用患者比例较低也是重要原因,这也限制了该方案在MDR/RR-TB患者中的应用。有学者对短程方案可适用患者的比例进行了估算,如Chee等[16]估算新加坡为30%,van der Werf等[17]和Tsang等[18]估算欧洲和美国均为10%左右。而本研究纳入的272例MDR/RR-TB患者中只有不到10%的患者使用了短程方案,较为严格的使用条件可以保证患者获得较高的治疗成功率,但同时也会降低可适用患者的比例,影响试验结果的外推性。
影响短程方案治疗适用性的因素有很多。有研究发现,MDR/RR-TB患者的氟喹诺酮类药物耐药率可达31%[19]。本研究发现,未使用的原因依次为对氟喹诺酮类药物耐药、使用二线抗结核药物超过1个月、合并气管结核及糖尿病控制不良等,提示这些原因可能是使用短程方案能否获得成功的关键因素,这必将对短程方案的应用造成明显影响。我国氟喹诺酮类药物的耐药性检测常用方法为探针熔解曲线法及表型药敏试验,前者虽然对该类药物耐药性的判定准确度较高[20],但其结果的获取依赖于阳性核酸或菌株,且在时间上具有滞后性,而表型药敏试验的延迟性更加明显,这都不利于氟喹诺酮类药物耐药性的检测;同时,初治肺结核患者不规范使用氟喹诺酮类药物的现象也较多存在,这也会增加药物的耐药率。因此,规范初治结核病患者氟喹诺酮类药物的使用、快速获取药敏试验结果对于MDR/RR-TB患者能否选择短程方案治疗至关重要。此外,约10%~40%的肺结核患者合并气管结核,且在MDR-PTB患者中的发生率可高达70%以上[21],而气管结核患者多需早期联合支气管镜介入治疗并延长疗程方可收到较为满意的疗效[22],由于既往研究并无治疗合并气管结核的参考数据,因此,本研究仅有炎症浸润型气管结核患者使用了短程方案,而较为严重的溃疡坏死型和肉芽增生型未能使用,这可能降低了适用患者的比例。由于糖尿病患者多病情复杂,疗程也比单纯肺结核长,且治疗中发生不良事件的概率也更高[22-23],故合并糖尿病也会明显影响短程方案的使用。Piubello等[13,24]在早前的短程方案研究中就将糖尿病患者排除在外,而Aung等[9]报道的短程方案研究中有12例患者改变了方案,其中有8例为糖尿病血糖调整不佳;继而Trubnikov等[25]认为其短程治疗方案的治疗成功率仅为66.3%,可能与合并糖尿病患者的比例高达28.1%有关。因此,糖尿病的影响需引起我们的重视,但是否确实会降低治疗成功率还需要进一步研究[26]。
综上,本研究分析了我国使用高剂量莫西沙星短程方案治疗RR-PTB患者的情况,表明该方案具有较高的治疗成功率,但不良事件发生率较高,可适用患者的比例低,这将限制该方案在我国RR-PTB患者中的应用。建议今后应在关注短程方案不良事件的基础上开展基于我国患者实际情况的RR-PTB短程方案的研究。本研究也存在以下不足:观察组患者全部为初治和氟喹诺酮类药物敏感患者,且样本量也较少,这可能会导致统计结果和治疗转归存在偏倚,有待后续研究进一步验证。
利益冲突所有患者均声明不存在利益冲突
作者贡献任斐:研究设计、实施研究、统计分析、撰写论文;马进宝:数据整理、实施研究、撰写论文;李荣和杨翰:数据收集、数据整理、统计分析;杨虹、武延琴和杨新军:实施研究;党丽云:研究设计、实施研究、论文审阅修订
