经皮椎间孔镜与大通道内镜减压治疗单节段腰椎侧隐窝狭窄症的疗效比较*
2023-02-04李志伟
陈 帅,金 杰,潘 科,蔡 平,李志伟△
(1.南京中医药大学第二附属医院骨伤科,南京 210017;2.溧阳市中医医院骨伤科,江苏常州 211299;3.江苏省中医院骨伤科,南京 210004)
腰椎管狭窄症(lumbar spinal stenosis,LSS)目前被北美脊柱学会定义为一种臀部或下肢疼痛的“临床综合征”。根据解剖类型,狭窄常发生在中央管、侧隐窝和椎间孔3个部位,其中侧隐窝狭窄最常见[1]。侧隐窝位于腰骶神经根管的入口处,局部骨质增生、椎间盘的小关节突出或韧带结构增厚会引起神经受压,出现下肢麻痛、间歇性跛行等症状[2],严重者还会出现腹部不适、排便异常甚至截瘫。由于全球人口老龄化加重,LSS的发病率明显上升。轻度腰椎侧隐窝狭窄患者,可通过卧床休息、消炎镇痛、针灸推拿等保守治疗改善症状[3]。而对于重度狭窄患者,保守治疗往往效果有限,下肢神经症状无法缓解,因此越来越多的患者寻求手术治疗[4]。
传统的手术方式包括开窗减压术、椎板切除术和腰椎椎体间融合术等,侧重于完全减压,治疗效果明显[5]。但开放手术创伤大,临床上时常会发生伤口感染、脊柱失稳、内固定物松动等并发症[6]。随着脊柱微创技术的发展和对腰椎侧隐窝狭窄症病理特征认识的深入,椎间盘镜、内窥镜技术多种微创技术应运而生[7-8]。其中经皮椎间孔减压技术因创伤小、疼痛轻、恢复快等优势,广泛应用于LSS的治疗[9-10]。但传统的椎间孔镜操作空间和手术视野较小,临床应用有一定的局限性。目前新设计出了一款脊柱大通道内镜系统,有效地解决了传统椎间孔镜治疗LSS患者所面临的诸多问题。关于脊柱内镜治疗LSS的疗效研究较多,但对比不同内镜系统治疗腰椎侧隐窝狭窄症的临床研究较少。因此,本研究回顾性分析经皮椎间孔镜手术(percutaneous transforaminal endoscopic discectomy,PTED)与大通道内镜减压手术治疗单节段腰椎侧隐窝狭窄症的临床效果。
1 资料与方法
1.1 一般资料
收集2019年6月至2021年6月在江苏省中医院、南京中医药大学第二附属医院和溧阳市中医医院收治的腰椎侧隐窝狭窄症患者56例,男31例,女25例,年龄45~84岁。纳入标准:(1)符合NASS腰椎侧狭窄症的诊断标准[11](以单侧腰椎神经根症状为主要特征);(2)CT、MRI等影像结果符合单节段腰椎侧隐窝狭窄症的诊断;(3)经规范保守治疗3个月以上,症状无缓解或症状反复者;(4)同意参与本次临床试验;(5)临床资料完整。排除标准:(1)存在多节段腰椎管狭窄或狭窄部位不为侧隐窝;(2)合并中重度腰椎间盘突出和腰椎滑脱等情况;(3)腰椎侧弯大于20°;(4)曾行腰椎手术或有骨折病史;(5)有严重的感染、脊柱结核、肿瘤等疾病;(6)不配合术后定期随访。其中接受PTED的35例患者为对照组,接受大通道内镜减压手术的21例患者为试验组。两组一般资料比较差异无统计学意义(P>0.05),见表1。
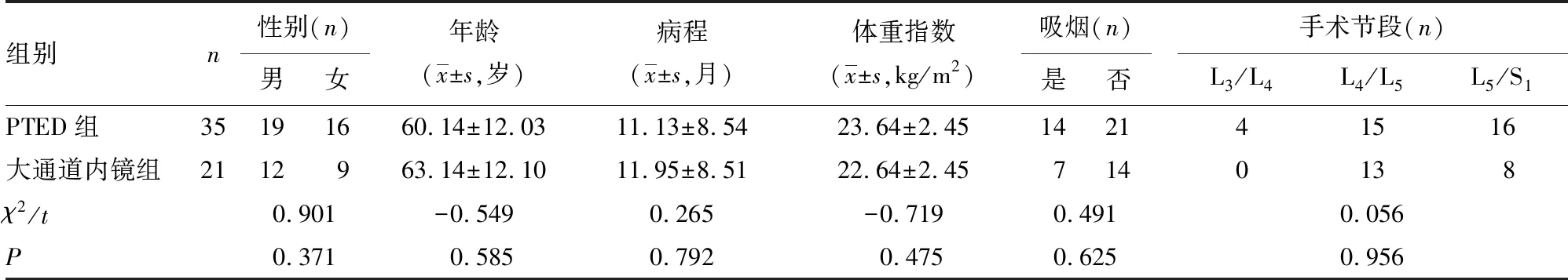
表1 纳入患者的一般资料
1.2 方法
1.2.1PTED
患者采取俯卧位,胸部及髂骨部分抬高,保持腹部空旷避免受压,在全身麻醉下进行手术。在“C”型臂机X线透视下定位责任间隙,并将穿刺针沿标定线方向穿刺至责任椎间隙黄韧带背侧椎板下,经穿刺针插入导丝,以穿刺点为中心作一约0.7 cm皮肤切口,拔出穿刺针,沿导丝逐级扩管。再经透视确定穿刺位置无误后,留置工作套管,连接椎间孔镜系统,调节画面清晰平衡和合适的水流量。内镜下确定方位,清除黄韧带表面软组织,充分暴露黄韧带。用篮钳咬除黄韧带浅层及深层,形成一窗口。椎板咬骨钳沿窗口置入,咬除关节突处黄韧带,保留关节突关节骨性结构完整。再旋转套管,减压腹侧,使用髓核钳去除突出的椎间盘组织,尤其注意神经根头侧及尾侧的减压。完成后,用双极射频刀头于纤维环表面热凝消融,进行盘内髓核组织修整和纤维环皱缩成形止血。最后,再次确认镜下无活动性出血,视野清晰,硬膜囊及神经根在镜下波动良好,椎管内无髓核残留。手术完成,退出内镜及工作通道,缝合伤口。
1.2.2大通道内镜减压手术
患者采取俯卧位,胸部及髂骨部分抬高,保持腹部空旷避免受压,在全身麻醉下进行手术。根据术前腰椎X线片及体表标志,进行初步手术定位。经“C”型臂机透视引导下,精准定位病灶段受累水平的椎板间隙。尖刀片切开穿刺点皮肤直径约10 mm,“C”型臂机引导下1级扩张套管放置于手术节段水平的黄韧带后方,逐个放置2、3级扩张套管,安装工作通道,抽出扩张套管。再用“C”型臂机确认工作套管处于正确位置后,连接大通道内镜系统,调节画面清晰平衡和合适的水流量。LUSTA大通道内镜下逐层减压,咬掉视野内的肌肉、脂肪等软组织,辨认上下椎板和小关节后,用蓝钳、椎板钳等工具切除肥厚的黄韧带和增生的骨刺,钳除突出的髓核,完全暴露神经根再用射频止血。运用LUSTA大通道内镜下逐步去除受压神经根周围的突出物,以椎板咬骨钳及镜下磨钻切除神经根背侧的骨性结构行侧隐窝减压;如果合并椎间盘突出,可以用抓钳连带处理突出髓核,清理椎间隙;探查同侧神经根是否减压完全。通过射频凝固达到充分止血。最后镜下再次探查确认无出血点,受压的神经根松弛,硬膜囊搏动尚可,椎管内无髓核残留。手术完成,退出内镜及工作通道,缝合伤口。
术后住院期间,所有患者均接受抗生素预防性治疗和术后神经营养治疗。两组患者术后采取多模式镇痛方案配合中药口服。术后第2天可佩戴腰围下地;术后2周内多卧床休息,避免剧烈运动;术后3~4周恢复日常生活,但不能行扭转、提举重物等活动。术后3个月日常活动须佩带腰围进行,同时进行背部肌肉训练,避免腰部肌肉萎缩[12]。
1.2.3观察指标
(1)记录两组手术时间、住院时间、切口长度等手术相关指标。(2)手术前后行腰椎X线片、CT 和 MRI 检查,查看治疗效果。(3)在术后1周、1个月、3个月、6个月4个时间点进行随访,使用视觉模拟评分法(VAS)评分、JOA评分、Oswestry功能障碍指数(ODI)评分评估腰部和下肢疼痛及功能恢复情况。
1.3 统计学处理

2 结 果
2.1 手术相关指标比较
两组患者均顺利完成手术。大通道内镜组手术时间明显低于PTED组,术中出血量多于PTED组,差异有统计学意义(P<0.05)。然而两组切口长度、住院时间比较差异无统计学意义(P>0.05),见表2。PTED组有1例患者术后出现剧烈腰痛难以耐受,治疗后腰痛逐渐缓解;另外1例患者手术后出现短暂的尿潴留,术后2 d内卧床休息后自行缓解。两组术后并发症发生率比较差异无统计学意义(P>0.05)。

表2 两组手术相关指标比较
2.2 临床效果和功能评分
时间因素和分组因素存在交互效应。两组患者不同时点腰部VAS评分、下肢VAS评分、腰椎JOA评分和ODI评分比较差异有统计学意义(P<0.05)。术后1周,大通道内镜组腰部VAS评分明显低于PTED组,差异有统计学差异(P<0.05),见表3。随着时间推移,患者腰椎JOA评分呈上升趋势,但两组比较差异无统计学意义(P>0.05),见表4。术后1个月,大通道内镜组ODI评分明显低于PTED组(P<0.05),其余时间点比较差异无统计学意义(P>0.05),见表5。

表3 两组手术前后VAS 评分比较

表4 两组手术前后腰部JOA评分比较分)

表5 两组手术前后腰部ODI评分比较分)
2.3 典型病例
男,57岁,腰椎椎管狭窄(L4/L5),采用经椎板间大通道脊柱内镜下L4/L5椎管减压术,见图1。

A~C:术中影像;D:术前横断位CT;E:术前冠状位CT;F:术前矢状位MRI;G:术后横断位CT;H:术后冠状位CT;I:术后矢状位MRI。
3 讨 论
有研究表明,LSS不再是老年人的专属病,在从事体力劳动或脊柱承受过重负荷的成年人(35~40岁)中也很常见[13-14]。有下肢疼麻症状的腰椎侧隐窝狭窄症患者保守治疗通常无效,需进一步手术治疗。传统手术是通过腰部的中央路径剥离椎旁肌肉末端,为了缓解神经根受压,常需要对小关节进行大范围切除,这不可避免地破坏脊柱后柱的稳定结构[15]。因此,为了保证腰椎稳定性,通常同时需要腰椎融合和内固定[16]。这样的手术方式会增加并发症的发生。同时,由于有部分高龄患者,长时间麻醉的风险也不容忽视。ONG等[17]研究表明,16.9%的老年患者(71.4±7.9)岁在接受腰椎融合术治疗LSS后的2年内再次接受了腰椎手术,近25%的患者由于术后并发症再次入院治疗。因此,急需改进手术方式,提高手术疗效和患者术后生活质量。
随着微创理念的普及、器械设计的创新及扩道技术的出现,椎间孔镜下治疗LSS越来越流行[18]。但其工作管道的直径较小(工作内径4.1 mm),只能使用较小的咬骨钳,会出现手术效率低,减压效果不明显,患者难以耐受等情况,因此,椎间孔镜技术的开展受到了很大的限制[19]。大通道内镜系统采用10 mm外径内窥镜和6 mm工作通道,不仅扩大了通道有广阔的视野,还配备了多种尺寸的磨骨钻、枪式咬骨钳、髓核钳等手术器械,可以轻松去除多余的骨头和增生的关节突,提高了手术效率[20]。有研究表明与开放手术相比,大通道技术更加安全有效[21-22]。在比较椎间盘镜技术(MED)和大通道内镜减压手术治疗LSS的研究发现,两种方法疗效相当,都能精准有效减压。但大通道内镜减压手术患者术后短期内腰痛更轻并且腰椎功能恢复更快[2]。本研究显示,大通道内镜组手术时间明显短于PTED组(P<0.05)。此外,在LSS的治疗中,大通道技术还具有多种优势:(1)工作套管逐步扩张,几乎不损伤椎板、关节突和肌肉等,避免过度牵拉椎旁肌肉造成的瘢痕粘连。只打开肥大部分的黄韧带,可以保持腰椎后柱的完整性和生物力学稳定性,术后恢复迅速[23]。(2)在对腰椎没有明显损伤的情况下,不仅可以解除硬膜囊和神经根周围骨质的压迫,还可以解除椎间盘、后纵韧带和黄韧带等软组织的压迫[24]。(3)术中持续用生理盐水灌注创面,可以提高术中视野清晰度,还能减少炎症因子的产生,降低术后感染率。本研究发现,两种方法都符合微创理念,均改善了患者下肢疼痛麻木症状,短期术后疗效相差不大。但术后1个月大通道内镜组的ODI评分明显低于PTED组(P<0.05),说明当前时间下患者腰椎功能恢复更好。此外,根据目前临床使用情况来看,大通道内镜在治疗大面积脱垂椎间盘突出症方面具有先天优势。辅助应用内窥镜钻削薄椎板,有助于增加椎板间隙,特别适用于椎板间隙相对较小的大面积脱垂椎间盘突出症[25]。因此,大通道内镜技术应用能进一步拓展,用于治疗椎板间隙较小的L5/S1间盘突出、合并侧隐窝狭窄的L5/S1间盘突出或者内镜下融合手术的初期处理等。
大通道内镜技术虽然有多方面的优势,但临床操作上还需优化。本研究显示,大通道内镜组术中出血量明显多于PTED组(P<0.05)。这可能因大通道内镜外径变大,对于骨架较小的患者,手术过程中易损伤到关节突,术中出血风险也更高[26]。此外,大通道内镜虽然拥有更大的操作空间,但相比开放手术还是有盲区。而且一旦放置工作通道,就很难通过调整工作通道来改变手术区域。因此,为保证临床疗效,术前必须精准确定手术部位和神经根受压情况;术中需谨慎操作,及时止血并保持术野清晰,尤其在神经根或硬膜囊从周围组织剥离的过程中。本研究中,两组患者均未出现伤口感染、椎管内血肿、神经根损伤等明显的并发症[27]。但根据MacNab标准,PTED组有2例疗效不佳的病例,前期症状持续时间均超过36个月,术中内镜下均观察到严重的神经根粘连。因此初步提示下肢麻木时间越久,神经根的压迫会越严重,从而影响大通道内镜减压手术治疗LSS的疗效。
本研究存在的不足:(1)本研究为小样本量的回顾性研究,其客观性和科学性存在不足。(2)患者基础疾病、手术出血量和术后并发症的数据收集不足,不能横向比较协变量的影响。因此,需要精心设计、大样本量、长期随访的前瞻性研究,才能有充分的研究证据。
PTED和大通道内镜减压手术均取得满意的治疗效果。但大通道内镜减压手术时间更短,术后短期腰部症状改善更佳。大通道内镜减压手术可作为治疗老年患者腰椎侧隐窝狭窄症的一种安全、高效、低创伤的手术方案。
