正畸牙周联合治疗对伴错合畸形牙周炎患者牙周致病菌及牙周组织炎症因子表达的影响
2023-02-01莫丽飞张晓静
陈 刚, 莫丽飞, 张晓静
(1.湖北省宜昌市中心人民医院口腔科, 湖北 宜昌 443000 2.湖北省远安县中医医院, 湖北 宜昌 444200 3.武汉大学口腔医院口腔科, 湖北 武汉 430000)
牙周炎是一种口腔常见疾病。随着生活压力、饮食习惯的改变,牙周炎发病率逐年上升。牙周炎临床常表现为牙周肿胀、出血等,导致牙槽骨吸收、牙周组织破坏、牙周袋内溃疡等[1,2]。中度、重度牙周炎患者多合并错合畸形,如牙齿松动、牙列不齐等,严重影响患者日常生活质量和身心健康[3]。临床上常采用单纯正畸治疗,正畸过程中口腔内不易彻底清洁,适合致病菌繁殖,易导致患者炎症加重[4]。研究显示,对患者给予有效清除牙结石、牙菌斑,控制患者牙周炎,保持良好的口腔卫生环境下,患者接受正畸治疗可取得较好的效果,不会破坏牙周组织;牙周-正畸治疗还可增加牙槽骨高度,减少牙周袋深度[5]。然而既往研究只分析了联合治疗对牙周探诊深度等的影响,未对正畸治疗前后牙周致病菌、牙周组织炎症因子的表达进行分析。故本研究通过分析正畸牙周联合治疗对伴错合畸形牙周炎患者治疗效果,并分析其对牙周致病菌和牙周炎症因子水平的影响。
1 资料与方法
1.1一般资料:入组人员均为我院2017年1月至2021年1月接受治疗的伴错合畸形牙周炎患者。纳入标准:①符合文献[6]中关于牙周炎的诊断标准;②牙齿松动Ⅱ度,X线显示牙槽骨高度超过根长的1/3;③伴有错合畸形;④初诊时口内余留牙20颗及以上,至少有6颗患牙牙周探诊深度5mm及以上,附着丧失3mm及以上。排除标准:①全身疾病;②妊娠期、哺乳期妇女;③半年内接受过牙周治疗者;④接受过正畸治疗;⑤无法按时复诊者。根据以上标准共纳入患者84例,其中年龄:(21~66)岁;牙周袋深:(4.3~6.2)mm。按照随机数字表采用简单随机分组方法将其分为对照组(n=42)和联合组(n=42)。两组性别、年龄、牙周袋深、错合畸形类型及口腔疾病家族史比较,差异均无统计学意义(P>0.05),见表1。

表1 两组一般资料比较
1.2方法:对照组采取单纯正畸治疗,联合组则在接受牙周基础治疗、炎症控制后观察3个月,保持牙周健康后接受正畸治疗。牙周基础治疗:对患者讲解口腔卫生的重要性,而后采取超声波龈上、龈下洁治,局部麻醉后根面平整术,给予盐酸米诺环素软膏(派立奥,日本新时代株式会社Sunstar INC,注册证号H20150106)注入牙周袋治疗,每周用药1次,连续用药4次。正畸治疗:利用固定方丝弓矫正技术,依据患者牙齿松动程度调整力量,选用直径为0.4mm的不锈钢细丝,设置单根牙30~50g间歇加力,每个月复诊1次,共治疗12~18个月。治疗过程中每间隔3~6个月对患者的口腔进行卫生处理。
1.3观察指标
1.3.1临床治疗效果:依据《牙周病学》对患者治疗效果进行评定。①显效:牙齿松动症状消失,可正常咀嚼,牙周袋深度降低不低于2mm及以上,牙龈指数减小50%以上;②有效:牙齿一般不再松动,咀嚼能力有所好转,牙周袋缩小2mm以下;③无效:症状未改善,甚则加重。
1.3.2牙周炎相关指标:对比两组患者治疗前、正畸治疗结束后牙周炎相关指标。主要有牙菌斑指数(Plaque index,PLI)、牙周袋深度(Depth of periodontal pocket,PD)、牙龈出血指数(gingival bleeding index,SBI)及附着水平(Attached level,AL)。
1.3.3牙周致病菌水平:分别于治疗前、正畸治疗结束后采集所有患者牙周龈沟液,利用无菌拭子插入牙周袋底部,停留20s后取出,将拭子置于无菌Ep管中密封,-20℃保存待检。采用以16S rRNA为基础的聚合酶链反应(polymerase chain reaction,PCR)技术,检测龈沟液中牙龈卟啉单胞菌(porphyromonas gingivalis,Pg)、福塞斯坦纳菌(tannerella forsythia,Tf)、齿垢密螺旋体(treponema denticola,Td)、中间普氏菌(prevotella intermedia,Pi)共4种牙周致病菌。引物序列见表2。

表2 引物序列
1.3.4牙周炎性因子水平:将治疗前、正畸治疗结束后的龈沟液(龈沟液采样方法同上)样本与200μL缓冲液震荡1h后,常规离心处理(3000 r/min,10min,离心半径8 cm)。选取100μL上清液,采用BS-600全自动生化分析仪(迈瑞医疗国际股份有限公司)检测龈沟液中肿瘤坏死因子-α(Tumor necrosis factor -α,TNF-α)、白细胞介素-6(Interleukin-6,IL-6)、白细胞介素-10(Interleukin-10,IL-10)水平,所有操作均按照上海酶联生物科技有限公司提供的试剂盒要求进行。
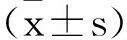
2 结 果
2.1两组治疗效果对比:联合组总有效率为92.86%,高于对照组的76.19%(P<0.05)。见表3。

表3 两组治疗效果对比n(%)
2.2两组牙周相关指标对比:治疗前,两组牙周相关指标比较,差异均无统计学意义(P>0.05);治疗后,两组PLI、PD、SBI和AL均降低(P<0.05),且联合组个指标治疗前后差值均大于对照组(P<0.05)。见表4。

表4 两组牙周相关指标对比
2.3两组牙周致病菌水平比较:治疗前,两组龈沟液中致病菌水平比较,差异均无统计学意义(P>0.05);治疗后,两组Pg、Tf、Td和Pi均降低(P<0.05),且联合组个指标治疗前后差值均大于对照组(P<0.05)。见表5。

表5 两组牙周致病菌水平对比
2.4牙周炎性因子水平对比:治疗前,两组牙周炎性因子水平比较,差异均无统计学意义(P>0.05);治疗后,两组TNF-α、IL-6均降低(P<0.05),IL-10均升高(P<0.05),且联合组炎性因子水平改善幅度均大于对照组(P<0.05)。见表6。

表6 两组牙周炎性因子水平对比
3 讨 论
细菌、细菌代谢产物长期对牙周组织产生作用,导致机体出现免疫应答反应,进而破坏牙周组织,易出现牙齿移位,从而出现错合畸形[7]。临床常采用正畸治疗,可通过回收前牙、关闭间隙,从而对咬合关系进行调整,消除合创伤,排齐牙齿后有助于清洁牙菌斑和牙周维护。然而,正畸治疗需佩戴固定装置,不利于维持口腔卫生,可导致患者炎症加重,不利于疾病预后[8]。牙周健康是牙周疾病治疗和修复的基础,既往正畸治疗多对牙周健康状况产生的牙周并发症不够重视,导致正畸治疗效果大打折扣。基于此,本研究通过对伴错合畸形牙周炎患者采取正畸牙周联合治疗,并探讨其对牙周致病菌及炎性因子的影响。
结果显示:联合组总有效率为92.86%,高于对照组的76.19%;且正畸治疗结束后,两组PLI、PD、SBI和AL均低于治疗前,且联合组均低于对照组;这与许砚耕[9]等研究结果现符合,表明正畸牙周联合治疗效果优于单纯正畸治疗,且可显著改善患者牙周情况。分析原因,牙周炎最有效的控制手段是牙周基础治疗,可清除牙菌斑,改善口腔微生态环境,减少致病菌群繁殖[10]。PD是反映牙周炎的重要指标,是由炎症反应导致的附着丧失;正畸牙周联合治疗后,可破坏治致病菌生长环境,减少致病菌繁殖,有助于改善口腔环境,减少附着丧失,进而改善牙周相关指标。
牙菌斑、细菌等是牙周炎发病的主要因素,可打破口腔微生物群平衡,有助于部分致病菌繁殖,最终诱发口腔疾病[11]。本研究表明,基础牙周联合正畸治疗组Pg、Tf、Td和Pi均低于单纯正畸治疗组;表明正畸牙周联合治疗可显著降低口腔致病菌水平。分析原因,菌斑主要附着在牙齿上,通过漱口、刷牙等方式并不能有效清除;牙周基础治疗可暂时性降低口腔中致病菌数量,不引起宿主的反应,有利于维持牙周健康。正畸牙周联合治疗可有效抑制口腔内致病菌繁殖,降低致病菌表达水平。
牙周炎多由炎性反应所致,患者发病期间,牙周袋内分泌物与微生物透过受损上皮细胞侵入血液系统,对单核巨噬细胞进行刺激,释放TNF-α、IL-6等大量炎性因子,进而破坏牙齿支持组织。IL-6是一种多效应炎性因子,可诱导β淋巴细胞分裂,抑制纤维细胞增殖;IL-10是最典型的抑炎因子,与牙周组织的破坏程度关系密切,可作为牙周炎症的客观指标。两组患者炎性因子水平对比结果显示,末次随访时,联合组TNF-α、IL-6低于对照组,IL-10高于对照组;表明正畸牙周联合治疗可显著改善患者炎性状态,降低炎性因子、提高抑炎因子的表达。这是因为,牙周治疗可清除牙菌斑、牙结石,改善口腔健康状况,破坏微生物适宜生长环境,破坏炎性反应,从而降低促炎因子表达,提高抑炎因子表达。
综上所述,针对伴错合畸形牙周炎患者,给予正畸牙周联合治疗效果显著,可改善患者牙周健康状况,降低致病菌表达,改善患者牙周组织炎性状态,值得推广使用。