前盆底重建术联合骶棘韧带固定术对盆腔脏器脱垂患者治疗效果及性功能的影响
2023-01-17张近菊
张近菊
(江西百佳艾玛妇产医院,南昌 330009)
盆腔脏器脱垂(POP)为中老年女性常见的慢性疾病,主要是因盆底支持结构薄弱致相关脏器移位而出现的症状表现,对患者健康造成较大影响,应及时进行治疗[1]。POP治疗包括保守、手术两种,部分患者经过保守治疗症状即可得到缓解,但约20%的患者需手术治疗,保守治疗无效[2]。阴式子宫切除术、会阴修补术等均为POP治疗常见术式,治疗效果确切,但术后复发率较高,整体效果不理想。近些年,临床对盆底解剖结构的研究越发深入,前盆底重建术逐渐用于POP治疗,治疗效果备受认可,在此基础上,联合骶棘韧带固定术能够同时治疗前、中盆腔脏器的脱垂[3]。鉴于此,本研究进一步探讨前盆底重建术联合骶棘韧带固定术对盆腔脏器脱垂患者治疗效果及性功能的影响。
1 资料与方法
1.1 一般资料 选择2019年1月至2020年12月我院收治的POP患者78例,采用随机数字表法分为两组,各39例。观察组年龄44~68岁,平均年龄(52.17±5.47)岁;体重43~72 kg,平均体重(61.01±3.64)kg;孕次1~5次,平均孕次(3.59±0.76)次;产次1~4次,平均产次(1.74±0.46)次;基础疾病:便秘6例,尿潴留3例,高血压11例。对照组年龄45~69岁,平均年龄(52.38±5.61)岁;体重43~73 kg,平均体重(61.22±3.75)kg;孕次1~6次,平均孕次(3.43±0.72)次;产次1~3次,平均产次(1.66±0.43)次;基础疾病:便秘4例,尿潴留4例,高血压13例。两组一般资料比较,差异无统计学意义(P>0.05)。本研究经我院医学伦理委员会批准。
1.2 入选标准 纳入标准:所有患者经盆腔器官脱垂定量(POP-Q)[4]分度法判定为Ⅲ-Ⅳ度;满足手术指征;年龄<70岁;自愿签署知情同意书。排除标准:存在盆底手术史;子宫切除;伴有恶性肿瘤;重要脏器功能不全。
1.3 方法 对照组行前盆底重建术,观察组行前盆底重建术联合骶棘韧带固定术,两组均提前做好肠道准备,取膀胱截石位,两侧大腿弯曲与手术台呈90°,会阴消毒铺巾,行阴道检查,再次观察盆腔状况。(1)前盆底重建术:选择50~60 mm×40~50 mm聚丙烯网片(美国巴德爱维他),四角延伸15×100 mm的吊带,作为引导臂,在尿道口下2 cm处切口阴道前壁黏膜,纵向切开,对膀胱进行游离,阴道壁上耻骨宫颈筋膜保留,并向两侧分离,触及盆筋膜腱弓停止。定位引导穿刺,将前路补片穿过耻骨筋膜与盆筋膜腱弓,补片在膀胱与阴道间隙呈吊床型,对盆底起到支撑作用,缝合阴道黏膜,缝合时选择2~0薇乔线。(2)骶棘韧带固定术:在阴道后壁与直肠间隙注入生理盐水,使两侧骶棘韧带及髂尾肌筋膜暴露,骶主韧带复合体使用7号线悬吊于右侧骶骨韧带处,连续缝合阴道黏膜,缝合时可用2~0可吸收线。
1.4 观察指标 比较两组手术情况、性功能及并发症。(1)记录两组手术时间、术中出血量及住院时间。(2)性功能:分别于术前、术后6个月使用盆腔器官脱垂/尿失禁性生活问卷-12(PISQ-12)[5]评价,评分与患者性功能呈正比。(3)并发症包括尿失禁、尿潴留、膀胱损伤等。
1.5 统计学分析 采用SPSS 22.0统计分析软件,计量资料以(±s)表示,用t检验;计数资料以[n(%)]表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 手术情况 两组手术情况比较,差异无统计学意义(P>0.05)。见表1。
表1 两组手术情况对比(±s)
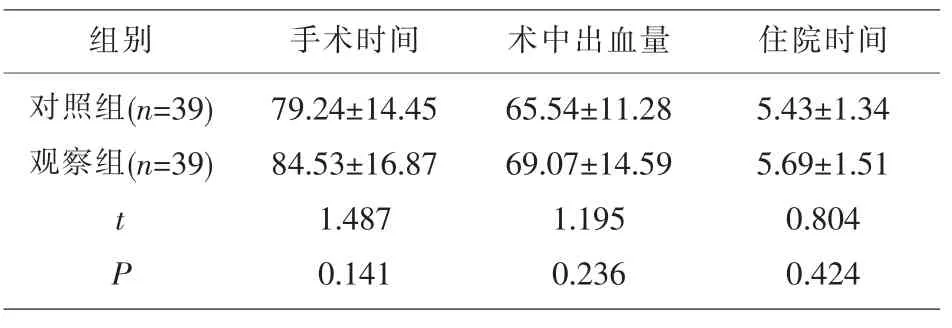
表1 两组手术情况对比(±s)
组别 手术时间 术中出血量 住院时间对照组(n=39)观察组(n=39)t P 79.24±14.45 84.53±16.87 1.487 0.141 65.54±11.28 69.07±14.59 1.195 0.236 5.43±1.34 5.69±1.51 0.804 0.424
2.2 性功能评分 两组术前性功能评分比较,差异无统计学意义(P>0.05);两组术后性功能评分均高于治疗前,且观察组高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组性功能评分对比(±s,分)
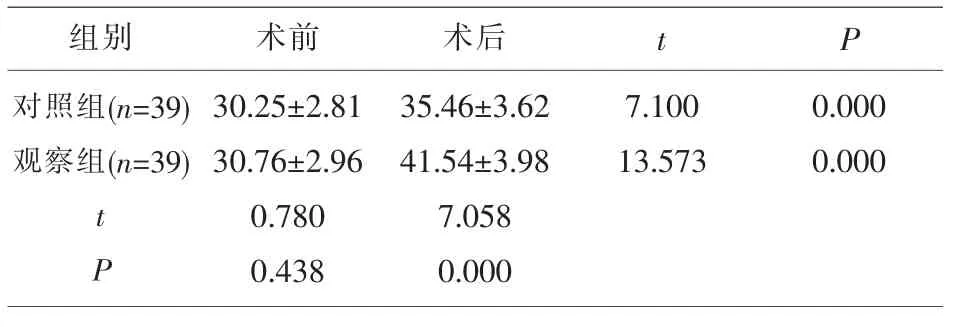
表2 两组性功能评分对比(±s,分)
组别 术前 术后 t P对照组(n=39)观察组(n=39)7.100 13.573 0.000 0.000 t P 30.25±2.81 30.76±2.96 0.780 0.438 35.46±3.62 41.54±3.98 7.058 0.000
2.3 并发症 观察组并发症发生为2.56%(1/39),低于对照组的20.51%(8/39),差异有统计学意义(P<0.05)。见表3。
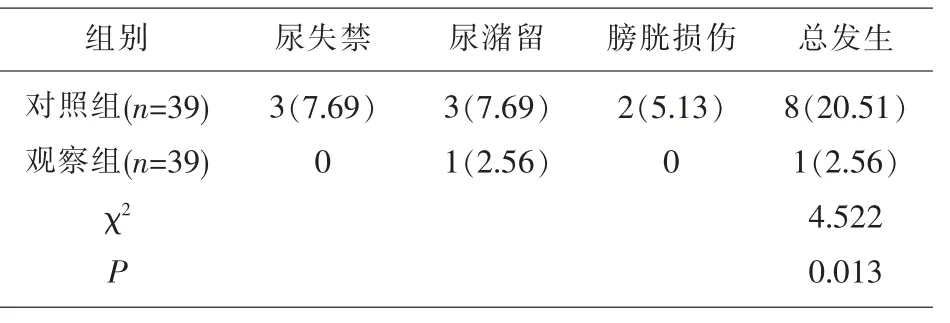
表3 两组并发症对比[n(%)]
3 讨论
POP发生率呈现逐年增长趋势,已有研究证明,该病的发生与年龄、绝经状态、阴道分娩关系密切,尤其是阴道分娩会导致盆底神经、肌肉损伤,胶原纤维功能受损,随着年龄增加易出现POP[6]。临床治疗POP以手术效果最佳,既往常用术式为阴道前后壁修补术、阴式子宫切除术,通过对薄弱有缺陷的组织反复修补加固或直接将脱垂的器官切除,表面上缓解临床症状,但并未从根本上重建盆底结构,整体效果并不理想,术后复发率较高[7]。随着医学技术不断发展及人们健康意识改变,对术后生活质量的要求越来越高,治疗POP的目标已变成恢复正常解剖位、保留子宫、缓解症状、改善性功能。
前盆底重建术在POP治疗中应用越来越广泛,重建盆底解剖结构与功能,使POP治愈率得到提高,降低术后复发风险,治疗效果确切[8]。前盆底重建术不需要通过腹腔进行手术操作,肠道干扰小,将网片置入修补受损的盆底筋膜,尽可能复位解剖结构,恢复器官功能,但单纯进行前盆底重建术会增加后盆腔压力,无法为后盆腔器官提供支持,会出现继发性后盆腔脱垂[9]。POP会对患者性功能造成直接影响,术后性功能恢复情况是评估手术效果的重要指标。本研究结果显示,两组围术期指标相当,但观察组性功能评分高于对照组,并发症发生低于对照组。表明与单纯盆底重建术相比,在POP患者中采用前盆底重建术联合骶棘韧带固定术并不会引起手术创伤增加及手术时间延长,利于改善患者性功能,降低术后并发症。骶棘韧带固定术为临床常用的悬吊术式之一,可将阴道顶端固定于骶棘韧带,对前、中、后盆腔脱垂均有效果。骶棘韧带能够有效去除阴道前壁脱垂,且打开阴道壁是经阴道、直肠沟处,可大大减轻阴道后壁黏膜、直肠损伤,从而改善患者性生活质量。骶棘韧带固定术与前盆底重建术联用后,能够增加固定强度,对前、中、后盆腔均起到加固作用,减少术后并发症发生,利于患者术后恢复[10]。
综上所述,在POP患者中采用前盆底重建术联合骶棘韧带固定术治疗效果确切,患者术后性功能改善更加明显,且并发症较少,值得临床广泛应用。
