血细胞参数及ANCA在川崎病早期诊断中的研究
2023-01-13莫珍珍丁娟娟周林华汪丙松
莫珍珍,丁娟娟,周林华,汪丙松
(芜湖市第一人民医院 芜湖市儿童医学中心 儿科,安徽 芜湖 241000)
川崎病(Kawasaki disease,KD)是一种病因尚且不明的急性发热性疾病,发热对象以婴幼儿为主,病理改变为急性全身血管炎,延误治疗可致冠状动脉病变(coronary artery lesions,CAL),因缺乏特异性的临床指标,故在热程10 d内进行早期诊断尤其重要[1]。外周血细胞中白细胞计数增多是KD急性期的特征性表现,中性粒细胞为非特异性炎症反应细胞,淋巴细胞为免疫反应的标志物,两者比率(NLR)则被视为炎症反应和免疫应答的平衡指标[2]。有报道证实NLR可作为全身炎症标志物、心血管不良事件和癌症的预后指标[3]。近年来,血小板-淋巴细胞绝对值比值(platelet-lymphocyte count ratio,PLR)被视为一种新型外周血细胞标志物,在急性炎症、免疫抑制、血栓形成等疾病中被广泛检测,在评估全身性炎症的严重程度和预测感染中具有重要价值[4-5]。此外,平均血小板体积(mean platelet volume,MPV)作为血小板功能指标,在临床疾病中比血小板数量更具敏感性。有研究表明,平均血小板体积-淋巴细胞绝对值比值(mean platelet volume-lymphocyte count ratio,MPVLR)在KD患儿中低于对照组,在冠脉异常患儿中亦有显著降低[5-6]。同时,ANCA在炎症疾病中的指示作用也日益得到关注。临床数据、体外实验及动物实验均已表明ANCA具有致病性,在冠状动脉损害过程中对CAL的发生有预警意义[7-8]。目前关于外周血细胞比值(NLR、PLR及MPVLR)和抗中性粒细胞胞浆抗体(anti-neutrophil cytoplasmic antibody,ANCA)在KD早期诊断中的报道较少,本文采用回顾性队列研究方法,分析相关指标在KD早期中的差异性表达,试图探索更准确、有效的识别该病的方法。
1 资料与方法
1.1 研究对象 选择2017年3月~2021年5月芜湖市第一人民医院诊治的95例初诊KD患儿为KD组。入选标准:①年龄<14周岁;②急性期入院(发热时间5~7 d),有完整临床及实验室检查资料;③符合第8版《诸福棠实用儿科学》KD诊断标准。排除标准:①入院前已使用静脉用丙种球蛋白(intravenous immune globulin,IVIG);②伴随其他心血管疾病、遗传代谢病及重要脏器的原发性疾病者;③任何其他已知与KD相似的疾病,如EB病毒感染、细菌性颈淋巴结炎、药物超敏反应综合征及链球菌感染等。选取同时期45例支气管肺炎住院患儿和45例健康体检儿童分别作为肺炎组和健康组,其年龄和性别与KD组患儿相匹配。
1.2 方法
1.2.1 血清ANCA的测定 患儿入院次日清晨采集空腹静脉血2 mL,采用ELISA法检测KD患儿急性期血清ANCA,检测试剂选自欧蒙,操作方法严格按照使用说明书。
1.2.2 血常规及CRP的检测 次日清晨空腹静脉血2 mL,置于EDTA2K+抗凝管内,使用sysmex xn-9000流水线进行全血细胞计数,干式免疫荧光法测定CRP(飞测FE-205),操作方法严格按照使用说明书。

2 结果
2.1 3组儿童一般资料比较 各组儿童性别、年龄差异均无统计学意义(P>0.05),见表1。

表1 3组儿童一般资料比较
2.2 3组儿童ANCA阳性率比较 KD组患儿ANCA阳性率(60.0%)高于健康组(4.4%)和肺炎组(6.7%),差异有统计学意义(P<0.05),见表2。

表2 3组儿童ANCA阳性率比较[n(%)]
2.3 3组儿童外周血细胞比值及CRP的临床资料比较 KD组NLR、PLR和CRP水平高于肺炎组和健康组,差异有统计学意义(P<0.05),而各组间MPVLR水平差异无统计学意义(P>0.05),见表3。
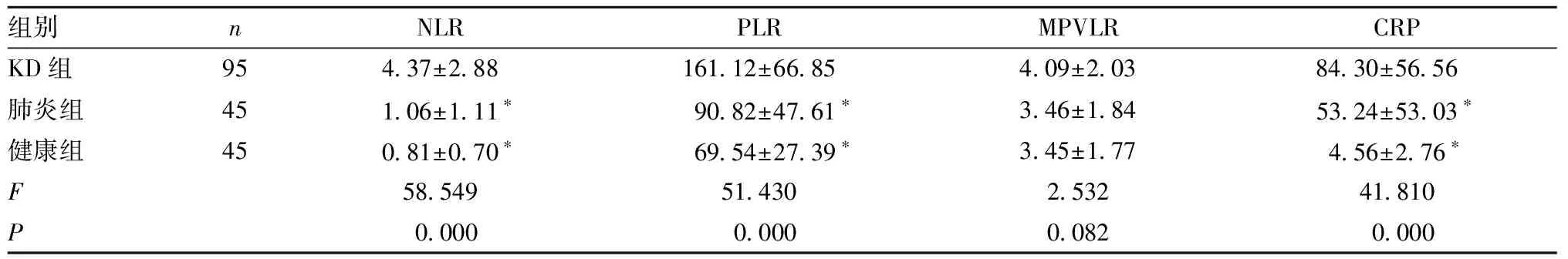
表3 3组儿童NLR、PLR、MPVLR及CRP的比较
2.4 外周血细胞比值及CRP对KD早期的预测价值 ROC曲线显示,急性期NLR、PLR和CRP的最佳截点分别是1.35、88.87、20.6,其曲线下面积分别为0.947、0.876、0.850,灵敏度分别为94.7%、95.8%、92.6%,特异度分别为84.4%、66.7%、71.1%。急性期NLR、PLR和CRP对诊断KD早期有统计学意义(P<0.05),见表4、图1。
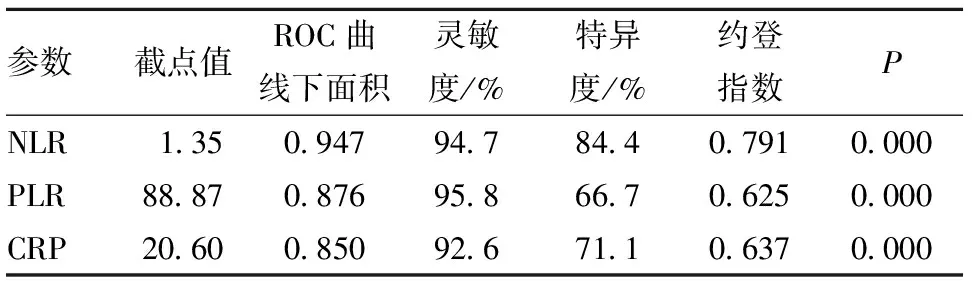
表4 临床各指标对KD组诊断价值的ROC分析

图1 临床各指标对KD组诊断价值的ROC曲线
3 讨论
KD是一种急性自身免疫性系统性血管疾病,以双侧结膜炎症、不典型皮疹等为特征,最常见的并发症是CAL,主要包括冠状动脉扩张、动脉瘤、动脉重构、狭窄或闭塞,是全世界儿童获得性心脏病的主要原因。目前有效的治疗最好在起病10 d内实施,因此及时诊断至关重要[1]。已有研究显示,在休克和脓毒症的危重患者中,中性粒细胞计数明显升高伴有淋巴细胞计数相对减少,两者变化的程度与临床病程的严重度密切相关,从而提示中性粒细胞计数升高是炎症的典型标志[9]。Angkananard等指出,中性粒细胞能够分泌引起血管壁变形的炎症介质,相反,淋巴细胞通过对抗动脉粥样硬化,从而调节炎症反应,因此从血细胞中获得两者的比值可以作为内皮功能障碍和急性或慢性全身炎症的指标[10]。有文献报道,NLR作为一种炎症生物标志物,在缺血性心脏病、中风和感染等炎症发病条件下,已成为不良心血管疾病和冠状动脉扩张严重程度的一个强有力的预测因子[11]。
近年研究认为,血小板不仅在止血和血栓形成中起作用,在炎症反应和免疫应答中也越来越受到关注。由于促炎细胞因子水平的增加,血小板计数也会随着全身感染和炎症反应而增加,可能反映炎症途径的活性。有学者指出,PLR和NLR对以中性粒细胞炎症为主的风湿性疾病(如Behcet和家族性地中海热)有很高的预测价值,高PLR和高血小板计数在诊断某些系统性血管炎,特别是巨细胞动脉炎时可能有用。一些风湿免疫性疾病的纵向研究表明,抗炎治疗可降低PLR[12-13]。Bozlu在研究中首次指出MPVLR已成为一个新的炎症参数,在KD中的比值明显低于对照组[14]。CRP作为目前研究较为广泛的炎症标志物,已知在急性感染、炎症反应、风湿性疾病及KD早期中均有不同程度升高。
在本研究中,急性期KD患儿的NLR、PLR及CRP相对于肺炎组及健康组均有明显升高,差异有统计学意义,提示KD在急性期以炎症反应为主,其程度远超过普通感染,而KD组中MPVLR相较肺炎组及健康组差异均无统计学意义。通过进一步的ROC曲线分析,结果表明NLR、PLR和CRP对于提示KD的早期诊断具有较高的灵敏度、特异度和曲线下面积,使KD的早期诊断成为可能。因此,NLR、PLR及CRP可能是预测早期KD的重要标志物,因其检测成本较低和计算比值的简单性,有望作为新的预测指标广泛用于临床。
一直以来,ANCA被众多学者视作免疫性血管炎的特异性血清标志物。已知ANCA可以通过介导中性粒细胞的活化,使其攻击血管,诱导内皮细胞损伤,从而促进血小板在血管内黏附和聚集,进一步导致局部血管功能异常[15]。江志贵等研究认为,KD患儿早期ANCA阳性率明显高于对照组,ANCA阳性发生冠脉病变高于阴性组[7]。在本研究中,ANCA在KD组中明显高于肺炎组和健康组,差异有统计学意义,提示ANCA可能对KD的早期诊断具有参考价值。
综上,本研究中单因素方差分析显示NLR、PLR、CRP及ANCA在KD患儿早期诊断中有统计学意义;ROC曲线分析提示NLR、PLR及CRP在KD早期诊断中具有较高的灵敏度和特异度,因检查结果简单易得,故有望成为新的临床预测指标。但本研究为单中心回顾性调查,存在一定局限性,尚不能作出综合定论。未来我们会进行多中心研究,同时把丙球无反应型KD和不完全KD纳入研究对象,希望找出更有利的预测模式,这将需要更深入的大规模多中心研究做进一步探讨。
