急诊抢救室急性上消化道出血患者的临床特征分析
2023-01-13卓明峰陈铁权
胡 彬 卓明峰 陈铁权
(石狮市总医院急诊科 石狮 362700)
上消化道出血(upper gastrointestinal hemorrhage)作为消化科的危急重症,具有病情危重、发展速度快、病死率高的特点[1]。临床根据出血的具体原因将其分为静脉曲张性出血和非静脉曲张性出血两种类型[2],恶性肿瘤、消化道溃疡、息肉、外来刺激性损伤、其他器质性病变均可能诱发不同程度的上消化道出血,具体出血量与出血位置、出血速度和血管健康情况密切相关[3],同时患者的年龄、体质、循环功能代偿能力、凝血功能也是影响出血的重要因素[4]。总之上消化道出血的病情危重、预后较差。患者需要及时就医、迅速进行血容量补充、优化凝血功能、抗休克感染治疗[5]。这不仅是治疗的主要内容和关键环节,也是抢救的首位。本文就此分析了系统化的门诊抢救应用的具体效果,如下:
1 资料与方法
1.1 一般资料
选择2020年1月到2022年1月作为研究时间段,抽取期间本院急诊抢救室收治的急性上消化道出血患者合计80例纳入观察对象,随机将其均分为对照组和实验组,各40例。对照组中男性28例、女性12例,年龄26-79岁之间,平均年龄为(58.73±1.15)岁;实验组中男性26例、女性14例,年龄27-80岁之间,平均年龄为(58.25±1.62)岁,所有患者出血原因包含了消化性溃疡、急性胃黏膜病变、门静脉高压性胃病、胃癌、肝硬化、脑血管意外、酗酒诱发、其他等。本次研究选择的两组样本患者的一般性资料对比无显著性差异(P>0.05)且本次研究获得了院内领导及其院委会的批准。
纳入标准:所有患者入院检查后均符合急性上消化道出血的诊断标准;出血类型包含喷射样出血、活动性出血、血管裸露等;伴随着不同程度的面色苍白、呕血、心悸、低体温、黑便、冷汗症状;患者及家属知晓研究本次研究相关内容;排除标准:妊娠期或哺乳期女性;心肾肺功能不全的患者;凝血障碍;对研究药物过敏患者;视听障碍或严重精神疾病患者;随访信息丢失患者。
1.2 方法
对照组患者给予常规门诊抢救工作,关注患者的生命体征,做好保暖工作,在此基础上补充血容量、维持水电解质平衡、给予止血药物治疗等。实验组患者给予系统化的门诊抢救,如下:
心理护理:由于发病突然,大部分的急性上消化道出血患者往往心理适应力不足,医护人员需要在患者苏醒后密切关注患者的情绪,避免患者因为过度紧张、激动、恐惧和焦虑加重出血症状。医护人员要以人性化的科学态度缓和门诊抢救室的紧张气氛,为患者创造安静、整洁的抢救环境,躁动不安的情绪不利于患者的液体输注,医护人员需要积极给予患者言语鼓励和适当抚触,平稳患者的情绪,提高患者的依从性,避免患者因为医院环境的陌生而不配合治疗。
严密观察患者病情:急性上消化道出血患者入院后,医护人员需要及时观察患者的病情,尤其是瞳孔反应、血氧饱和度、脉搏、血压和尿量,积极给予患者吸氧,观察患者的呼吸频率和心率,判断患者是否出现呼吸窘迫、心律失常,若呼吸停止则立刻开展心肺复苏抢救。出血严重的患者需要立刻建立静脉通路补充血容量,适当利用镇静剂,防止患者因躁动引发更多出血,针对性选择止血药物进行止血。在抢救的同时需要积极向患者家属了解患者的病史、交代具体病情。如患者出现休克症状,立即将患者安置为休克体位,以增加心脏回血量、优化脑部循环、减轻组织缺氧症状、促进呼吸循环功能的恢复。不良的体位可能会造成呛咳、窒息,进一步加重患者症状。
积极配合开展早期液体复苏:急性上消化道出血患者需要在6小时内实现组织氧代谢正常和血流动力学稳定以降低病死率,重点监测肺毛细血管契压、中心静脉压、心排出量和动脉血气等特殊指标。医护人员需要在最短的时间内建立2条及以上静脉通道,方便药物的输注。如患者伴随静脉蒌陷则及时切开插管或选择头静脉、锁骨下静脉置管。为避免患者的烦躁不安导致置管的滑脱,输液时的针头应当进入血管1.5cm以上,利用无菌胶带牢牢固定。液体复苏开展的根据患者的血流动力学指标合理设置输注速度,抢救过程中做好记录,为后续治疗提供依据。
控制感染处理:控制感染是预防疾病恶化的重要手段。患者在确诊后1小时内就需要尽早、足量使用抗生素治疗,原则上选择广谱、高效的抗生素进行静脉输入。为保障抗生素的抗感染效果,需要在患者治疗前留取标本进行药敏试验,帮助后期更换抗生素治疗方案。由于患者需要进行尿管、静脉置管、气管插管等侵入性操作,医护人员需要严格遵循无菌操作的原则,加强病房内部的清洁、消毒管理,从源头上控制感染,预防院内感染加重患者的病情。
高热护理:急性上消化道出血患者出现寒战、高热情况时需要及时采取保暖措施,如添加被褥、开空调等,必要时可以温水擦浴、冰袋或冰帽等物理降温,降温同时应注意防止脱水引起电解质酸碱紊乱,做好水分的补充,大量出汗后需要保持皮肤清洁,及时用温水进行擦浴。
1.3 观察指标
本次研究结果通过对比两组急性上消化道出血患者的止血情况、炎性因子水平、凝血指标、再出血发生率(%)和不良反应情况(%)得出[6]。
止血情况包含平均止血时间(h)、出血量(mL)、输血量(mL)、住院时间(d)。止血的具体标准为:无呕血、黑便症状;大便由黑转黄;胃管引流管无色、血红蛋白无进行性下降;胃镜检查结果显示无出血症状。
炎性因子水平为肿瘤坏死因子α(TNF-α)、降钙素原(PCT)、C反应蛋白(CRP)。
凝血指标为凝血四项包括凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB)。
不良反应情况包括胸痛、咽痛、呃逆、下呼吸道感染等,以百分比表示。
1.4 统计学方法
本文研究与所有急性上消化道出血患者有关的统计数据均利用SPSS21.00计算,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的止血情况对比
表1可见,实验组急性上消化道出血患者接受系统化的门诊抢救后,平均止血时间更短,出血量、输血量更低、住院时间更短,差异存在统计学意义(P<0.05)。
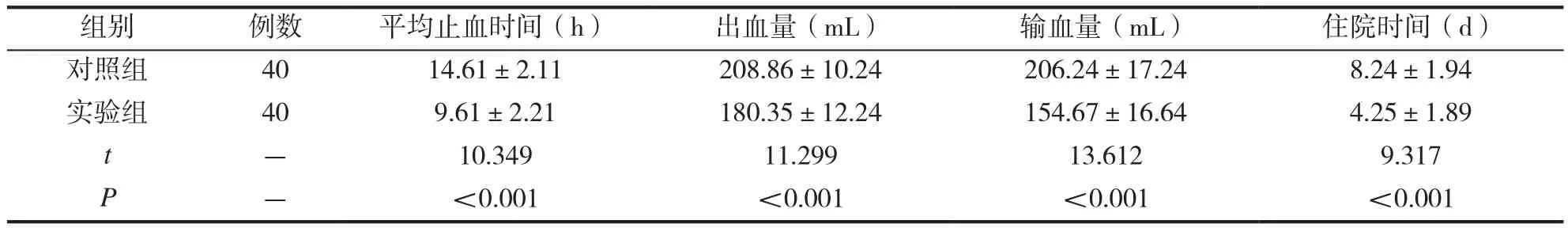
表1 两组患者的止血情况对比
2.2 两组患者的炎性因子水平对比
表2可见,实验组急性上消化道出血患者接受系统化的门诊抢救后,炎性因子水平得到显著改善且明显优于对照组患者,差异存在统计学意义(P<0.05)。

表2 两组患者的炎性因子水平对比
2.3 两组患者的凝血指标对比
表3可见,实验组急性上消化道出血患者接受系统化的门诊抢救后,凝血指标得到显著改善且明显优于对照组患者,差异存在统计学意义(P<0.05)。

表3 两组患者的凝血指标对比
2.4 两组患者的再出血发生率对比
表4可见,实验组急性上消化道出血患者接受系统化的门诊抢救后,半年内的再出血发生率更低,差异存在统计学意义(P<0.05)。

表4 两组患者的再出血发生率对比
2.5 两组患者的不良反应情况对比
有部分急性上消化道出血患者在治疗期间出现胸痛、咽痛、呃逆、下呼吸道感染等不良反应,其中对照组3例、实验组2例,但经过临床处理后显著改善,组间数据对比,差异无统计学意义(P>0.05)。
3 讨论
上消化道出血位置主要为十二指肠悬韧带以上部位的消化道[7],其中包括了十二指肠、胰腺肝胆、食管、胃部等,由于病变位置特殊,因此出血量较大,在短短数小时内失血量严重可超过人体循环血液总量的20%[8]。若患者得不到及时、妥善、有效的救治,将会并发休克、器官衰竭、死亡。紧急抢救、快速止血和再出血预防是上消化道出血治疗的关键[9]。为了进一步降低上消化道出血的复发率、提高上消化道出血的救治成功率、降低患者病死率,需要充分做好患者的门诊抢救工作[10]。本次研究的最终结果显示:实验组急性上消化道出血患者接受系统化的门诊抢救后,和对照组相比,平均止血时间更短,出血量、输血量更低、住院时间更短,这表明系统化门诊抢救应用的止血效果突出,能够缩短止血的时间、减少输血量、降低医疗成本、促进患者的康复;实验组患者炎性因子水平和凝血四项指标均得到了显著改善,这表明系统化门诊抢救的应用能够改善患者的机体指标,有利于进一步提高止血效果;实验组患者半年内的再出血发生率更低,这表明系统化门诊抢救的应用能够提高疾病的根治性,能够通过针对性的治疗,对病灶发挥更为突出的效果,差异存在统计学意义(P<0.05)。有部分患者在治疗期间出现不良反应,差异无统计学意义(P>0.05),这表明系统化门诊抢救的安全性值得肯定,并不会因为复杂的抢救程序对患者的机体造成损害。
综上所述,系统化的门诊抢救应用于急性上消化道出血患者中的效果十分突出,能够显著提高患者的止血效果、改善炎性因子水平,是一种具有针对性、安全有效的抢救干预措施,值得推广。
