CT 引导下经皮肺穿刺对肺结节的诊断效果评价
2023-01-06周荣梅
周荣梅,陆 妙
(高州市人民医院呼吸与重症医学科一区 广东 茂名 525200)
肺结节指肺部出现单发或者多发直径≤3 cm 的局灶性、类圆形、密度增高的病灶,根据胸部CT 的影像学特征,肺结节可分为实性结节(solid nodule, SN)和亚实性结节(sub-solid nodule, SSN),SSN 又分为部分实性结节(partial-solid nodule, PSN)和磨玻璃结节(ground glass nodule, GGN);按数量分为单发肺结节和多发肺结节;按大小分为肺结节(≤30 mm)、肺小结节(≤10 mm)和肺微小结节(≤5 mm)。肺结节分为良性病变和恶性病变,肺结节恶性病变又称肺癌,肺癌是病死率最高的恶性肿瘤之一。因此,对肺结节进行风险分层以指导诊断和未来的治疗尤其重要。研究表明,肺部SSN 恶性风险高于SN,且以肺腺癌多见[1]。CT 引导下经皮肺穿刺(percutaneous CT-guided needle biopsy,PCNB)是一项用于诊断肺结节或肿块的成熟、安全的技术,其对肺部结节的诊断准确率高达90%以上,CT 引导下有创操作在未明确性质占位病灶的临床诊疗中扮演重要角色[2-4]。PCNB 可以精确的显示肺结节的形态、位置、性质、周围血管血流供应情况及肺组织,实时监测肺内情况,评估术后并发症的发生概率。有研究报道,使用C 臂CT 引导下肺穿刺检查,可以从多维度、多层次、多方位提供最优化方案,确保医师成功取材,减少并发症发生率,其灵敏度和特异度可高达(86.76%、100%)[5]。当前,PCNB 已成为一项成熟、可靠的临床诊断技术,以其定位准确、取材成功率高、创伤小的特点广泛应用于临床。相较于支气管镜活检,经皮肺穿刺对肺结节的诊断率更具优势。本研究旨在探讨CT 引导下经皮肺穿刺(PCNB)对肺结节的诊断效果,现报道如下。
1.资料与方法
1.1 一般资料
回顾性分析2021年9 月—2022年8 月高州市人民医院收治的72 例肺部结节患者。其中男性48 例,女性24 例;年龄21 ~85 岁,平均年龄(66.03±13.32)岁;吸烟史41 例,胸部手术史7 例;结节在纵隔窗最小径为0.8 cm,最大径为2.8 cm,平均(1.85±0.73)cm,其中直径为10 ~28 mm 59 例,直径<10 mm 13 例;病变位于左肺34 例,位于右肺38 例,位于上叶42 例,下叶30 例。
纳入标准:①胸部CT 确诊为肺结节患者;②患者本人详细了解研究内容,明确穿刺手术注意事项;③患者神志清楚,依从性好,临床资料齐全。排除标准:①患有重度肺动脉高压、严重心肺功能不全、频繁咳嗽等导致穿刺后可能危及生命的疾病;②因心脑血管疾病进行抗凝治疗,伴有出血风险者;③肺部血管性病变、肺囊肿和凝血功能障碍者;④患有精神疾病或其他原因不能配合患者;⑤穿刺部位局部皮肤软组织感染者。所有患者均行PCNB,临床表现为无症状或轻度咳嗽、咳痰,气短、胸闷等症状,部分患者伴有COPD、冠心病、高血压等基础疾病。
1.2 方法
①术前准备:术前完善血常规、凝血功能、心电图、胸部CT 增强、免疫过筛等常规检查,排除穿刺禁忌。耐心向患者及家属交代穿刺的必要性以及可能出现的并发症,避免在穿刺过程中出现紧张情绪。操作者应熟练运用肺穿刺术并及时处理术中紧急情况,能够根据实际情况确定进针部位、角度和深度等,尽量减少并发症的发生,同时保证取到足够有效的样本量。②操作方法:根据术前CT 增强扫描结果,结合患者结节的位置、大小、深度以及周围重要脏器及血管情况等因素考虑最佳的穿刺路径,精确定位并标记穿刺点,测量好进针角度及深度,为患者选取合适的体位。充分消毒穿刺范围,铺洞巾,进行局部浸润麻醉,嘱患者穿刺进行过程中保持均匀呼吸,避免咳嗽、身体移动,缓解紧张情绪,提高穿刺成功率。穿刺者进针注意避开肺大疱、肺叶间裂、重要组织脏器、大血管和病灶坏死区域,以适宜的进针角度及深度进针,随后进行CT 扫描确保穿刺针或活检针位于病灶内,若针尖位置不理想,可依据CT 扫描结果适当调整进针位置、角度和深度。针尖进入病灶边缘时,进枪弹取组织切割活检组织后,取材2 ~3 次,固定标本送检,送病理科检查。术中观察患者生命体征,如血压、指尖血氧、心率等,若出现严重情况应立即停止手术。③术后处理:术后嘱患者静卧休息,观察其体温、脉搏、心率、血压、呼吸、氧饱和度等生命体征,再次行胸部CT 扫描,确认患者无气胸、出血等并发症时,密切监测患者病情变化。若术后出现气胸,给予吸氧护理并行胸片检查,少量气胸可自行吸收缓解,必要时予胸腔穿刺抽气、胸腔闭式引流治疗;若出现咯血者,术后可强化止血治疗;若出现胸膜反应,立即吸氧安抚,根据患者具体情况对症治疗。
1.3 观察指标
①患者的穿刺、取样情况;②样本病理学检查的结果;③术后并发症情况。
1.4 统计学方法
计数资料用频数(n)和百分率(%)表示。
2.结果
2.1 穿刺及取样结果
72 例患者均顺利完成CT 引导下肺穿刺,且取材成功(100%)。68 例患者得到病理学结果,以此视为穿刺诊断成功,未获得细胞/病理学结果或病例显示为肺组织者为穿刺诊断失败,本研究穿刺诊断成功率为94.44%(68/72)。
2.2 检查结果
共有68 例患者得到病理学结果,提示恶性病变者59 例,其中腺癌37 例,鳞癌12 例,小细胞癌7 例,不能明确分型的非小细胞肺癌3 例。良性病变者9 例,其中炎症(机化性肺炎、化脓性肺炎)5 例(2 例慢性炎症患者经抗感染治疗后好转),结核感染3 例,纤维组织增生1 例。68例患者中,在CT 引导下经皮肺穿刺做细胞/病理学诊断,59 例诊断为恶性病变,恶性病变患者占86.76%(59/68),见表1。
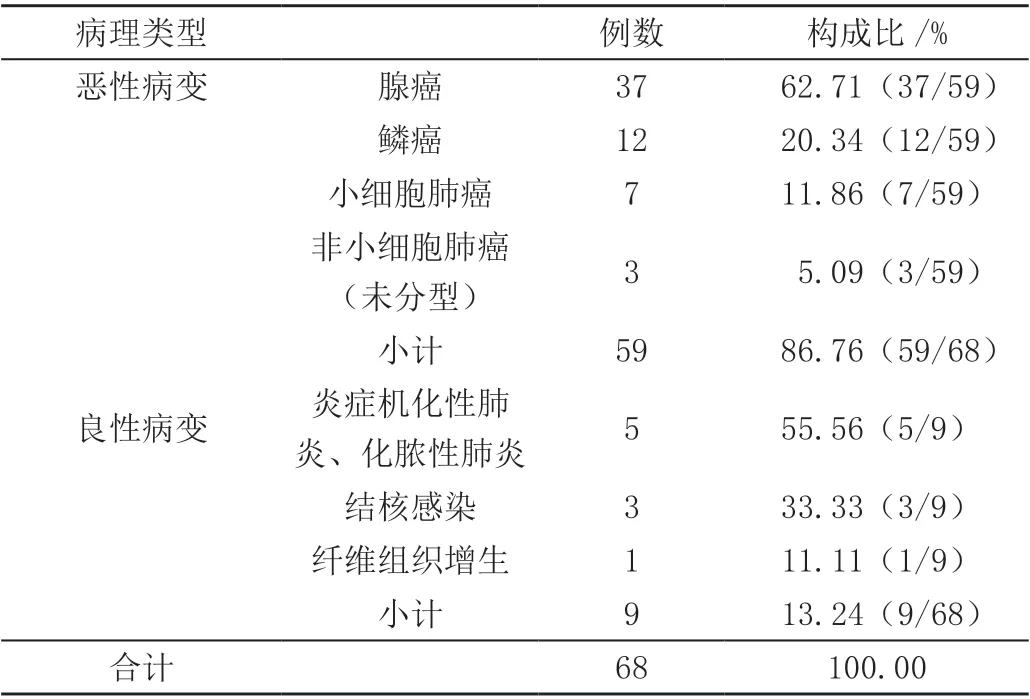
表1 68 例肺部结节患者CT 引导下经皮肺穿刺病理学诊断结果
2.3 并发症情况
共有1 0例患者出现并发症,发生率为13.8 9%(10/72),无严重并发症发生。5 例患者出现气胸,经吸氧治疗后吸收好转者4 例,需胸腔穿刺抽气或胸腔闭式引流者1 例;5 例患者出现痰中带血或少量咯血,CT显示有片状模糊影,经止血治疗后症状消失;术后随访,未出现大出血、死亡、肿瘤沿针道转移和体循环空气栓塞者。
3.讨论
随着影像学技术设备的更新发展和大众健康意识的提高,肺部结节的检出率逐渐上升。既往研究表明,早期肺癌主要表现为肺部小结节,经低剂量CT 筛查检出的早期肺癌约95.5%可表现为SSN,亚实性结节恶性概率约为34%远高于SN[6]。肺内炎症、结核、霉菌、肿瘤等都可能会导致肺结节,肺结节存在罹患恶性肿瘤的风险,明确肺结节性质越来越成为临床医务工作者关注和研究的重点。大量研究表明,高龄、吸烟、有环境或高危职业暴露史、既往肺部疾病及肺癌家族史等人群肺部恶性肿瘤高风险人群[7-8]。由于肺癌早期无特殊症状和体征,肺部结节尚未表现明显影像学征象,因此对肺结节进行充分准确的诊断和评估对疾病的确诊和治疗尤为重要。
病理诊断是评估肺结节性质的有效手段,开胸手术活检是最早应用于临床,但开胸手术不仅降低患者生存质量,还会出现出血、肺功能下降、感染等并发症,增加肺结节患者诊治风险。近些年,随着肺结节诊疗技术的不断创新发展,经气管镜肺活检术(Transbronchial Lung Biopsy, TBLB)和经皮肺穿刺活检术(Percutaneouslungbiopsy, PLB)成为临床肺结节诊断最常见的非手术活检术。高分辨CT 和同轴活检枪的应用,明显提高经皮穿刺活检穿刺成功率的同时也减少术后并发症的发生,CT 引导下经皮肺穿刺活检术在肺结节性质诊断中凸显其独特优势。<5 mm 肺微小结节者可在基层医院进行分层管理,定期随访,结节扩大或实性成分增多者,建议行活检术明确诊断;针对5 ~8 mm 肺小结节可根据动态影像变化来诊断结节性质;非手术活检对鉴别8 ~1 0 mm 肺结节价值提升,此类大小肺实性结节,经皮肺穿刺活检阳性率在85%左右,并发症发生率可在1%~62%[9-10];10 ~30 mm 恶性概率增加,TBLB 阳性率在70%左右,PLB 阳性率高达90%[11]。对肺周围性结节病变患者行PCNB 后,其良性病变检出率96.31%;恶性病变检出率94.33%;肺结核检出率98.66%;肺炎检出率97.76%;并发症发生率7.50%,具有临床较高诊断价值[12]。P C N B 对肺部亚实性结节病因确诊率为84.62%,对恶性亚实性结节诊断的敏感度为80.00%,特异度为100%,并发症率为26.92%[13]。P C N B 实性肺结节诊断率为91.6%,肺磨玻璃结节诊断率为69.5%,肺混合性结节诊断率为88.9%,总体诊断准确率为81.7%[14]。
穿刺针穿过胸膜次数、进针深度、穿刺体位结节直径、肺部疾病、吸烟、年龄、操作者临床经验等因素与PCNB 术后并发症发生率密切相关。由于肺结节临床表现不明显,形态特征缺乏特异性,其恶性/ 良性诊断仍是困扰临床医生的难题。而肺结节患者频繁的体检及过度治疗既增加患者心理负担,影响生活质量,对医疗资源和社会经济造成威胁。P C N B 可以充分地对肺结节大小、位置、形态、密度、淋巴结情况进行评估,明确结节性质,肺穿刺准确高可以优化治疗资源配置,使恶性病变的患者尽早接受免疫、手术和靶向治疗,减少病死率;使良性结节的患者早日摆脱精神压力和经济损失。本文结果显示,P C N B 穿刺诊断成功率94.44%(68/72),恶性病变检出率86.76%(59/68),良性病变者检出率13.24%(9/68)。气胸和咳血是P C N B 术后最常见的并发症。穿刺过程中穿刺针损伤肺及脏层胸膜会导致气胸发生,穿刺越深,进针角度越大,穿刺次数越多,时间越长,肺部损伤范围越大,进一步增加气胸风险。此外,肺毛细血管贯穿于整个肺部,血液循环丰富,肺穿刺过程中可能导致出血或血肿,因此需要控制穿刺针与肺组织接触面积,缩短穿刺路径,避免肺血管破损出血。本文结果显示,并发症发生率为13.89%(10/72),经对症治疗后好转,随访未出现大出血、死亡、肿瘤沿针道转移、体循环空气栓塞等并发症。
综上所述,C T 引导下经皮肺穿刺活检术对肺结节诊断效果较好,并发症发生率较低,安全性较好,可应用于需要明确肺结节性质的患者。
