耳穴贴压联合神阙贴穴位贴敷对初产妇产程及宫缩痛的影响研究
2023-01-03张素珍李爱青谢婷婷梁雅玲袁慧
张素珍 李爱青 谢婷婷 梁雅玲 袁慧
分娩疼痛是一个复杂的生理和心理过程,有研究表明[1],包括经产妇在内有98%的产妇分娩时都有分娩疼痛的经历。据报道,目前我国的分娩镇痛率<10%[2],有很多产妇对产痛恐惧,选择了剖宫产。而根据世界卫生组织调查,中国的剖宫产率特别高,其中有46.2%的产妇选择剖宫产,因惧怕宫缩痛的非医学指征剖宫产有11.7%[3]。因此,分娩镇痛越来越受到人们的关注。但大部分孕产妇的妊娠及分娩都是正常的生理过程,若一个正常的过程受到过度干预可能会将其变成病理过程而需要更多的干预,从而造成产妇和胎儿的损失,世界卫生组织1996 年版《正常分娩临床实用指南》也指出药物镇痛尤其是硬膜外麻醉镇痛仅对高危分娩的产妇有益,而不是应用的越多越好,所以,一种安全有效的非药物性镇痛方法对产妇分娩的结局影响、提高分娩的质量显得尤为重要。本研究采取耳穴贴压联合神阙贴穴位贴敷的传统中医疗法,观察其对自然分娩初产妇产程及分娩镇痛的影响。
1 资料与方法
1.1 一般资料 抽取2018 年5 月~2019 年7 月本院产科收治的符合阴道分娩条件的初产妇300 例,方案获得江门市五邑中医院伦理委员会批准并全程追踪。经产妇知情同意后随机分为耳穴贴压联合神阙贴穴位贴敷组、硬膜外麻醉镇痛组和对照组,各100 例。耳穴贴压联合神阙贴穴位贴敷组平均年龄(24.6±2.5)岁,平均孕周(38.92±0.95)周,平均新生儿体重(3.05±0.36)kg;硬膜外麻醉镇痛组平均年龄(25.1±2.3)岁,平均孕周(38.94±0.92)周,平均新生儿体重(3.02±0.37)kg;对照组平均年龄(25.4±2.2)岁,平均孕周(39.01±0.88)周,平均新生儿体重(3.04±0.35)kg。三组产妇的一般资料对比,差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准 ①初产妇,年龄18~35 岁,孕37~41 周,单胎、头位,无妊娠合并症和并发症,具有阴道试产指征者;②规律宫缩临产,宫口开大1~2 cm 者。
1.2.2 排除标准 有中期妊娠引产史,有行宫腔镜等手术史,妊娠合并症,阴道分娩禁忌证,进入产程前有明显的产道及胎儿异常,急产,有皮肤病或胶布过敏者。
1.3 方法
1.3.1 耳穴贴压联合神阙贴穴位贴敷组 于宫口扩张3 cm 时进行治疗,耳穴贴压根据《GB/713734-2008耳穴名称与定位》标准采用王不留行籽取双耳的子宫穴、肾、内生殖器,指导产妇每2~3 小时予耳穴按压1 次,每穴按压时间5 s,停顿1 s,循环指压4 min,产妇视宫缩痛情况调节按压时间及力度;神阙贴穴位贴敷使用神阙贴(花季神阙贴,武汉兴嘉业堂医疗科技发展有限公司)取双侧合谷、三阴交、肾俞、阿是穴贴敷,每4 小时更换1 次神阙贴,可指导家属予贴敷穴位处按摩处,视产妇的宫缩痛情况调节按压时间及力度,至产后2 h。
1.3.2 硬膜外麻醉镇痛组 于宫口扩张3 cm 时进行治疗,予硬膜外麻醉镇痛至第三产程结束。
1.3.3 对照组 不给予以上两组治疗。
1.4 观察指标及判定标准 ①比较三组第一产程活跃期[1]、第二产程、第三产程时长。②比较三组母婴情况:包括缩宫素使用情况、产后2 h 出血量、新生儿 Apgar评分(出生1~5 min)。③比较三组VAS 评分。分别记录三组镇痛前,镇痛30、60、120 min 的视觉模拟评分法(visual analogue scale,VAS)评分,评估镇痛效果,分数越低表明疼痛越轻。
1.5 统计学方法 采用SPSS23.0 统计学软件进行统计分析。计量资料以均数±标准差(±s)表示,三组比较采用单因素方差分析,组间两两比较采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 三组第一产程活跃期、第二产程、第三产程时长比较 三组第一产程活跃期及第二产程时长比较,差异具有统计学意义 (P<0.01) ;三组第三产程时长比较,差异无统计学意义(P>0.05)。耳穴贴压联合神阙贴穴位贴敷组、对照组的第一产程活跃期、第二产程时长均短于硬膜外麻醉镇痛组,差异具有统计学意义(P<0.05) ;耳穴贴压联合神阙贴穴位贴敷组与对照组的第一产程活跃期、第二产程时长比较,差异无统计学意义(P>0.05)。三组第三产程时长组间两两比较,差异无统计学意义(P>0.05)。见表1。
表1 三组第一产程活跃期、第二产程、第三产程时长比较(±s,min)

表1 三组第一产程活跃期、第二产程、第三产程时长比较(±s,min)
注:与硬膜外麻醉镇痛组比较,aP<0.05
2.2 三组母婴情况比较 三组产程中缩宫素使用率比较,差异具有统计学意义 (P<0.01) ;三组产后2 h出血量及新生儿Apgar 评分比较,差异无统计学意义(P>0.05)。耳穴贴压联合神阙贴穴位贴敷组、对照组的缩宫素使用率均低于硬膜外麻醉镇痛组,差异具有统计学意义 (P<0.05);耳穴贴压联合神阙贴穴位贴敷组与对照组的缩宫素使用率比较,差异无统计学意义(P>0.05);三组的产后2 h 出血量及新生儿Apgar 评分组间两两比较,差异无统计学意义(P>0.05)。见表2。
表2 三组母婴情况比较[n(%),±s]

表2 三组母婴情况比较[n(%),±s]
注:与硬膜外麻醉镇痛组比较,aP<0.05
2.3 三组VAS 评分比较 三组镇痛前的VAS 评分比较,差异无统计学意义(P>0.05);三组镇痛30、60、120 min 的VAS 评分比较,差异具有统计学意义(P<0.05)。耳穴贴压联合神阙贴穴位贴敷组、硬膜外麻醉镇痛组镇痛30、60 min 的VAS 评分低于对照组,差异具有统计学意义 (P<0.05);耳穴贴压联合神阙贴穴位贴敷组与硬膜外麻醉镇痛组镇痛30、60 min 的VAS 评分比较,差异无统计学意义(P>0.05)。三组镇痛120 min 的VAS 评分组间两两比较,差异无统计学意义(P>0.05)。见表3。
表3 三组VAS 评分比较(±s,分)
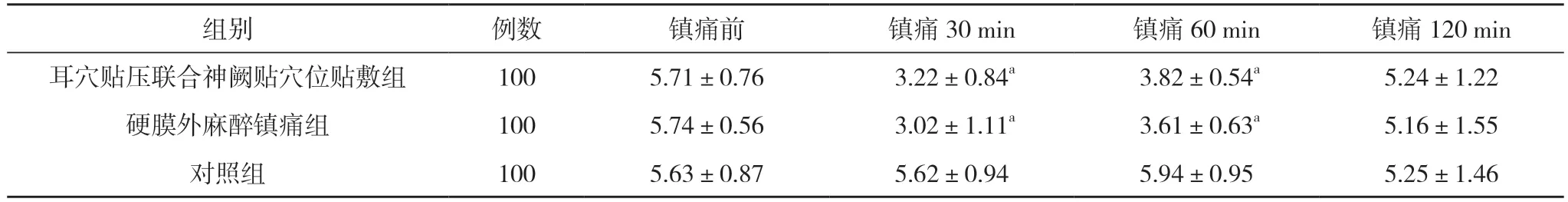
表3 三组VAS 评分比较(±s,分)
注:与对照组比较,aP<0.05
3 讨论
3.1 耳穴贴压联合神阙贴穴位贴敷对产程及宫缩痛的影响 传统中医认为,分娩宫缩痛是由于气血阻滞所致,气血不通而胎不下,因而影响产程进展以及增加胎儿窘迫等不良结果发生。耳为宗脉之聚,王娟等[4]认为,通过对耳部相关穴位按摩,有促进气血调养、疏通经络的作用,以达到减轻疼痛的目的。童蓓丽等[5]也发现,耳穴贴压能升高血清5-羟色胺、脑源性神经营养因子(BDNF)水平,这些能令人产生愉悦情绪的神经递质,有效地减轻产妇的宫缩痛以及调节情绪,从而利于产妇与助产士的沟通协调与配合,同时5-羟色胺具有较强的平滑肌刺激作用,有利于产妇产生有效协调的宫缩,促进产程的正常发展,减少产程中使用缩宫素等人为干预,利于产妇待产期间的自由活动度。本研究也鼓励产妇根据宫缩痛情况自行调节耳穴贴压按压的时间及力度,大大增加其在产程中的自主性,也有效地转移其对宫缩痛的注意力,减轻焦虑情绪。另外,本研究还联合使用神阙贴远红外线穴位贴敷[6],是以中医经络说为理论依据,利用远红外线的多种生物学作用及内生热效应,贴敷于传统中医催产穴位双侧合谷、三阴交、肾俞以及阿是穴[7],所谓“有痛便是穴”,指导家属有针对性地给予贴敷穴位以按摩,增加了家属在产程中的参与度,从而减轻产妇及家属的紧张情绪,更利于实现个性化的镇痛,增加体内内啡肽的产生,使肾上腺活动加强,皮质醇分泌增加,有利于分娩过程的启动[8-10]。从表3 结果可以看出,耳穴贴压联合神阙贴穴位贴敷组、硬膜外麻醉镇痛组镇痛30、60 min 的VAS 评分低于对照组,差异具有统计学意义 (P<0.05);耳穴贴压联合神阙贴穴位贴敷组与硬膜外麻醉镇痛组镇痛30、60 min 的VAS 评分比较,差异无统计学意义(P>0.05)。三组镇痛120 min 的VAS 评分组间两两比较,差异无统计学意义(P>0.05)。表明耳穴贴压联合神阙贴穴位贴敷有确切的镇痛结果,相对硬膜外麻醉镇痛的高人力成本和高风险,更显示其方法的简便性和易操作性,必将为产科医护人员和产妇所接受。
3.2 耳穴贴压联合神阙贴穴位贴敷对母婴情况的影响子宫收缩是产妇阴道分娩过程中的主要动力,产后子宫纤维和内膜修复也依赖于子宫的有效收缩,中医认为[11],宫缩乏力主要是血虚气弱、肝气郁结所致,耳穴贴压联合神阙贴穴位贴敷疗法通过对双耳的子宫穴、肾、内生殖器,双侧合谷、三阴交、肾俞以及阿是穴等穴位的刺激,可调节肝、肾、脾等脏器功能,有健脾养气、疏通经络、调气解郁之效,可加强气血运行,改善产妇腹内血运受阻、瘀血内停的状态,从而保证有效的子宫收缩以及胎儿在母体有效的供血[12]。从表2 数据,三组产程中缩宫素使用率比较,差异具有统计学意义 (P<0.01)。耳穴贴压联合神阙贴穴位贴敷组、对照组的缩宫素使用率均低于硬膜外麻醉镇痛组,差异具有统计学意义 (P<0.05)。这可能与硬膜外麻醉使脊神经根受阻[13],麻痹其支配的区域肌纤维,导致子宫平滑肌松弛有关。表1 中第一产程活跃期时长和第二产程时长也能看出其相关性,但由于现代产后出血预防措施执行的及时性及病例的局限性,因此三组第三产程时长、产后出血量及新生儿Apgar 评分比较均未见统计学意义。
综上所述,耳穴贴压联合穴位贴敷用于产程能有效地缓解产妇宫缩疼痛,缩短产程,减少产程中使用缩宫素的几率及产后出血的发生,增加产妇在产程中的自主性以及提高家属在产程中的参与度,从而减轻产妇的焦虑情绪,促进自然分娩,是一种简单易行,节省人力,施行过程中不受体位限制,经济有效无创伤性的好方法。使用至今暂未发生明显不良反应,有效地改善了产妇的分娩结局及提高了产科的护理质量,值得临床推广使用。由于本研究观察的病例有限,更多经验有待今后在临床更大样本中推广应用后总结。
