高通量血液透析对慢性肾衰竭尿毒症患者血清PGI2、MCP-1水平影响*
2022-12-21曾叶纯汪辉进何红芳徐宝娣
曾叶纯 ,汪辉进,何红芳,徐宝娣
(池州职业技术学院,安徽 池州 247000)
慢性肾衰竭(chronic renal failure , CRF)是由各种原发继发慢性肾病造成的肾脏明显萎缩,无法维持机体的基本功能需要,属于肾实质损害[1]。流行病学显示中国慢性肾病的发生率为10.8 %,且呈现逐年上升的趋势。临床表现为代谢紊乱,包括水电解质失衡、酸碱平衡被打破、全身各个系统受累等。慢性肾衰竭根据肾功能水平分为4期,其中尿毒症期是指内生肌酐清除率在10 mL/min以下、肌酐升至707 μmol/L以上、酸中毒明显、出现全身中毒症状,为肾功能衰竭的第四期[2-3]。西医以药物治疗为主,多选用降压药控制血压、重组人促红细胞生成素纠正肾性贫血等,但单纯的药物治疗并不能够控制疾病的进展,且难以避免药物的毒副作用,而肾脏衰竭的患者本身机体代谢能力受损,体内蓄积的药物毒素等难以排出,更容易引起脏器损伤,危及生命,降低患者生活质量和生存率[4]。血液透析是急慢性肾功能衰竭患者肾脏替代疗法的一种,通过对流、吸附、超滤、弥散的原理将体内的血液引流至体外同时进行物质交换,清除体内的代谢毒性物质和多余的水分,将净化后的新鲜血液回输,以维持机体电解质平衡。其目的是延长生命,帮助患者度过危险期,对于慢性肾衰尿毒症期的患者是有效的治疗方式。血液透析的临床常用方式有两种,即高通量血液透析( high-flux hemodialysis, HFHD)和血液透析滤过 ( hemodiafiltration, HDF) 两种。高通量血液透析具有高通透膜的生物相容性,能够减少心血管疾病、血脂异常、透析相关性淀粉样变以及肾性骨病等并发症,有助于减轻炎症反应、改善营养状况,提高促红素疗效、降低血管内皮和氧化应激,保护残余肾功能,降低尿毒症患者的死亡率[5-7]。本研究采用高通量血液透析治疗慢性肾衰竭尿毒症患者,探究其治疗效果,并观察对患者血清前列环素2(prostacyclin, PGI2)及单核细胞趋化蛋白1(monocyte chemoattractant protein 1, MCP-1)水平的影响。
1 对象与方法
1.1对象 对本院2016年5月至2019年5月收治的慢性肾衰竭尿毒症患者108例,根据随机数字表法分为对照组和观察组。对照组54例,男性29例,女性26例,年龄28~72岁,平均年龄(44.56±4.47) 岁;尿毒症病程1~10个月,平均病程(5.88±2.13)个月;肾衰病史1~9年,平均病史(3.77±1.18)年。观察组54例,男性28例,女性27例,年龄29~73岁,平均年龄(44.78±4.52) 岁;尿毒症病程2~11个月,平均病程(5.69±2.21)个月;肾衰病史1~10年,平均病史(3.49±1.21)年。两组患者年龄、性别、尿毒症病程和肾衰病史等资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会批准(ZS-2089),所有参与患者签署知情同意书。
纳入标准:①患者均符合慢性肾衰竭尿毒症的诊断标准[8],并被诊断为慢性肾衰竭尿毒症即血肌肝( serum creatinine , SCr ) >707 μmol/L;②未进行过肾脏替代血液透析治疗;③血糖、血压控制稳定。排除标准:①存在精神疾病或认知功能障碍;②严重感染以及合并严重心衰、颅脑外伤和肿瘤等; ③合并原发性甲状腺疾病;④属于恶性/继发性高血压或高血压危象;⑤出现严重并发症和不良事件、病情迅速恶化。
1.2治疗方法 两组患者均行常规血脂和血压控制,贫血患者补充促红细胞生成素。对照组常规血液透析滤过治疗,观察组高通量血液透析,均使用4008B血液透析机(购于Fresenius公司,透析液:碳酸氢盐;透析器:聚矶膜;抗凝剂:肝素)连通颈内静脉透析导管通路。对照组每进行5次血液透析后再进行1次4 h的血液透析滤过(滤过面积:1.8 m2;滤过系数:55 mL/(mmHg·h)。观察组每周进行3次4 h的高通量血液透析,透析面积:1.3 m2;透析系数:46 mL/(mmHg·h)。治疗1个月后观察疗效。
1.3观察指标
1.3.1血清PGI2、MCP-1、免疫球蛋白、尿毒症毒素比较 血样采集:分别在透析治疗前和透析治疗1个月后,清晨空腹条件下,从两组患者透析管路动脉端取血5 mL保存在3.8 %枸橼酸钠抗凝管中,静置于4 ℃低温1 h后以3 000 r/min离心15 min,取上清,-80 ℃冷冻保存,以备检验。以下所有试验操作由专业人员严格遵守说明书要求来进行。
(1)血清PGI2、MCP-1均采用双抗体夹心法ELISA法进行检测。而血浆中PGI2结构容易发生变化,因而采用其代谢产物的稳定形式 6-Keto-PGF1α 进行检测。ELISA试剂盒由Elabscience®公司提供。
(2)分别于透析治疗前和透析治疗1个月后采用ELISA法测定患者血浆免疫球蛋白的含量,包括IgG、IgA、IgM的水平。ELISA试剂盒由Elabscience®公司提供。
(3)分别于透析治疗前和透析治疗1个月后采用全自动生化分析仪(日立,7600型)检测β2-微球蛋白(β2-microglobulin, β2-MG)、甲状旁腺激素(parathyroid hor mone , PTH)、钙离子(Ca2+)、钾离子(K+)、磷元素(P)的水平。
1.3.2肺功能水平 分别于透析治疗前和透析治疗1个月后采用全自动肺功能仪(2200型,由河南迈松医用设备公司提供)对患者的肺功能水平进行测定。测定指标包括肺活量(Vital capacity, VC)、最大肺活量(Forced vital capacity, FVC)、残气量(residualvolume,RV)以及肺总量(total lung volume,TLC)。
1.3.3不良反应 透析治疗期间密切检测两组患者的不良反应,包括过敏、发热、血压骤高或骤低、心律失常、酸碱平衡失调、电解质紊乱、感染、肌肉痉挛、溶血等。
1.3.4治疗效果 透析治疗1个月后对两组患者的治疗效果进行评估。参考文献[20]评估治疗效果,治疗后:若患者不良症状基本消失且肾功能相关指标改善60 %以上,则视为显效;若患者不良症状减轻但未消失,且肾功能相关指标改善30 %以上,则视为有效;若患者不良症状无明显改变,且肾功能指标改善30 %以下,则视为无效。治疗有效率=显效率+有效率=(显效人数+有效人数)/总人数。
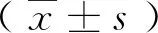
2 结果
2.1两组患者血清PGI2、MCP-1水平比较 治疗前两组患者血清MCP-1、6-Keto-PGF1α (PGI2)水平差异均无统计学意义(P>0.05);治疗1个月后,两组患者血清MCP-1水平均有所降低,且观察组显著低于对照组(P<0.05),两组患者6-Keto-PGF1α (PGI2)水平均有所升高,且观察组显著高于对照组(P<0.05)。见表1。

表1 治疗前后两组患者血清PGI2、MCP-1水平比较
2.2两组患者血清免疫球蛋白水平比较 治疗前两组患者血清免疫球蛋白IgG、IgA、IgM水平差异均无统计学意义(P>0.05);治疗1个月后,两组患者血清免疫球蛋白IgG、IgA、IgM水平均显著升高(P<0.05),且观察组各免疫球蛋白均显著高于对照组(P<0.05)。见表2。

表2 治疗前后两组患者血清免疫球蛋白水平比较
2.3两组患者尿毒症毒素水平比较 治疗前两组患者尿毒症毒素各指标水平比较,差异均无统计学意义(P>0.05);治疗1个月后,两组患者β2-MG、PTH水平均显著降低(P<0.05),且观察组患者β2-MG、PTH水平显著低于对照组(P<0.05)。治疗前,两组患者Ca2+、K+、P水平均无显著差异(P>0.05);治疗后,两组患者Ca2+水平均显著升高,K+、P水平均显著降低(P<0.05),而两组间比较差异均无统计学意义(P>0.05)。见表3。

表3 治疗前后两组患者尿毒症毒素水平比较
2.4两组患者肺功能水平比较 治疗前两组患者肺功能水平各指标差异均无统计学意义(P>0.05);治疗1个月后,两组患者VC、FVC、TLC水平均显著升高(P<0.05),RV水平显著降低;且观察组患者VC、 FVC、TLC水平显著高于对照组(P<0.05),RV水平显著低于对照组(P<0.05)。见表4。

表4 治疗前后两组患者肺功能水平比较
2.5两组患者治疗过程中不良反应比较 治疗过程中,两组患者均出现低血压、肌肉痉挛不良反应,无其他不良反应,其中观察组不良反应率明显低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组患者治疗过程中不良反应比较
2.6两组患者治疗有效率比较 治疗1个月后,观察组总有效率显著高于对照组,差异有统计学意义(P<0.05)。见表6。
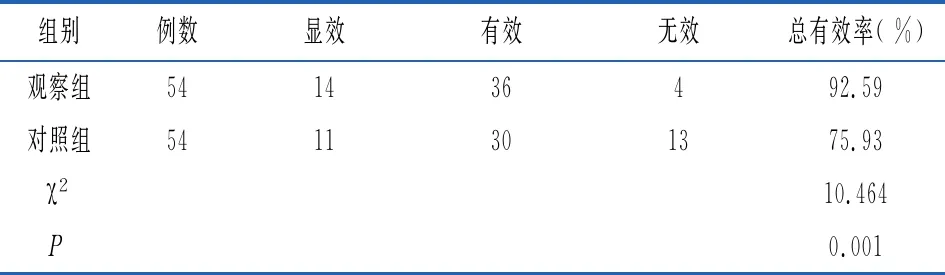
表6 两组患者治疗有效率比较
3 讨论
慢性肾衰竭通常是由原发性肾小球肾炎、继发性肾小球肾炎、慢性肾盂肾炎、肾小管间质病变、糖尿病肾病、高血压肾小动脉硬化、遗传性肾脏病变及长期接触重金属和服用解热镇痛药等各种因素引发[9]。由于肾功能衰竭,众多代谢产物得不到及时有效的分解,废弃毒素等无法正常排到体外,在体内蓄积到一定浓度,进一步危害患者身体,最终导致慢性肾衰竭尿毒症的结局,降低生活质量甚至导致死亡。慢性肾衰竭的治疗原则是积极治疗原发病、避免和纠正危险因素、防止并发症以及替代治疗[10-11]。临床采用药物治疗常常无法满足治疗要求,近年来肾脏替代疗法逐渐成为尿毒症患者治疗的不二选择,包括肾脏移植、腹膜透析、血液透析,其中血液透析能够有效纠正机体代谢紊乱,补充营养成分,因而成为最常用的治疗方式。高通量血液透析是指用高通透性的透析器,在容量控制的普通血液透析机上进行维持性血液透析,对于溶质和水分具有较强的清除能力[12-14]。PGI2是由血管内皮细胞合成的类花生酸家族中的成员,能够抑制血小板介导的凝集过程并松弛血管平滑肌,因而随着血管内皮的损伤,PGI2含量降低,进而促进了血小板聚集,容易引发动脉粥样硬化等心脑血管并发症[15]。MCP-1是在炎症的刺激下由多种肾脏细胞产生的能够刺激和趋化单核巨噬细胞、加速其在肾组织的浸润、发挥生物活性的趋化因子CC亚家族成员之一。MCP-1能够介导炎症细胞聚集,刺激黏附因子的分泌,促进白细胞向肾脏迁移,增加血管内皮的通透性,恶化肾脏血管内皮细胞的功能紊乱[16]。
本文采用高通量血液透析治疗慢性肾衰竭尿毒症患者,研究发现治疗前两组患者血清MCP-1、6-Keto-PGF1α(PGI2)水平差异均无统计学意义;治疗1个月后,两组患者血清MCP-1水平均有所降低,且观察组显著低于对照组,两组患者6-Keto-PGF1α (PGI2)水平均有所升高,且观察组显著高于对照组。提示高通量血液透析能降低患者血清MCP-1水平同时提高PGI2水平。可能是因为高通量血液透析源源不断提供新鲜血液以及营养物质,促进血液循环,并排出毒性物质,改善了机体代谢紊乱,降低患者晚期糖基化和氧化应激,减少了炎症介质的释放,从而降低了炎症介质MCP-1的水平;在高通量血液透析的作用下,尿毒症患者的肾脏功能得到改善,肾脏内皮细胞功能逐渐恢复正常,因而合成PGI2的释放增加[17-18]。慢性肾衰竭尿毒症患者体内的毒物蓄积容易损伤机体的免疫系统,降低免疫球蛋白。本研究中治疗前两组患者血清免疫球蛋白IgG、IgA、IgM水平差异均无统计学意义;治疗1个月后,两组患者血清免疫球蛋白IgG、IgA、IgM水平均显著升高,且观察组各免疫球蛋白均显著高于对照组。提示高通量血液透析能提高患者血清免疫球蛋白水平。可能是因为高通量血液透析能够排出血液中的毒素,使患者的免疫功能得到改善,使机体的免疫系统更加强大,从而提高了免疫球蛋白IgG、IgA、IgM的水平。任翃等[19]学者研究发现高通量血液透析能够有效改善尿毒症患者的免疫功能并降低血清炎性因子,一定程度上佐证了本研究结论。治疗前两组患者尿毒症毒素各指标水平差异均无统计学意义;治疗1个月后,两组患者β2-MG、PTH水平均显著降低,且观察组患者β2-MG、PTH水平显著低于对照组。治疗前,两组患者Ca2+、K+、P水平差异均无统计学意义;治疗后,两组患者Ca2+水平均显著升高,K+、P水平均显著降低,而两组间比较差异均无统计学意义。提示两种治疗方式均能够清除小分子尿毒素如Ca2+、K+、P,而高通量血液透析能显著清除中等大分子如β2-MG、PTH。可能是因为高通量血液透析采用的生物膜具有较好的渗透性,能够将中等大分子通过,具有弥补普通血液透析的优势。尿毒症患者由于肾功能损伤,毒性代谢物以及多余的水分在体内蓄积,容易诱发肺间质水肿,肺气道通气异常,血液透析能够促进体内毒性代谢物的排出,纠正水、电解质以及酸碱平衡,改善肺功能,减轻肺水肿。本研究治疗1个月后两组患者肺功能均得到改善,且观察组明显优于对照组,提示高通量血液透析能够明显改善尿毒症患者的肺功能。可能是因为高通量血液透析及时将废弃毒素以及多余的水排出,减轻患者肺部负担,降低肺损伤,增加肺总量。娄占本等[20]研究人员通过对90例肾衰竭性尿毒症患者进行研究,发现高通量血液透析治疗慢性肾衰竭尿毒症能清除机体尿毒素、提高机体免疫力并改善肺功能,与本文的结果相互佐证。治疗过程中,观察组不良反应率7.41 %,治疗有效率92.59 %;对照组不良反应率24.07 %,治疗有效率75.93 %,观察组的治疗效果明显优于对照组,且具有相对显著的安全性。提示高通量血液透析安全性更好。Jiang X[21]通过将高通量血液透析与常规血液透析效果比较研究发现高通量血液透析治疗尿毒症患者疗效显著,并提高患者的舒适度,与本研究结果具有一定程度的相似。
综上所述,高通量血液透析治疗慢性肾衰竭尿毒症能够有效提高患者的免疫功能,清除尿毒症毒素,改善肺功能,提高PGI2水平,降低MCP-1水平,治疗效果安全有效,值得临床进一步推广。但本研究涉及样本量较少且样本来源具有一定的区域性特征,因此可能会对研究结果产生一定的影响,后续研究应当扩大样本量进行深入研究。
