肠内营养安全护理方案对危重症患者营养状况及喂养不耐受的影响
2022-12-14王胜莉徐淑娟汪爱菊叶晓英
王胜莉 徐淑娟 汪爱菊 叶晓英
危重症患者由于创伤或器官功能衰竭会导致机体处于高分解、高应激反应及负氮平衡状态,严重影响患者营养状况[1]。为了保证危重症患者营养状况,须对患者行早期肠内营养支持,只有保障危重症患者获得充分的营养,才能够促进机体组织修复,改善患者预后[2]。但研究表明[3],危重症患者肠内营养喂养的不耐受率为30.5%~70.0%,患者多发生呕吐、腹胀、腹泻等症状,甚至会引起吸入性肺炎,严重影响患者预后。因此,针对危重症患者如何提高其喂养耐受性成为了临床中高度关注的问题[4]。有研究认为[5],针对危重症患者不应该实施统一的喂养模式,而是要根据患者的实际情况制定个性化安全喂养方案才能够改善喂养结局。2016年美国胃肠病学院发布的《成人住院患者营养治疗指南》指出[6],临床中有必要实施以护理为主导的肠内营养安全护理方案,以提高肠内营养喂养的耐受性,改善患者营养状况。本研究为了能更好地提高危重症患者营养状况及喂养耐受性,对危重症患者行肠内营养安全护理方案,效果理想,现报道如下。
1 对象和方法
1.1 研究对象
选取2021年1—12月医院收治的危重症患者85例为研究对象。纳入条件:经相关检查后收入ICU;ICU停留时间≥72 h;患者对研究内容知情,愿意积极配合。排除条件:进入ICU前合并营养不良状况;合并消耗性疾病如恶性肿瘤、糖尿病或甲状腺功能亢进;合并代谢性或严重消化道疾病;合并精神类或意识障碍疾病。按照组间基线资料可比的原则分为观察组43例及对照组42例。观察组:男23例,女20例;年龄22~75岁,平均48.63±3.26岁;疾病类型:脑卒中12例,重度颅脑损伤14例,脑血管疾病10例,慢性阻塞性肺病5例,其余2例。对照组:男22例,女20例;年龄22~74岁,平均48.37±3.30岁;疾病类型:脑卒中11例,重度颅脑损伤15例,脑血管疾病8例,慢性阻塞性肺病6例,其余2例。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 肠内营养护理方法
1.2.1 对照组 行常规肠内营养护理。鼻肠营养管滴注等渗盐水、肠内营养泵输注肠内营养液,将床头抬高30°~45°,刚开始给药应慢速,若患者无不适则适当增加滴注速度。每4~6 h采用30 ml温开水行脉冲式冲管1次,若出现输注不畅通,可使用含胰酶的碳酸氢钠液反复冲洗导管。观察患者症状,对于有恶心或呕吐症状的患者,需要遵医嘱为患者使用胃动力缓泻剂等药物。在患者接受肠内营养支持期间,需要让患者保持温水漱口的习惯,叮嘱患者遵医嘱用药,每次使用口服药物时,需要先研磨药物并使用温水将药物融化,抽取上层清液并通过鼻肠营养管单独灌注。高浓度电解质抽取后需直接经鼻肠营养管灌注,抽取30 ml温水将导管冲洗干净。
1.2.2 观察组 对患者开展肠内营养安全护理方案,具体内容如下。
(1)制定肠内营养护理方案:由干预小组(包括ICU护士长1名,ICU主管护师2名,责任护士3名组成)从数据库中查阅相关文献资料,并结合自身工作经验,根据导致患者喂养不耐受的具体影响因素及患者临床症状和表现,制定护理干预方案,并对初步方案进行临床验证和修订,并确定肠内营养护理管理措施。
(2)实施干预措施:①需要对护士进行肠内营养护理流程培训,使其能够严格按照流程图为患者实施护理干预。②在秋冬季节,需要使用营养管路恒温器,避免液体温度低导致肠道痉挛和腹泻的情况。③口服药物不能和营养液掺在一起,必须单独研磨并使用温水融化,没有药渣之后单独关注。高浓度电解质鼻饲前需要稀释至少1倍以上,用以预防肠道黏膜刺激,之后使用30 ml温水冲洗导管。④根据患者个体情况制定活动计划,在患者活动时,需要使用移动输液架为患者妥善固定管道,保证患者每天早、中、晚各活动1次,时间控制在30min左右。⑤做好口腔护理,除了要温水漱口外,还需要使用西吡氯胺或复方氯己定等溶液,用以预防口腔黏膜损伤和吸入性肺炎。⑥若导管被营养液沉淀物堵管,可采取与对照组相同的通管方式。若管道异位或折叠,则需要线下调整导管的位置,对于肠内营养不耐受的患者,需要依据患者临床症状判断患者的病情并实施针对性措施。
1.3 观察指标
(1)营养状况:采用全自动生化分析仪测定两组干预前及干预7 d时血红蛋白(Hb)、白蛋白(ALB)、转铁蛋白(TF)水平。
(2)营养风险筛查(NRS2002)评分[7]:NRS2002量表总评分0~7分,>3分提示有营养不良风险。
(3)APACHEⅡ评分[8]:APACHEⅡ量表包括急性生理评分、年龄评分及慢性健康评分,总评分0~71分,分值越高说明患者病情越严重。
(4)肠内喂养不耐受:是指患者肠内营养喂养过程中出现腹泻、腹痛、腹胀等症状。
(5)预后情况:包括机械通气时间、入住ICU时间及住院总时长。
(6)满意率:采用自拟的:“肠内营养支持满意度调查问卷”进行评价,问卷从肠内营养支持宣教、肠内营养支持方案制定、肠内营养支持效果等3方面进行评价,共10个条目,每天条目赋值1~4分,将所有条目相加获得总评分,总评分10~40分,分值越高说明患者对肠内营养支持满意度越高。满意率=满意例数/总例数×100%。
1.4 统计学分析
采用SPSS 17.0统计学软件进行数据分析,计量资料以“均数±标准差”表示,组间均数比较采用t检验;计数资料计算百分率,组间率的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组干预前后营养指标比较
两组患者干预前Hb、ALB、TF营养指标比较,差异无统计学意义(P>0.05)。干预后,两组Hb、ALB、TF水平均升高,营养状况有所改善,观察组三项指标均高于对照组,差异有统计学意义(P<0.05),见表1。
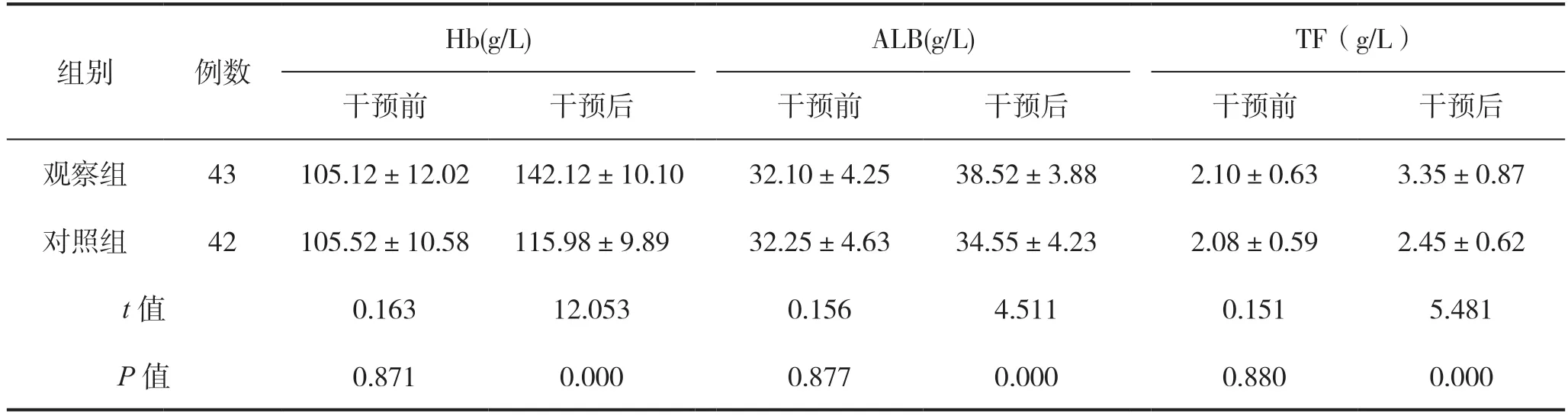
表1 两组干预前后营养指标比较
2.2 两组干预前后NRS2002评分、APACHEⅡ评分比较
两组患者干预前NRS2002评分、APACHEⅡ评分比较,差异无统计学意义(P>0.05)。干预7 d后,两组NRS2002评分均有所上升,观察组低于对照组,差异有统计学意义(P<0.05);而APACHEⅡ评分两组均降低,观察组低于对照组,差异有统计学意义(P<0.05),见表2。
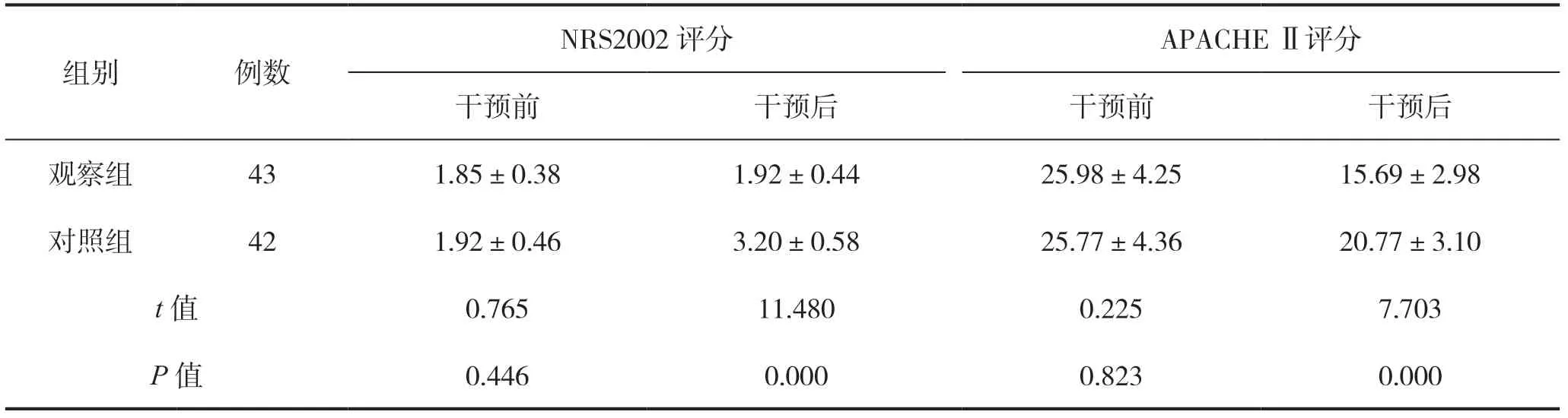
表2 两组干预前后NRS2002评分、APACHEⅡ评分比较
2.3 两组患者预后情况比较
观察组机械通气时间及入住ICU时间短于对照组,差异有统计学意义(P<0.05);两组总住院时间差异无统计学意义(P>0.05),见表3。
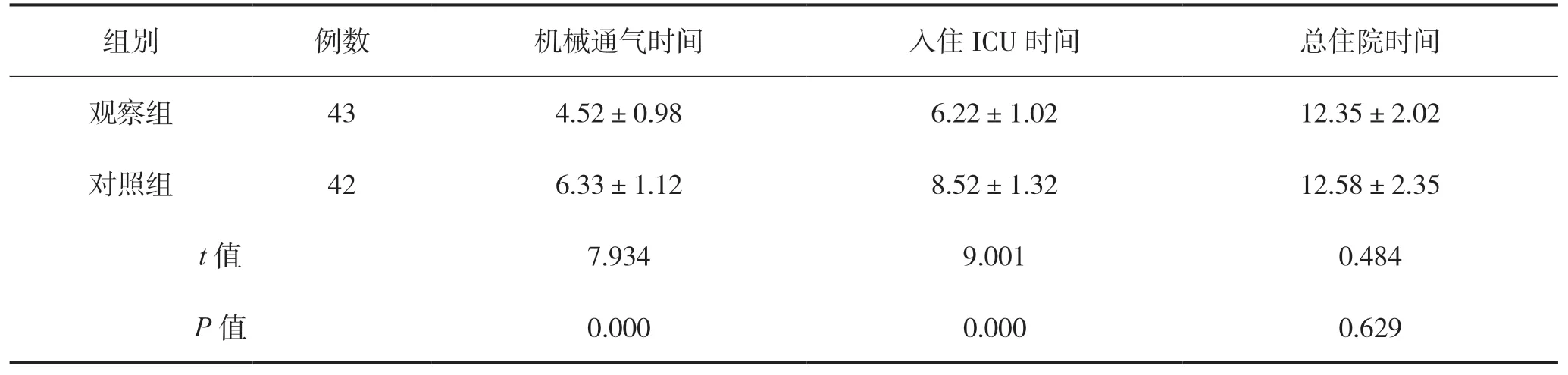
表3 两组患者预后情况比较(d)
2.4 两组喂养不耐受发生率及患者满意率比较
观察组喂养不耐受发生率低于对照组,而观察组喂养满意率高于对照组,组间比较差异均有统计学意义(P<0.05),见表4。
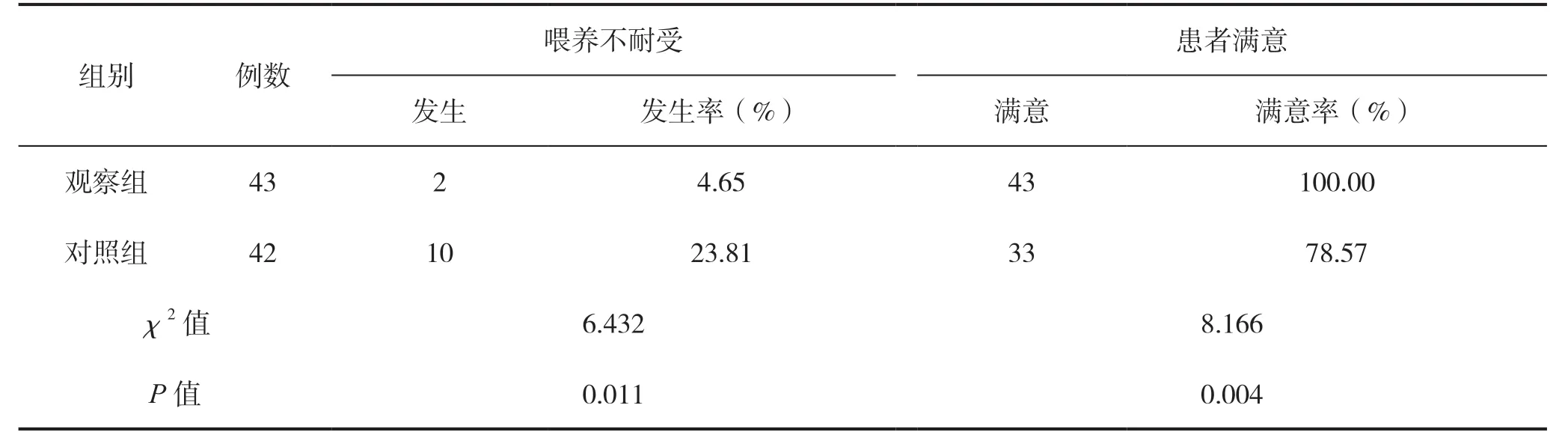
表4 两组喂养不耐受发生率及患者满意率比较
3 讨论
3.1 肠内营养安全护理方案可改善危重症患者营养状况
危重症患者由于各种插管导致其进食困难及病情复杂,容易引起患者负氮平衡,加之药物会引起患者胃肠功能紊乱,极易发生营养不良[9]。研究指出[10],尽早对危重症患者行肠内营养支持能有效修复患者胃肠黏膜,改善胃肠功能,纠正负氮平衡,改善营养状况。然而肠内营养支持会导致患者喂养不耐受,影响其营养状况[11]。本研究为了改善危重症患者营养状况,预防危重症患者喂养期间不耐受,由肠内营养干预小组设计并优化了肠内营养护理安全管理方案,确保肠内营养支持流程规范化、标准化,能够对各项护理行为形成有效的约束,有效预防肠内营养喂养不耐受的发生,从而有效改善患者营养状况。本研究结果显示,观察组干预后Hb、ALB、TF水平较对照组提升,且观察组NRS2002评分低于对照组,说明肠内营养安全护理方案可改善危重症患者营养状况。这是因为肠内营养安全护理是基于循证医学基础上由肠内营养干预小组结合危重症患者实际情况而制定的具有针对性的干预措施,通过对危重症肠内营养患者行针对性护理干预,能有效预防患者喂养不耐受的发生,从而提高患者肠内营养喂养效果,有效改善了患者营养状况[12]。
3.2 肠内营养安全护理方案能有效降低危重症患者喂养不耐受
本次研究结果中,对危重症肠内营养支持患者行肠内营养安全护理方案后,观察组患者喂养不耐受发生率低于对照组,这说明肠内营养安全护理方案能够提高患者喂养耐受性。在肠内营养安全护理管理中,对患者的肠内营养耐受性进行评估是护理工作的重点[13]。研究指出[14],对于肠内营养喂养不耐受患者,有必要要实施个性化、标准化的喂养方案,并应用格式化查检记录表记录干预措施的落实和反馈情况,保证各项措施的规范性。阮柳红等[15]应用肠内营养不耐受分级和管理规范评价患者的不耐受症状,实现了客观、量化、标准的划分,提高了各项护理措施的可操作性。在本次干预中,护士每6 h评估患者症状1次,根据量化标准将不耐受症状划分成不同等级,并实施针对性的干预措施,如使用不同的胃肠动力药物、调整运动锻炼方案等,在患者出现更加严重的症状之前就实施预防性对策,实现了主动干预[16]。针对肠内营养喂养困难的情况,医护之间密切沟通,强化合作,结合患者情况制定个性化多模式喂养方案,从而保证了肠内营养支持的效果,有效预防了喂养不耐受的发生[17]。
3.3 肠内营养安全护理方案可有效改善危重症患者预后,提高患者满意度
本研究结果显示,观察组干预7 d后观APACHEⅡ评分低于对照组,且观察组机械通气时间及入住ICU时间短于对照组,说明肠内营养安全护理方案可有效改善危重症患者预后,提高患者满意度。分析可能由于肠内营养安全护理方案的实施能有效预防危重症肠内营养支持患者肠内喂养不耐受发生率,从而改善患者胃肠功能,有利于患者肠内营养吸收,有效改善患者营养状况,避免负氮平衡,因此可促进患者病情转归及预后,从而提高患者对营养支持的满意度[18]。
综上所述,肠内营养安全护理方案能有效预防危重症患者胃肠喂养不耐受,改善患者营养状况,有利于重症患者预后及病情转归,提高患者肠内营养支持满意度。但本研究纳入病例数较少,缺乏大样本随机抽样,在日后研究中需要扩大取样范围,进一步探讨。
