胫骨横向骨搬移微创技术联合抗生素骨水泥治疗糖尿病足∗1
2022-12-08闫文荷林世磅通讯作者
梁 力 闫文荷 林世磅(通讯作者)
(茂名市人民医院,广东 茂名 525000)
糖尿病足是糖尿病患者产生的严重并发症,其治疗复杂、治疗效果不理想,发病率为10%-25%,是导致糖尿病患者截肢、甚至死亡的主要原因[1]。糖尿病患者往往多个器官系统出现疾病,涉及多个学科的综合治疗,而糖尿病足的保肢治疗非常棘手,传统的治疗方法包括多次清创换药、负压封闭引流(VSD)技术、高压氧治疗,微氧治疗等,有一定的治疗效果,但未能从根本上解决足部微循环的关键问题,糖尿病足慢性缺氧导致的血管神经营养性病变仍存在,病情逐渐进展,最终只能遗憾的选择截肢治疗来挽救生命。近年来,胫骨横向骨搬移技术逐渐应用于糖尿病足,能有效改善下肢微循环,取得一定的治疗效果,但手术普遍采用大切口、胫骨骨块大开窗,导致术后皮肤坏死、胫骨骨折等风险,而糖尿病足部溃疡创面仍需多次清创手术治疗,尚未应用更加有效的方法,不但增加患者经济负担,而且增加患者痛苦。国内部分学者采用抗生素骨水泥覆盖感染创面,取得良好效果,其原理是基于局部缓慢释放高浓度抗生素及可形成诱导膜抗感染的优势,在预防及治疗创面感染的应用越来越广泛,取得良好临床效果。本课题设计胫骨皮肤微创小切口,探索胫骨横向骨搬移微创技术联合抗生素骨水泥治疗糖尿病足,本院创伤骨科2018年1月-2021年1月收治糖尿病足患者30例,临床疗效满意,现报告如下。
临床资料
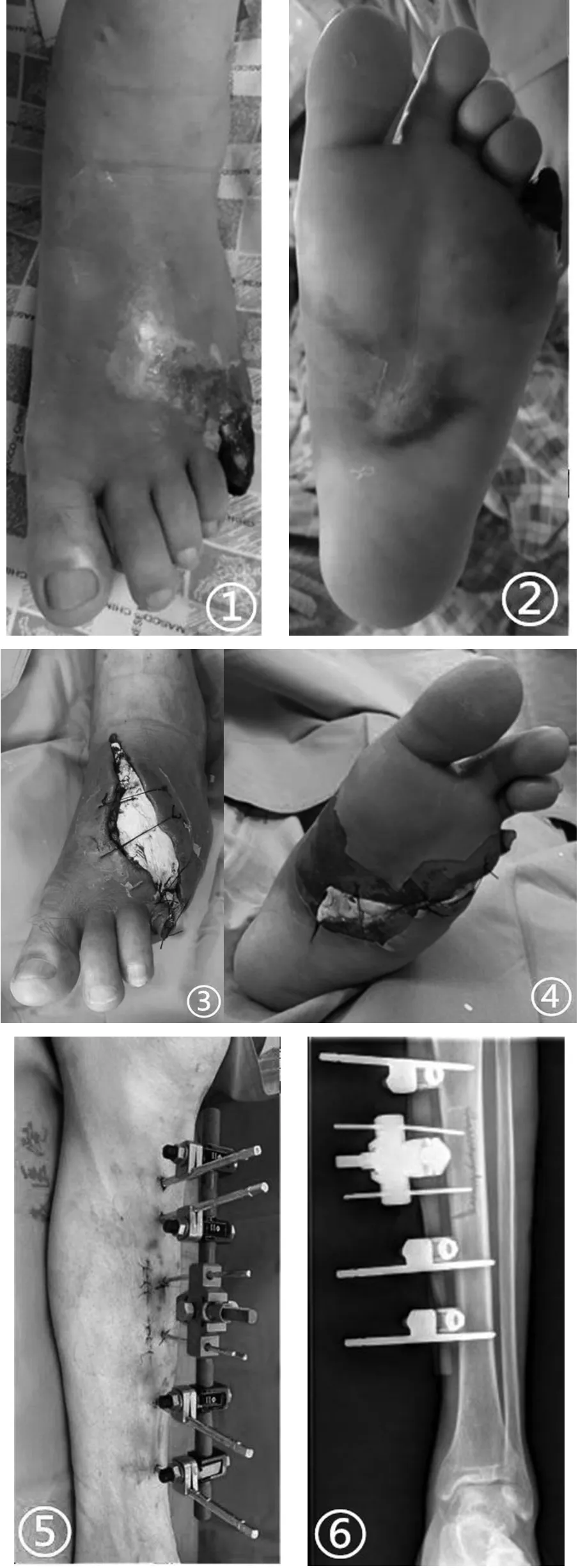
3 一般资料:本院创伤骨科2018年1月-2021年1月收治糖尿病足患者按Wagner诊断标准确诊为患有Ⅲ-Ⅳ期(足部部分感染、坏疽形成)病例30例患者。(1)纳入标准:①经内分泌科医师会诊诊断为2型糖尿病;②下肢动静脉彩超提示:存在血管病变,不同程度的血管狭窄,腘动脉无栓塞,胫后动脉、胫前动脉、腓动脉至少1条通畅;③足部X线片符合糖尿病足;④患者主诉下肢麻木、静息痛;⑤查体:足部溃疡或感染、皮温低;⑥保守治疗3个月以上无效。(2)排除标准:①无法配合或依从性差的患者;②合并严重并发症无法耐受手术者;③腘动脉闭塞者;④年龄>70岁患者;⑤6个月内患有心脑血管意外患者。患者溃疡发生部位:足跟区、足背区、足背区合并足底区分别为5例、15例、10例(如图①②);溃疡程度:干性坏疽、湿性坏疽、混合性坏疽分别为12例、8例、20例。
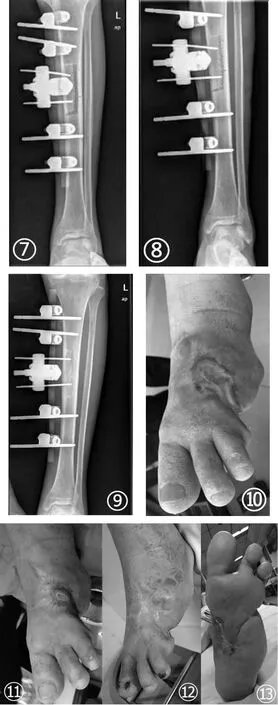
图①② 术前糖尿病足创面;③④:糖尿病足万古霉素骨水泥覆盖;⑤:胫骨横向骨搬移微创切口;⑥⑦⑧⑨:胫骨横向骨牵移X线片;⑩○1○12○13:糖尿病足创面逐渐愈合。
2 术前处理:所有患者入院后摄患肢胫腓骨、足部X线片、下肢动静脉彩超,明确胫骨无骨折,符合糖尿病足,下肢动脉无闭塞,请内分泌科会诊,协助诊断及调节血糖,予胰岛素控制空腹血糖于8mmol/L以下及餐后2小时血糖于10mmol/L以下,严格控制高血压患者血压140/90mmHg以下,监测肝肾功能,纠正低蛋白血症,早期予经验使用抗生素,后期根据分泌物培养及药敏结果采用敏感抗生素2-3周,予抗感染、预防静脉血栓形成、营养神经、改善循环、加强营养等对症治疗。
3 手术方式:术前根据糖尿病足部创面感染程度,若无明显禁忌证,可急诊行手术治疗,尽快减轻患肢足部感染病灶,减轻炎症反应,手术治疗分2期进行。1期:行足部创面扩创+万古霉素骨水泥应用术(如图③④)。术中清除足部感染坏死组织,彻底清创后,将万古霉素粉剂每100万U(或1g)配26g骨水泥的比例混合均匀后,调成糊状覆盖塑形,待抗生素骨水泥发热后,浇灌冷水散热及戳洞作引流,敷料包扎创面。根据药敏使用抗生素1-3周控制感染。感染创面基本控制后行2期手术治疗,术后根据足部创面情况可重复行足部创面扩创+万古霉素骨水泥应用术,予抗生素骨水泥覆盖创面,避免骨质、肌腱外露造成坏死。2期:行胫骨横向骨搬移+创面扩创+万古霉素骨水泥应用术,分2步进行。第1步:术中取胫骨内前方中上段为骨搬移区,设计截骨块大小约7cm×1.5cm,2条长仅3cm纵行皮肤小切口,较少手术损伤(如图⑤),避免了大切口造成小腿皮肤坏死及感染。第2步:患足行创面清创+万古霉素骨水泥应用术,同1期(如图③④)。
4 术后处理:抬高患肢利于患肢回流消肿,外固定支架钉道予酒精消毒/天,术后严格控制血糖、戒烟,予抗感染、改善循环、换药等对症治疗,若创面引流充分,患者无畏寒发热、感染指标不高,可术后应用抗生素1-3天后停用。万古霉素骨水泥覆盖至创面愈合(4-12周)后拆除。术后复查X线片(如图⑥)。术后5天后开始搬移,每天以1mm搬移骨块。牵拉1周后复查X线片(如图⑦),胫骨块已被横向牵拉。停留3天后再往回搬移1周(俗称“手风琴”技术,如图⑧),复查X线片示:胫骨块已复位。2个循环后停止搬运,若足部创面愈合较为缓慢,可再进行多个骨搬移循环。外固定支架固定胫骨块8周,复查X线片,骨窗愈合后(如图⑨),拆除外固定架,总疗程约12周。
5 结果
5.1 围术期情况:术后无感染、无骨折等并发症。30例均获得愈合,全部保肢成功,创面出现新鲜的肉芽组织,创面明显缩小至愈合,愈合时间4-12周。
5.2 随访情况:30例患者全部获得随访,随访时间12-18个月,无溃疡复发,无截肢,患足皮温明显升高,疼痛减轻,生活质量改善。
5.3 足部皮温、VAS评分、Barthel指数评分结果:30例糖尿病足足部皮温(测量患足背中点皮温)、VAS疼痛评分、Barthel指数评分结果见1。足部皮温、日常生活能力Barthel指数升高;VAS评分术后逐渐降低,差异均有统计学意义(P<0.05)。
表1 术前、术后足部皮温、VAS评分、Barthel指数结果与比较
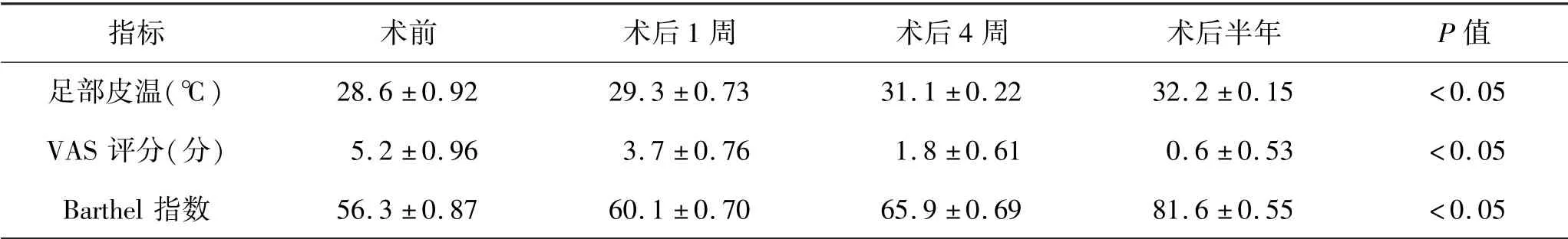
表1 术前、术后足部皮温、VAS评分、Barthel指数结果与比较
指标 术前 术后1周 术后4周 术后半年 P值足部皮温(℃) 28.6±0.92 29.3±0.73 31.1±0.22 32.2±0.15 <0.05 VAS评分(分) 5.2±0.96 3.7±0.76 1.8±0.61 0.6±0.53 <0.05 Barthel指数 56.3±0.87 60.1±0.70 65.9±0.69 81.6±0.55 <0.05
讨 论
糖尿病足的保肢治疗是外科医师的难题,传统的清创换药、VSD技术、血管介入、游离皮瓣等治疗效果不明显,最终患者避免不了截肢的结局。根本原因在于未充分解决足部微循环的根本问题。糖尿病患者出现糖尿病足的并发症是因为外周血管病变,下肢动脉中膜钙化、狭窄、闭塞,从而引起足部微循环障碍、神经损害、组织缺血坏死导致足部感染甚至坏疽的严重后果[2],因此,改善微循环、促进组织再生是治愈糖尿病足的根本问题[3]。前苏联医学专家Ilizarov发现的张力-应力法则:通过给骨骼牵拉应力,使骨骼、血管、神经等组织生长[4]。实验研究证实:组织受张力的影响,形成较多新生毛细血管[5]。胫骨横向骨搬移技术是2011年以来中国骨科医师在世界上首先提出治疗Wagner 3级及以上糖尿病足的治疗方法,并广泛用于治疗下肢缺血性疾病,可诱导下肢微血管网的生成,促进溃疡创面愈合,避免截肢,取得良好的临床治疗效果[6-10]。陈炎[10]等通过136例严重顽固性糖尿病足溃疡患者行胫骨横向骨搬移,对比137例传统VSD、皮瓣等治疗方法,通过2年的随访,胫骨横向骨搬移技术治愈率高(96%VS68%),截肢率低(2.9%VS23%),复发率低(2.9%VS17%),通过术前术后下肢动脉造影,足部毛细血管及血流量明显增加,胫骨横向骨搬移可显著促进糖尿病足创面愈合和保肢,减少糖尿病足溃疡的复发。研究表明,胫骨横向骨搬移是治疗糖尿病足溃疡的有效方法,手术技术相对简单、微创,手术并发症少。
糖尿病是慢性内科疾病的主要病因,影响全球4.25亿人,而且每年逐渐增加。糖尿病的主要并发症之一是糖尿病足溃疡,全球年发病率为6.3%[10]。糖尿病足溃疡发生后,治疗不当会逐渐出现坏疽和感染等并发症,甚至会导致截肢。即使溃疡愈合,复发的风险仍然很高。这些足部溃疡有多种原因,已知的危险因素包括周围神经病变和血管疾病。慢性神经病会导致足部麻木和变形,导致足部某些部位高压,最终导致溃疡。外周动脉疾病导致肢体缺血并导致缺血性溃疡。糖尿病足溃疡的非手术治疗(如鞋类和伤口护理)通常无效,一些患者难以坚持,外科治疗对治疗局限性溃疡更有效。然而,这些治疗方法对弥漫性溃疡和严重溃疡的疗效较差,并且往往伴随着高并发症发生率,包括侵犯跖趾关节。血运重建增加远端灌注,为溃疡愈合创造有利条件。然而,由于小动脉阻塞和足部灌注受损,一些溃疡无法愈合,使用显微外科皮瓣重建糖尿病足溃疡的软组织缺损往往不成功。因此,糖尿病足溃疡,特别是严重和顽固性溃疡的治疗仍然具有挑战性。由于糖尿病足溃疡涉及骨、神经、血管组织、肌肉和皮肤,治疗的目的是促进细胞组织再生。牵张成骨可诱导大量新骨,同时伴有新生血管,并增加对骨和周围软组织的灌注。采用胫骨皮质横向骨搬移技术不但能治疗糖尿病足,而且可以应用于下肢缺血性疾病如血栓闭塞性脉管炎,能刺激新生血管,改善足部灌注,促进糖尿病足溃疡的愈合。研究表明,发现糖尿病足在术后3个月内显示出与术前相比增加的新生血管和灌注,这与溃疡愈合期间的肉芽组织生长相一致。小动脉闭塞和足部灌注受损(微灌注)在糖尿病足溃疡的发病机制中起着重要作用。胫骨皮质横向骨搬移能让足部新生血管和灌注的增加,能取得更好的临床效果。胫骨近端横向骨搬移维持了4周,研究结果表明,胫骨皮质横向骨搬移对糖尿病足部溃疡具有远距离和长期的疗效。然而,由于本研究没有进行术前术后CTA检查,因此缺乏新生血管和灌注数据比较,足部血运影响的潜在机制需要进一步研究。胫骨皮质横向骨搬移术后并发症少,本研究采用2条长仅3cm小腿前方纵行皮肤小切口,较少手术损伤(如图⑤),避免了大切口造成小腿皮肤坏死及感染。胫骨皮质横向骨搬移术早期的研究曾应用治疗血栓闭塞性脉管炎,然而截骨节段在牵张后无法恢复到原来的位置,这使得胫骨变形增粗,长期摩擦容易造成皮肤溃疡、骨髓炎。在目前的研究中,在横向向外侧牵张后,我们进行横向向内侧牵张以使胫骨皮质恢复到其原始位置,从而避免了这些问题。早期研究中的胫骨皮质段纵向长度为12 cm,比本研究中的(7cm)长得多。这容易导致胫骨干骨折,而在我们的研究中没有出现。岑忠喜[11]等截取胫骨上段大小约5cm×1.5cm的骨块,有相同治疗效果,通过130例对比治疗前后CT血管造影结果显示:侧支循环、新生血管网明显增多,血流和循环明显改善。血流改善可能是因为胫骨髓内压力降低,机械刺激毛细血管再生,降低局部的炎症反应[12]。本研究基于此原理,治疗WagnerⅢ-Ⅳ期糖尿病足患者30例,创面均愈合,皮温升高,获得良好的治疗效果。30例患者全部获得随访,随访时间12-18个月,足部皮温、日常生活能力Barthel指数升高,VAS评分术后逐渐降低,无溃疡复发,无截肢,患足皮温明显升高,疼痛减轻,生活质量改善。以往暴露胫骨需较大皮肤切口,易于手术截骨及显露视野,但是手术创伤大,易造成皮肤坏死甚至胫骨骨折等风险。本研究采取仅3cm皮肤切口,既能有效减少手术创伤,又能很好显露手术视野。以往术后胫骨横向骨搬移截骨块采用往外搬移2周,再往回搬移2周,共1个循环。本研究发现搬移1周后,患者小腿疼痛剧烈,手术截骨块位置皮瓣张力大,故采用截骨块往外搬移1周,再往回搬移1周,共2个循环,治疗效果良好。行胫骨骨搬运手术需要注意几点:术前注意进行下肢血管超声或CTA检查,排除闭塞,如果大、中动脉严重闭塞,达不到良好的治疗效果。要控制患者血糖水平,避免吸烟,保证毛细血管重新生成及能够起到良好的功能。进行截取胫骨骨块手术过程中,注意动作轻柔,避免胫骨骨折。患者在椎管内麻醉下进行胫骨皮质横向牵张,或在无止血带的仰卧位进行股神经阻滞。皮质切开窗是一个垂直矩形(高7cm,宽1.5cm),位于胫骨结节下方。选择这个部位是因为它靠近神经血管束和高灌注。一般来说,胫骨远端1/3处的灌注很差,该区域的骨折常常导致骨不连。此外,胫骨近端的骨干周长大于中间和远端的1/3,减少了手术部位骨折的风险。选择在胫骨前内侧而非外侧表面行皮质切开术的原因是,胫骨外侧入路可能会导致腓总神经损伤,并且胫骨前内侧表面几乎平坦,使得皮质切开术更容易进行。在胫骨皮质横向骨搬移过程中,每天更换敷料,同时进行针道护理。术后拍X线片,以确认皮质切开部位的位置和外固定器的钉的位置。经过4天的潜伏期后,以每6小时0.25 mm的速度开始胫骨皮质横向牵张。在骨搬移牵张术后1周和2周进行拍X线片,以确认胫骨皮质的位置。由于外固定器提供了极好的稳定性,因此可以使用拐杖进行早期部分负重。术后第5天开始骨搬移,主要是考虑以下几点原因:(1)胫骨开窗手术创伤大,出血较多,若早期开始搬移,出血较多,容易导致伤口感染;(2)有利于骨膜愈合,从而促进微循环的建立;(3)减轻患者的术后疼痛,有利于血管的松弛,避免痉挛影响足部血运;(4)局部软组织损伤大,术后5天后开始搬移,有利于皮肤软组织的愈合。胫骨横向骨搬移的缺点在于:胫骨外固定支架需佩戴大约3个月时间,造成患者生活的不便,需定期门诊复查调整,需患者及家属配合,搬移的方向需正确,否则达不到最佳效果,需患者依从性较高。糖尿病足的治疗需多学科参与,尤其内分泌科医师的长期跟踪,及时调整控制血糖。以往糖尿病足创面予清创换药或负压封闭引流(VSD)处理,创面渗出较多,感染较难控制,需多次清创手术治疗,创面愈合时间长。骨水泥是一种特殊的骨修复生物材料,具有自凝特性,可根据不规则创面需求塑形,可填充于皮肤缺损创面,机械强度高。混有敏感抗生素的骨水泥,可缓慢释放高浓度的敏感抗生素,杀菌能力强,抗感染能力持久[13],另外在骨水泥与创面之间可同时诱导生物膜形成,抗生素骨水泥临时覆盖封闭创面,可保护骨软组织,有利于创面的修复。近年来,逐渐应用治疗糖尿病足[14-17],获得良好的临床疗效。黄红军[14]等通过18例应用抗生素骨水泥组在糖尿病足溃疡创面应用对比传统常规清创+负压封闭引流组,抗生素骨水泥组可明显减少后创面分泌物细菌培养阳性率和减少手术次数,缩短患者住院时间。抗生素骨水泥应用于糖尿病足溃疡创面达到良好临床疗效的原理可能与以下几点有关:(1)抗生素骨水泥覆盖创面后能产生多种创面愈合所需的生长因子,从而形式生物诱导膜促进创面愈合;(2)诱导膜形成丰富毛细血管网,改善血运循环,从而起到抗感染作用;(3)局部持续释放的高浓度抗生素,起到持续杀灭细菌的作用,副作用小,避免耐药;(4)抗生素骨水泥可根据创面不规则形状及深浅不一的死腔充分填充塑形,紧密贴合,达到良好的抗感染效果;(5)抗生素骨水泥应用操作简单,手术时间及住院时间短,明显优于传统需反复多次手术的负压封闭引流(VSD)技术;(6)术后创面换药方便,伤口渗出较少,可自行换药或社区、诊所换药即可,大大减少住院费用。但术中应用抗生素骨水泥应注意生理盐水持续冲洗降温,骨水泥塑形时产生高温可灼伤细胞组织,注意牢固固定抗生素骨水泥,避免术后换药时脱落。糖尿病足的治疗能取得好的临床效果,抗生素的选择尤其重要。万古霉素在临床上应用较多,抗菌谱广,敏感,对多数革兰阳性菌均有良好的抗菌作用,因此是抗生素骨水泥治疗糖尿病足的首选抗生素[15]。抗生素骨水泥的覆盖时间范围较广,可达10-80天,如创面渗出较多,软组织感染坏死,及时返院清创及更好抗生素骨水泥。本研究30例糖尿病足患者,术后足部皮温、日常生活能力Barthel指数升高,VAS评分术后逐渐降低,取得良好的临床疗效,Ilizarov胫骨横向骨搬移微创技术能有效改善糖尿病足下肢血运,抗生素骨水泥能有效控制糖尿病足感染,而联合治疗可相互促进糖尿病足创面愈合。本研究样本量偏少,需继续加大样本,以验证其机制及临床适应证。
综上所述,应用胫骨横向骨搬移经皮微创小切口及联合抗生素骨水泥治疗糖尿病足,手术简单、微创,并发症低,愈合率及保肢率高,为临床提供一个新的选择及治疗方法,值得临床推广。
