腰硬联合麻醉无痛分娩法提高经阴道分娩的作用及其对母婴结局的影响分析
2022-12-04胡小妹
胡小妹
【摘要】目的:探讨无痛分娩中应用腰硬联合麻醉对阴道分娩率、母婴结局的影响。方法:筛选80例无痛分娩产妇随机分两组,对照组(应用单纯硬膜外麻醉)和观察组(应用腰硬联合麻醉)各40例;比较两组麻醉效果、分娩方式、产程时间、母婴结局。结果:相较于对照组,观察组麻醉起效时间更短,麻醉5、10、30、60min的VAS评分均更低,同时观察组自然分娩率更高,且观察组产程时间更短(P<0.05);观察组产妇较对照组产后出血发生率更低,产后有效泌乳率更高,且产后初乳时间、住院时间均更短,观察组新生儿分娩1、5min的Apgar评分较对照组明显更高(P<0.05)。结论:在无痛分娩中应用腰硬联合麻醉,麻醉起效时间快,可缩短产程,降低产后出血风险,提高自然分娩率,同时改善新生儿Apgar,实现改善母婴结局的目的。
【关键词】腰硬联合麻醉;无痛分娩法;母婴结局
Analysis of the effect of painless delivery under combined spinal and epidural anesthesia on improving vaginal delivery and its effect on maternal and infant outcomes
HU Xiaomei
Ningnan County Peoples Hospital, Ningnan, Sichuan 615400, China
【Abstract】Objective:To investigate the effect of painless delivery under combined spinal and epidural anesthesia on vaginal delivery rate and maternal and infant outcomes.Methods: 80 cases of painless parturients were selected and randomly divided into two groups:control group(pure epidural anesthesia)and observation group (combined spinal and epidural anesthesia),with 40 cases in each group;The anesthetic effect,delivery mode,labor duration and maternal and infant outcomes were compared between the two groups.Results:Compared with the control group,the onset time of anesthesia in the observation group was shorter,and the VAS scores of anesthesia for 5,10,30 and 60 min were lower,at the same time, the natural delivery rate in the observation group was higher,and the labor duration in the observation group was shorter(P<0.05);Compared with the control group,the incidence of postpartum hemorrhage in the observation group was lower,the effective postpartum lactation rate was higher,and the duration of postpartum colostrum and hospital stay were shorter,the Apgar scores of newborns at 1 and 5 min after delivery in the observation group were significantly higher than those in the control group(P<0.05).Conclusion:The application of combined spinal and epidural anesthesia in painless delivery can shorten the labor course,reduce the risk of postpartum hemorrhage,improve the rate of natural delivery,and improve the Apgar of the newborn,so as to achieve the goal of improving maternal and infant outcomes.
【Key?Words】Combined spinal and epidural anesthesia;Painless delivery method;Maternal and infant outcome
不同分娩方式對产妇自身、新生儿健康均有一定的影响。阴道分娩产妇,在分娩中由于宫缩引起剧烈疼痛,加上产妇自身紧张、恐惧等不良心理应激刺激交感神经,从而抑制机体催乳素分泌,不利于早期母乳[1]。很多孕妇因害怕分娩疼痛而选择剖宫产,但剖宫产易发生产后大出血,同时产后恢复速度慢,且再次妊娠时易发生胎盘前置等情况,从而对产妇造成不良影响。无痛分娩是利用镇痛药物及相关技术以减轻产妇分娩疼痛,但不影响子宫收缩,可缩短产程,确保孕妇顺利分娩,降低不良妊娠结局的发生风险,对保障母婴安全具有积极的作用。腰硬联合麻醉、硬膜外麻醉是临床无痛分娩常用的麻醉方式,其中腰硬联合麻醉在肌肉松弛方面效果优于硬膜外麻醉。为进一步评估硬膜外麻醉的临床应用价值,现取80例无痛分娩产妇展开对比研究,总结如下。
1 对象与方法
1.1 研究对象
以2020年1月—2021年12月80例我院收治的无痛分娩产妇为研究对象,随机分为对照组和观察组,各40例。对照组,年龄22~39岁,平均年龄(28.35±3.48)岁,孕周39~41周,平均孕周(40.69±0.25)周,初产妇22例,经产妇18例,文化程度:初中及以下13例、高中10例、大专及以上17例。观察组,年龄21~38岁,平均年龄(28.48±3.58)岁,孕周38~41周,平均孕周(40.26±0.12)周,初产妇24例,经产妇16例,文化程度:初中及以下11例、高中10例、大专及以上19例。两组一般资料差异不大,P>0.05,具有可比性。
1.2 方法
为产妇建立静脉通道,给予经鼻导管氧气支持,予以心电监护,对脉搏、呼吸、心率、血压、血氧饱和度等给予密切监测。宫口开至3cm时取右侧卧体位。
对照组:予以硬膜外麻醉,指导产妇取右侧卧位,床头抬高,指导腰部适当蜷缩,呈屈曲状,L2-3间隙穿刺,选择16G号穿刺针刺入硬膜外腔,先试验注入2%利多卡因3mL,头侧硬膜外置管,确定无蛛网膜下腔阻滞及中毒,注入罗哌卡因(0.125%)、舒芬太尼(0.6ug/mL),镇痛泵设置参数:首次剂量6mL,持续剂量5~8mL/h,追加5mL,锁时50min,維持镇痛平面(T10以下)。
观察组:予以腰硬联合麻醉,术前准备与对照组一致,于腰椎L3-4节段椎管穿刺,见脑脊液流出,给予罗哌卡因2.5mg(0.125%)与舒芬太尼2.5ug混合液2mL,注入蛛网膜下腔,硬膜外置管,深度5~8cm,注入盐酸罗哌卡因(0.125%)、舒芬太尼(0.6ug/mL)混合液(80mL),镇痛泵设置参数:首次剂量0mL,持续剂量5~8mL/h,追加5mL,锁时50min,至产妇宫口全开后停药。
1.3 观察指标
①麻醉效果:观察两组麻醉起效时间,并评估疼痛评分(于麻醉5、10、30、60min,使用VAS视觉模拟评分法评定,以产妇自觉感受做出标准,总分0~10分,0分表示无痛,10分表示剧烈疼痛,评分越高表示疼痛越发严重)。②分娩方式:剖宫产、阴道分娩。③观察并记录产妇第一、第二、第三产程时间。④产妇情况:观察并统计产妇产后出血发生率、产后初乳时间、有效泌乳率(产妇24h母乳6次以上,其中1次乳量多记为足量;产妇24h母乳低于6次,新生儿喂食30mL配方奶后入睡记为适量;产妇24h母乳低于5次,新生儿喂食30mL以上配方奶后入睡记为缺乏。足量与适量均判定为有效泌乳)、住院时间[2]。⑤新生儿情况:于新生儿分娩后1、5min评定Apgar,总分10分,评分越高表示新生儿情况越好。
1.4 统计学方法

采用SPSS 24.0统计学软件进行数据分析。计数资料采用(%)表示,进行χ2检验,计量资料采用(χ±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
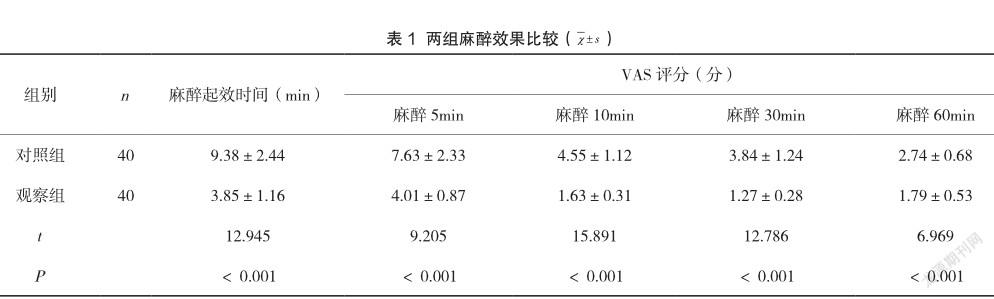
2.1 两组麻醉效果比较
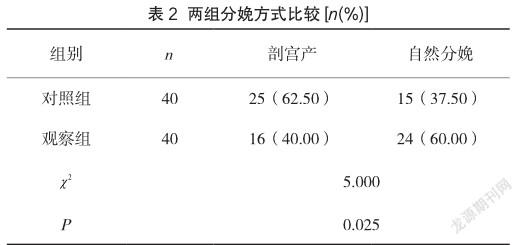
观察组较对照组麻醉起效时间更短,且观察组麻醉5、10、30、60min的VAS评分均更低(P<0.05),见表1。
2.2 两组分娩方式比较
观察组自然分娩率较对照组更高(P<0.05),见表2。

2.3 两组产程时间比较
观察组第一、第二、第三产程时间分别为(6.29±2.01)h、(1.04±0.23)h、(0.32±0.11)h;对照组第一、第二、第三产程时间分别为(7.25±2.15)h、(1.65±0.48)h、(0.39±0.14)h。统计学t值=2.062、7.248、2.486;观察组产程时间较对照组均更短(P<0.05)。
2.4 两组产妇情况比较
观察组产后出血发生率为5.00%(2/40)、有效泌乳率为90.00%(36/40)、产后初乳时间为(28.04±5.31)h、住院时间为(3.75±1.16)d;对照组产后出血发生率为20.00%(8/40)、有效泌乳率为70.00%(28/40)、产后初乳时间为(33.75±6.13)h、住院时间为(5.14±1.52)d。观察组较对照组产后出血发生率更低,产后有效泌乳率更高,且产后初乳时间、住院时间均更短(P<0.05)。
2.5两组新生儿Apgar评分比较 观察组新生儿分娩1、5min的Apgar评分为(8.43±1.25)分、(8.51±1.14)分;对照组新生儿分娩1、5min的Apgar评分为(7.69±1.63)分、(7.87±1.22)分。统计学值(t=2.274、2.424,P=0.025、0.017);观察组新生儿分娩1、5min的Apgar评分较对照组明显更高(P<0.05)。
3 讨论
无痛分娩(painless labor),即医学上所称的“分娩镇痛”,是指使用各种方法使分娩时的疼痛减轻甚至消失。无痛分娩可以让准妈妈们不再经历疼痛的折磨,减少分娩时的恐惧和产后的疲倦,让她们在时间最长的第一产程得到休息,积攒体力,当宫口开全时,就有足够力量完成分娩。
分娩疼痛容易引起产妇焦虑、恐惧等心理,导致疼痛感进一步加重,加剧生理变化,从而延长产程时间,大大增加胎儿宫内窘迫、新生儿窒息死亡等危险性[3]。同时疼痛作为一种应激源,还会诱发相应的应激反应,刺激儿茶酚胺、肾上腺皮质激素分泌量升高,加重产妇心脏负荷,引起血压异常上升,增强分娩的危险性能。既往研究发现,产妇在分娩过程中,第一产程的疼痛是由宫颈扩张、子宫收缩造成,主要为下腹部及腰部疼痛感,传入神经为脊神经T11-L1;而第二产程疼痛是因会阴、盆底膨胀牵拉、子宫大幅度收缩造成,传入神经为骶神经、阴部神经、脊神经等。无痛分娩是利用镇痛药物及技术减轻产妇疼痛的一种分娩方式,使产妇在无痛、舒适状态下完成分娩,有水中分娩、分娩镇痛系统、硬膜外麻醉等。在社会经济水平发展的推动下,人们生活水平及医疗水平大幅度升高,无痛分娩在临床的需求量增大。
本次研究分别应用硬膜外麻醉和腰硬联合麻醉法,其中硬膜外麻醉,可降低产妇应激反应,稳定心率及血压,降低产妇心脏负荷,有效控制其交感神经-肾上腺髓质轴反应,稳定血流动力学,提高手术安全性。但此麻醉方式麻醉起效时间长,易出现骶神经阻滞不完善的情况,导致产妇肌肉紧张,从而影响手术顺利进展。而应用腰硬联合麻醉是腰麻和硬膜外麻醉的结合,具有两种麻醉的双重优势,将局麻药物利用细腰穿刺针注入产妇蛛网膜下腔,药物可直接作用于脊神经,缩短麻醉诱导时间,药物快速起效,发挥完善的镇痛肌松的作用,提高麻醉效果,减少麻醉药物的用量,以免发生麻醉中毒现象。同时对产妇血压、心率等影响更小,避免血压急剧变化,以保证手术顺利实施,麻醉可控性及安全性较高,可防止麻醉药物对胎儿造成的不良影响。
本次研究结果进一步证实,腰硬联合麻醉可改善无痛分娩母婴结局,降低产后出血风险,促进早期泌乳,保障新生儿健康。综上,无痛分娩中应用腰硬联合麻醉,麻醉见效速度快,可缩短产程,提高自然分娩率,同时保障产妇及新生儿健康,改善妊娠结局。
参考文献
[1] 胡启发.腰硬联合麻醉应用于无痛分娩的疗效及安全性研究[J].中国社区医师,2018,34(10):47-48.
[2] 陈秀兰,梁亚贵,翁迪贵.腰硬联合麻醉及连续硬膜外麻醉在顺产经产妇无痛分娩的应用[J].福建医科大学学报,2021,55(4):343-345.
[3] 张弓,甄鑫,李艳芳.腰硬联合麻醉与硬膜外麻醉用于无痛分娩的效果比较[J].中国实用医刊,2021,48(12):35-37.
