3D-ASL联合弥散加权成像、血管成像可准确评估急性缺血性脑梗死患者的缺血半暗带区域
2022-11-29刘海静尹继磊王丽坤
刘海静,尹继磊,王丽坤
邯郸市中心医院CT/MRI室,河北 邯郸 056000
急性缺血性脑梗死是临床常见的脑血管疾病,当脑动脉血管闭塞后,会导致相应部位脑组织缺血缺氧,引发神经功能缺失,严重影响患者的生活质量[1]。脑缺血发生后,缺血中心区的血流完全中断,迅速发展为梗死区域,但缺血中心区周围仍存在部分侧支循环,形成缺血半暗带区域(IP)[2]。研究认为,第一时间确认IP区范围,及时恢复血供,可逆转缺血脑组织损伤,有利于患者的恢复[3]。弥散加权成像(DWI)和血管成像(MRA)是临床诊断缺血性脑梗死的常用影像学检查方法,但二者不能反映脑组织血流灌注情况,在区分梗死核心区与IP区方面存在不足[4]。三维动脉自旋标记灌注成像(3DASL)是一种新型灌注成像技术,该技术以水分子为示踪剂,可以提供常规影像检查所无法获得的血流灌注信息,而3D-ASL成像与DWI不匹配在一定程度上代表IP的存在[5]。当前,有关3D-ASL的应用研究多涉及脑肿瘤、炎性病变等方面,但在脑血管疾病中的应用尚处临床研究阶段[6]。本研究分析了3D-ASL 联合DWI、MRA对急性缺血性脑梗死IP区的评估价值,旨在为急性缺血性脑梗死的早期诊断提供参考。
1 资料与方法
1.1 一般资料
选取2021年1月~2022年6月本院收治的急性缺血性脑梗死患者62例为对象。纳入标准:临床检查符合急性缺血性脑梗死的诊断标准[7],且均根据临床表现、颅脑CT/MRI检查确诊;镜面对侧脑实质无明显异常;病灶最大层面直径>1.0 cm;均为首次发病,且发病时间≤24 h;患者知情同意,签署知情同意书。排除标准:合并脑出血、蛛网膜下腔出血、多发性硬化等其他神经系统疾病;合并重要脏器功能障碍;存在MRI检查禁忌证;存在严重认知功能障碍,难以配合研究。根据患者发病至首次MRI检查时间(T)将患者分为超急性期(T<6 h,n=22)和急性期(6 h≤T≤24 h,n=40)。其中超急性期组男15例,女7例,年龄49~74(63.78±6.64)岁;病变部位:颞叶部位5例,额叶部位4例,基底节区部位9例,多部位病变4例;基础疾病:糖尿病5例,高血压6例,冠心病4例。急性期组男25例,女15例,年龄50~75(64.25±6.18)岁;病变部位:颞叶部位11例,额叶部位9例,基底节区部位15例,多部位病变5例;基础疾病:糖尿病10例,高血压12例,冠心病8例。两组患者性别、年龄、病变部位、基础疾病基础疾病等一般资料的差异无统计学意义(P>0.05),有可比性。本研究符合赫尔辛基宣言。
1.2 检查方法
患者取仰卧位,采用GE Discovery MR 750 3.0T磁共振仪,选择8通道头部相控阵线圈,行3D-ASL、DWI和MRA扫描,扫描范围为颅底至颅顶。3D-ASL检查:基于快速自旋回波脉冲序列的3D Spiral 采集,TR 4632.0 ms,TE 10.5 ms,层厚4 mm,层数36,矩阵512×512,FOV 24.0 cm,激励次数3,PLD 1525 ms,扫描时间4 min 29 s。DWI检查:采用SE序列T2加权的单次激发平面回波成像,TR 2130 ms,TE 65 ms,层厚5 mm,FOV 24 cm,层间距1 mm,扫描矩阵128×128,弥散敏感系数b值为0、1000 s/mm2。MRA检查:采用三维时间飞跃磁共振血管成像技术,TR 25 ms,层厚1.2 mm,层间距0.6 mm。
1.3 图像处理
获得图像后由自带后处理工作站处理,所有图像由2名高年资的影像学医师进行双盲分析,双方结论一致为最终结果,意见不统一时,由第3名医师进行分析,获得最终结果。
1.3.1 3D-ASL 将扫描数据传输至GE 工作站,使用Functool软件对图像进行后处理,红色表示高灌注、蓝色表示低灌注,手动描绘出感兴趣区,软件自动镜像生成相应部位对侧感兴趣区域,获得异常灌注面积、中心梗死区与对侧镜像区脑血流量(CBF)值,计算IP区/对侧镜像区相对CBF值(rCBF),连续测量3次,以平均值为最终结果。
1.3.2 DWI 将扫描数据传输至AW4.5工作站,确认病变范围后,生成表观扩散系数(ADC)图,在ADC图上于病灶最大层面测量DWI异常高信号面积,并与3D-ASL异常灌注面积比较,以3D-ASL异常灌注面积>DWI异常高信号面积,且超过10%及以上为存在IP。测量中心梗死区、IP区、对侧镜像区ADC值,计算IP区/对侧镜像区相对ADC值(rADC),连续测量3次,以平均值为最终结果。
1.3.3 MRA 获取MRA三维重建图像,对异常血管供血区的血管狭窄程度进行分级。0级:闭塞,远端血管无显影;1级:部分血管信号缺失,远端血管不完整显影;2级:远端血管完全显影,狭窄程度≥50%;3级:远端血管完全显影,狭窄程度<50%;4级:血管无狭窄。
1.4 统计学分析
采用SPSS20.0统计软件对数据进行分析。符合正态分布的计量资料以均数±标准差表示,两组间比较行独立样本t检验;计数资料以n(%)表示,行χ2检验或Fisher确切概率检验。以P<0.05为差异有统计学意义。
2 结果
2.1 急性缺血性脑梗死患者3D-ASL、DWI、MRA图像特征分析
病灶DWI表现为斑点状或小片状高信号,48例患者3D-ASL异常灌注面积明显大于DWI异常高信号面积,显示存在IP区,14例患者3D-ASL异常灌注面积近于或小于DWI异常高信号面积;MRA显示颅内某支主干动脉节段性狭窄,远端血管明显变细甚至消失,部分显示血管无明显异常。典型病例(图1~2)。
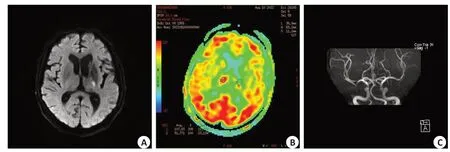
图1 患者女,67岁,左侧内囊后肢新发梗塞Fig.1 Images of a 67-year-old female patient with new posterior internal capsule infarction.
2.2 急性缺血性脑梗死患者中心梗死区、IP区和对侧镜像区CBF、ADC值比较
患者中心梗死区、IP区和对侧镜像区CBF、ADC值比较,差异有统计学意义(P<0.001),且中心梗死区CBF、ADC 值小于IP 区、对侧镜像区(P<0.001),IP 区CBF、ADC值小于对侧镜像区(P<0.05,表1)。
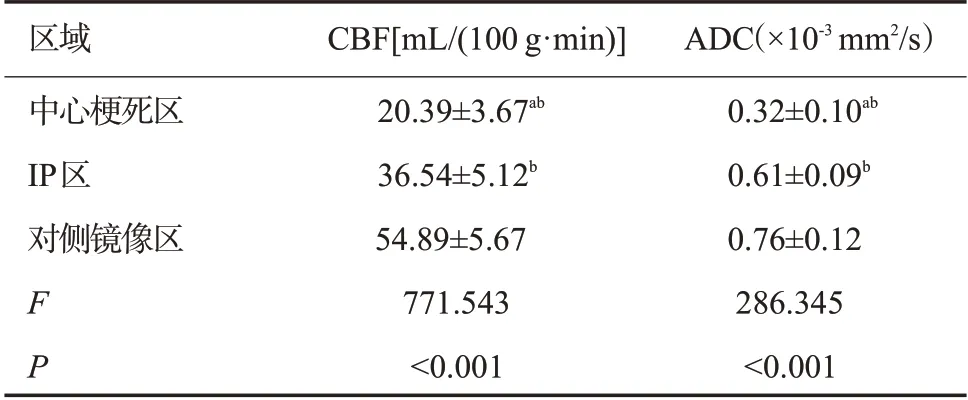
表1 急性缺血性脑梗死患者中心梗死区、IP区和对侧镜像区CBF、ADC值比较Tab.1 Comparison of CBF and ADC values of central infarcted area,IP area and contralateral area in patients with acute ischemic cerebral infarction(Mean±SD)
2.3 不同时期急性缺血性脑梗死患者rCBF、rADC值比较
急性缺血性脑梗死患者的rCBF值、rADC值分别为0.68±0.09 mL/(100 g·min)、(0.85±0.07)×10-3mm2/s。超急性期患者的rCBF值、rADC值均大于急性期患者,差异有统计学意义(P<0.001,表2)。
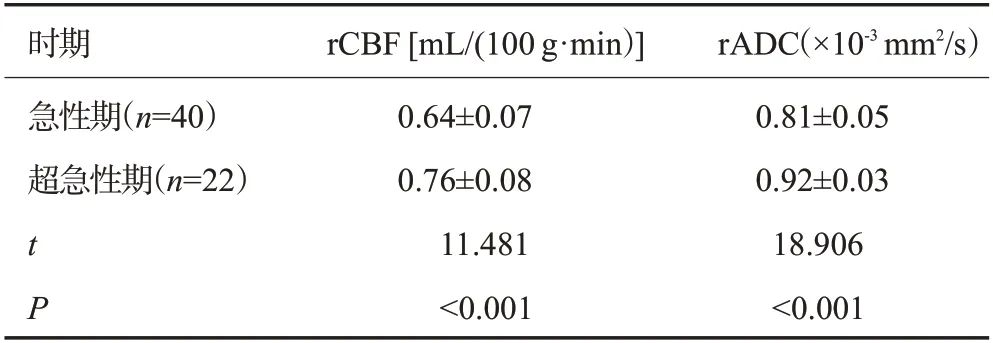
表2 不同时期急性缺血性脑梗死患者rCBF、rADC值比较Tab.2 Comparison of rCBF and rADC values between patients with acute ischemic cerebral infarction in different phases(Mean±SD)
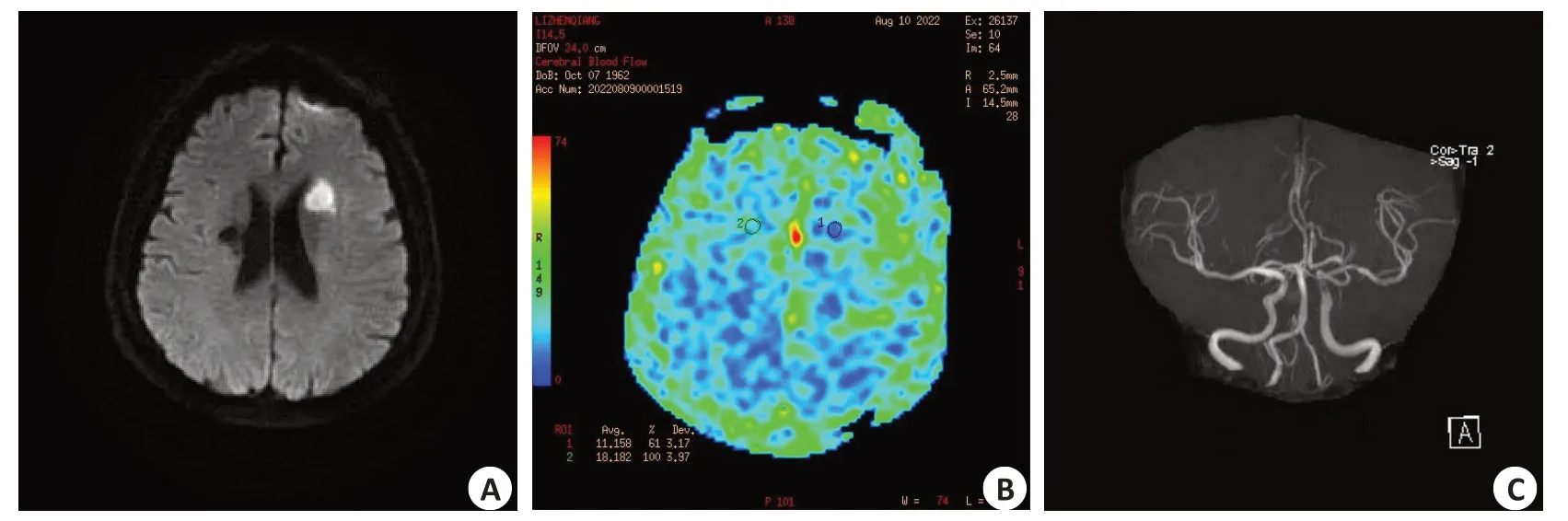
图2 患者男,65岁,左侧尾状核头新发脑梗塞Fig.2 Images of a 65-year-old male patient with new infarction in the head of the left caudate nucleus.
2.4 急性缺血性脑梗死患者MRA血管狭窄程度与IP区的关系分析
DWI图像分析结果显示,存在IP区患者48例,非IP区患者14例。存在IP区的患者MRA血管狭窄程度以0级为主,非IP区患者MRA血管狭窄程度以3级为主。两组患者的MRA血管狭窄程度差异有统计学意义(P<0.05,表3)。
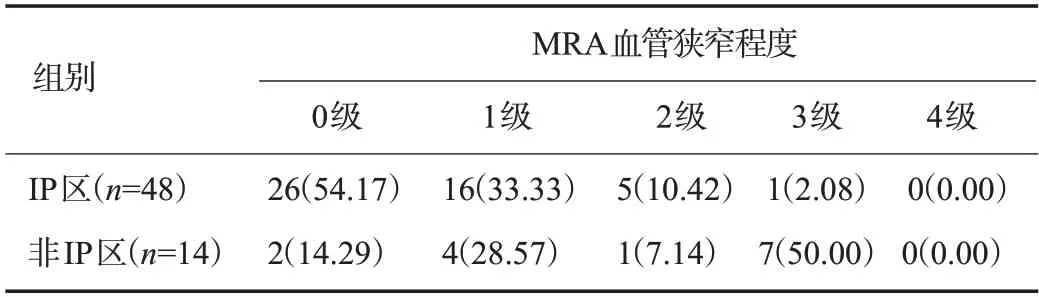
表3 急性缺血性脑梗死患者MRA血管狭窄程度与IP区的关系分析Tab.3 Relationship between vascular stenosis degree displayed by MRAand IP in patients with acute ischemic cerebral infarction[n(%)]
3 讨论
IP区是灌注-弥散不匹配区域,该区域脑组织并未完全死亡,若及时恢复血流阻止神经功能进一步损伤,对临床急性缺血性脑梗死的救治具有重要意义[8]。MRI是临床诊断急性缺血性脑梗死的常用影像学检查手段,其中DWI是建立在MR流动效应基础上的成像方法,可通过水分子的扩散运动间接反映患者组织微观结构特点及其变化,但DWI检查异常区域只存在少部分IP,对于更早期的血流灌注状态的检测不敏感[9];MRA能获得较为直观的血管图像,可多角度观察脑动脉狭窄的形态和范围,但在诊断较小缺血灶方面敏感度较低,不能反映脑组织血流灌注情况[10]。3D-ASL 是一种无创MRI灌注技术,可提供颅底脑组织至顶叶皮层异常灌注区域的脑组织灌注信号,区分尚未永久坏死的脑组织,使患者脑组织受益于再灌注疗法[11]。有学者认为,3DASL联合多模态MRI能够帮助提高缺血性脑血管病诊断的特异性及敏感度,可为患者的病情演变及临床治疗方案的确定提供相应的影像学证据[12]。
本研究分析了D-ASL联合DWI、MRA对急性缺血性脑梗死IP区的评估价值,结果显示48例患者3D-ASL异常灌注面积明显大于DWI异常高信号面积,显示存在IP区;且患者不同区域CBF、ADC值比较:中心梗死区<IP区<对侧镜像区,与既往研究[13]结果一致,提示中心梗死区血流灌注较IP区更低,通过对比中心梗死区、IP区及对侧镜像区的ADC值、CBF值将有助于判定IP情况。缺血性脑血管疾病发生发展过程中的首要病理特征是CBF改变,中心梗死区的细胞毒性水肿、细胞外间隙缩小及细胞内粘稠度增加等作用会导致弥散受限,使血流灌注水平下降,进而导致CBF值降低;而IP区位于正常区与梗死区之间的边缘带,仍存在较完整的脑组织,细胞膜离子泵尚能维持细胞外离子梯度,故CBF、ADC值较中心梗死区略高[14-15]。
既往研究发现,DWI与ASL参数存在明显个体差异,对不同时间、不同梗死面积患者的CBF、ADC值进行测量时,可能存在一定的范围区间,临床检测结果差异较大[16]。本研究应用病变侧与健侧对比的方法,计算rCBF、rADC值。结果显示,急性缺血性脑梗死患者的rCBF 值、rADC 值分别为0.68±0.09 mL/(100g·min)、(0.85±0.07)×10-3mm2/s,且超急性期患者的rCBF值、rADC值均大于急性期患者,提示超急性期患者的脑血流量值下降水平较急性期更高,考虑与细胞缺血导致的细胞外水分子扩散能力较低有关。有研究发现,随着发病时间的延长,患者的rADC值逐渐下降[17]。但也有学者发现,超急性期与急性期rCBF值、rADC值以降低为主,亚急性期rCBF值、rADC值基本正常,与急性期比较无差异,考虑与急性缺血性脑梗死分期不同、检测参数存在差异有关[18]。本研究中,存在IP区的患者MRA多数可见头颈部大血管病变,非IP区患者MRA血管狭窄程度以3级为主,提示存在IP区的急性缺血性脑梗死患者,其大血管病变的风险更高,可能是由于侧支循环代偿弥补了责任血管的灌注缺失[15]。有学者对比了合并IP区与无IP区急性脑梗死患者的责任血管类型发现,无IP区患者多数无头颈部血管病变[16],这也验证了本研究结论。
综上所述,3D-ASL联合DWI、MRA检测可准确评估急性缺血性脑梗死患者IP区的存在和血管狭窄程度,有利于梗死临床精准化治疗方案的选择。