磁共振胰胆管成像与弥散加权成像联合CT 增强扫描对恶性胆道梗阻的诊断价值
2022-11-29韩鸿宇
杨 毅,韩鸿宇,陈 欢,郝 璐
新疆医科大学第二附属医院医学影像科,新疆 乌鲁木齐 830000
胆道梗阻是一种临床常见疾病,术前鉴别诊断胆道梗阻的良恶性影响治疗方案的选择[1]。临床上以经内镜逆行胰胆管造影(ERCP)作为诊断金标准,但其为侵入性检查,对于心肺功能不全、上消化道狭窄等患者不适用[2]。磁共振胰胆管成像(MRCP)可清晰显示胆道梗阻及受压狭窄部位,且为无创检查,操作简单、安全;然而仅通过MRCP无法确定病变性质[3-4]。弥散加权成像(DWI)可反映病理过程中组织细胞结构、流体粘度变化所引起的质子的流动性改变,直接显示胆管内外病灶[5,6]。DWI多见于腹部疾病的判断,但其对肝外胆管梗阻病变研究较少。CT增强扫描也可对胆道梗阻的定位、定性诊断[7,8]。已有学者对MRCP联合DWI对肝外胆管癌进行诊断,但MRCP与DWI联合CT增强扫描用于胆道梗阻的定位、定性诊断仍处于探索阶段[9]。本研究选取MRCP+DWI联合CT增强扫描对胆道梗阻进行探讨,明确其对恶性胆道梗阻的定性、定位诊断价值。
1 资料与方法
1.1 一般资料
选取2015年6月~2020年12月我院收治的疑似恶性胆道梗阻患者80例,所有患者均接受MRCP、DWI、CT增强扫描检查与病理学诊断。纳入标准:临床影像学资料完整;主要表现为消瘦、乏力、纳差、上腹部不适;检查前未进行放射治疗、化学药物治疗;有明确的病理诊断结果;患者及家属均知情同意本研究。排除标准:已明确梗阻部位和原因者;存在检查禁忌证;妊娠期、哺乳期女性;重要器官功能不全者;图像质量不佳者。最终纳入疑似恶性胆道梗阻患者80例,其中男45例,女35例,年龄35~70(59.64±6.84)岁。
1.2 方法
所有患者均接受MRCP+DWI、CT增强扫描检查和病理组织学检查,MRCP和DWI检查均采用Avanto Dot 1.5T超导磁共振仪(西门子)进行,CT增强扫描采用Lightspeed Optima 680 128层螺旋CT机(GE)。
1.2.1 MRCP+DWI检查 患者检查前禁食8 h以上,采用躯体正交表面线圈,保持平卧位,患者进行呼屏气训练,自肝顶至胰头下方,对横切面的自旋回波序列T1WI、快速自旋回波序列T2WI进行常规扫描。冠状面扫描采用B-TFE序列,连续多层面重T2加权不屏气呼吸触发技术扫描,设置激励次数为4次。采用高级快速自旋回波半傅立叶转换技术,进行MRCP检查。扫描参数设置为:TR 4500 ms,TE 737 ms,FOV 38 cm,层厚为40~60 mm,矩阵256×256,信号采集1次,屏气,采集时间为3 s。而后采用三维快速自旋回波技术(3DSPACE)联合呼吸门控法进行检查,参数设置为:TR 4168 ms,TE 597 ms,FOV 30~40 cm,层厚为1 mm,矩阵256×256,信号采集1次且连续采集20~25层,屏气:吸气时间为3 s:7 s,采集时间为170 s。通过最大强度密度投影对原始图像进行重建,并对其进行多角度观察。将原始图像传输至V70T1806 PACS工作站(蓝网科技股份有限公司)进行多平面重建,综合分析胰胆管。
1.2.2 CT增强扫描 所有患者均禁食8~12 h,检查前口服500 mL水充盈肠道,自右膈顶至肾下级进行常规平扫。而后借助高压注射器对肘前静脉团注对比剂碘克沙醇(320 mgI/mL),注射流率为2.8 ms,对比剂注射完成后30 s,借助经验值法对动脉期进行扫描,动脉期后40 s、150 s 依次扫描门脉期、延迟期,三期动态增强扫描时间均为8~12 s,1次屏气。扫描参数为:管电流240 mA,管电压120 kV,层厚、层间距均为5.0 mm,准直64×0.625 mm,FOV 35 cm。主机上重建CT扫描数据,间隔为0.625 mm,矩阵为512×512。通过AW4.6工作站对门脉期重建的原始图像进行多平面重建、曲面重建。
1.2.3 图像分析方法 由2位高年资(工作5年以上)影像诊断医师独立阅片,利用双盲法对80例疑似恶性胆道梗阻患者的MRCP+DWI和CT增强扫描图像进行分析,并给出梗阻平面病因诊断意见,若意见不一致,则协商至统一意见。
1.3 观察指标
1.3.1 ERCP诊断标准 良性:肝内胆管扩张,呈条状、树枝状、串珠状或环状改变,肝外胆管粗细不均憩室突出。恶性:梗阻水平处管腔变形,充盈缺损,且多呈偏心性,边缘不规则;胆管局限性狭窄;远侧胰管扩张,常浸润或压迫胆总管胰段。
1.3.2 MRCP影像学特征 良性胆道梗阻征象:肝内胆管存在轻度、中度扩张,管壁僵硬,呈现“枯枝”状;胆总管扩张程度轻,最大直径<15 mm;胆总管扩张下端由粗变细,或呈现节段性,且粗细不均匀;梗阻端呈现倒杯口状,且边缘光整。恶性胆道梗阻征象:胆管扩张明显,呈“软藤样”;胆总管扩张程度重,扩张胆管最大直径超过15 mm;扩张胆管骤然截断,呈“残根征”扩张;胆道梗阻端可见小结节状充盈缺损;胆道梗阻为壶腹梗阻时,呈“双管征”。
1.4 统计学分析
采用SPSS20.0软件对数据进行统计分析。计数资料以n(%)表示,组间差异的比较性χ2检验或Fisher精确检验。以P<0.05为差异有统计学意义。
2 结果
2.1 病理组织学诊断结果
根据病理组织学诊断标准,80例患者中良性肝外胆道梗阻患者33例(41.25%),其中胆管结石27例,胆管炎性狭窄6例;恶性肝外胆道梗阻患者47例(58.75%),其中胆总管癌34例,壶腹癌4例,胰头癌9例。
2.2 胆管在MRCP上的形态
良性梗阻患者主要表现为”枯枝状”,恶性梗阻患者主要表现为“软藤状”(表1)。

表1 胆管在MRCP上的形态Tab.1 Morphology of bile duct on MRCP[n(%)]
2.3 定位诊断结果与病理学检查结果对比
两种检测方法中,MRCP+DWI联合CT增强扫描对胆道梗阻的定位诊断准确率高于MRCP+DWI诊断(P<0.05,表2)。

表2 定位诊断结果与病理学检查结果对比Tab.2 Comparison of localization diagnosis results with pathological examination results[n(%)]
2.4 定性诊断与病理学检查结果对比
与病理学诊断结果对比,MRCP+DWI检查胆道梗阻对胆管结石、胆管炎性狭窄、胆管癌、胰头癌的诊断符合率均低于MRCP+DWI联合CT增强扫描,两种检查方法对壶腹癌的诊断符合率均为100%。两种检查方法诊断总符合率的差异有统计学意义(P<0.05,表3)。

表3 定性诊断与病理学检查结果对比Tab.3 Comparison of qualitative diagnosis and pathological examination results[n(%)]
2.5 病例分析
疑似恶性胆道梗阻患者:女性,84岁,确诊为胆总管胆管细胞癌。CT增强图显示胆总管近肝门处结节呈延迟强化;ERCP图显示肝内胆管呈软藤状扩张,胆总管近肝门处截断;DWI图显示胆总管近肝门处管腔内结节呈高信号(图1~3)。
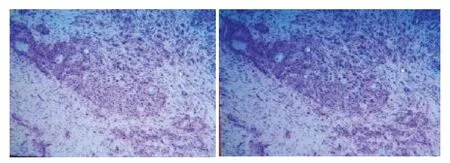
图1 恶性胆道梗阻病理图片(HE染色,×100)Fig.1 Pathological picture of malignant biliary obstruction (HE staining,×100).

图2 恶性胆道梗阻患者CT增强图Fig.2 Enhanced CT imagings of the patient with malignant biliary obstruction.

图3 恶性胆道梗阻患者ERCP及DWI影像学表现Fig.3 ERCP and DWI imagings of the patient with malignant biliary obstruction.
3 讨论
胆道梗阻是一种临床多发的、常见的疾病,恶性胆管梗阻患者病情呈进行性加重,可引发肝肾功能衰竭、胆道感染、消化道出血等并发症,具有较高的致死率[10-11]。因胆管狭窄、阻塞导致胆汁通过障碍,十二指肠、胰腺、肝内外胆管等均可导致胆道梗阻[12-13]。肝胆系统解剖结构复杂,相邻组织及器官较多,传统的检查对肝胆疾病的定位、定性诊断准确率较低[14]。胆管内胆汁、脓液及胰胆管内胰液中含大量自由水,MRCP利用水脂反向T1WI抑制技术进行扫描,从而使得胆汁表现为明亮的高信号,联合信号强度投影技术可直观显示胆管腔狭窄的形态、部位、程度及范围,大大提高恶性胆管梗阻诊断效能[15-16];但其对肝外胆管关闭结构、管腔外部病变情况显示不够清晰[17]。DWI是唯一能够检测活体组织内水分子扩散运动的方法,可直观显示病变性质,且为无创检查,广泛应用于腹部疾病鉴别诊断[18]。CT增强扫描难以发现癌性病变,其定性诊断效果较差。为了提高恶性胆道梗阻的定位、定性诊断效果,本研究通过对比MRCP+DWI与MRCP+DWI联合CT增强扫描对胆道恶性梗阻的诊断价值。
病理组织学诊断结果显示,80例患者中良性肝外胆道梗阻患者33例(41.25%),其中胆管结石27例,胆管炎性狭窄6 例;恶性肝外胆道梗阻患者47 例,占比58.75%,其中胆总管癌34例、壶腹癌4例、胰头癌9例。对比所有患者MRCP形态表现,结果显示良性梗阻患者主要表现为“枯枝状”,恶性梗阻患者主要表现为“软藤状”。肝内胆管扩张程度较轻,走形僵硬,分支减少,常见于良性病变所导致的梗阻性黄疸。胆管完全梗阻导致梗阻以上胆管均匀极度扩张,加上胆汁淤积,肝内胆管可到达肝包膜下,形似软藤,多见于梗阻相应部位恶性肿瘤中。
恶性胆道梗阻的影像学检查主要是为了解梗阻水平,确定梗阻的原因,有利于患者治疗方案的选择。两种检测方法定位、定性诊断准确率比较,结果显示:MRCP+DWI联合CT增强扫描对胆道梗阻的定位诊断准确率高于MRCP+DWI诊断;MRCP+DWI检查胆道梗阻对胆管结石、胆管炎性狭窄、胆管癌、胰头癌的诊断符合率均低于MRCP+DWI联合CT增强扫描,两种检查方法对壶腹癌的诊断符合率均为100%;MRCP+DWI联合CT增强扫描诊断总符合率高于MRCP+DWI检查;表明MRCP+DWI联合CT增强扫描对良恶性胆道梗阻定位、定性诊断具有较高的价值。分析原因,MRCP无需对比剂,可对胆道梗阻病变部位的方位进行准确定位,与梗阻形态学特点结合,有利于定性诊断、定位诊断恶性胆道梗阻[19-20];DWI可直观显示人体生理活动、与病理变化,有助于进一步掌握病变性质[21-22];CT增强对恶性弹道梗阻原因的判断准确率较低,但CT增强扫描借助多平面重建、曲面重建等技术可清晰判断病变范围,周围组织脏器受累情况、病变区周围动静脉血管受累情况等[23-24];三者共同使用,可大大提高胆道梗阻良恶性鉴别诊断价准确率,充分验证了影像学联合检查的应用价值。
综上所述,MRCP+DWI检查可作为胆道梗阻患者首选检查方法,对疑似恶性病变患者,联合使用CT增强检查对其进行定性诊断。本研究存在一定的局限性:选取的疾病类型不够全面,且未对比良恶性胆道梗阻患者CT征象,后续需进行更加深入的探讨。