隧道式PICC置管技术在肿瘤合并上腔静脉综合征患者中的应用
2022-11-28黄巧红邱艳容
黄巧红 涂 晶 邱艳容
福建省立医院血液康复科,福建省福州市 350000
目前临床已经广泛应用经外周静脉置入中心静脉导管(PICC),上肢静脉为PICC置管时首选穿刺部位,但部分肿瘤合并上腔静脉综合征者(SVCS)[1],因病情影响,患者上腔静脉系统输液存在局限性,为满足患者长时间输液需求,PICC穿刺置管部位需选用下腔静脉系统,穿刺部位多选用大隐静脉或股静脉,而相比于股静脉,大隐静脉具有易异位、管腔小、分叉多、入路长等缺陷,不作用首选下腔静脉PICC穿刺部位[2]。下肢静脉瓣膜多,受活动、重力等因素干扰,置管后易发生导管相关性血流感染、堵管、静脉血栓、静脉炎等并发症。相关研究报告显示[3-4],隧道式经股静脉留置PICC可降低并发症,且一次性穿刺率和置管成功率均较高。但目前医学界暂未形成规范性定论,因此本文特选取2020年10月—2021年10月收治的46例肿瘤合并上腔静脉综合征患者分组重点论述隧道式经股静脉留置PICC的优势,现报道如下。
1 资料和方法
1.1 一般资料 选取2020年10月—2021年10月收治的46例肿瘤合并上腔静脉综合征患者作为观察对象,用随机数字表法将其分对照组和观察组,各23例。对照组:血管内导管长度45.25~50.65cm,平均导管长度(48.25±1.26)cm;化疗方案:8例GP,9例DP,3例CHOP,3例PP;年龄51~69岁,平均年龄(61.28±1.25)岁;女10例,男13例。观察组:血管内导管长度45.21~50.69cm,平均导管长度(48.29±1.23)cm;化疗方案:7例GP,9例DP,4例CHOP,3例PP;年龄50~69岁,平均年龄(61.32±1.21)岁;女11例,男12例。两组患者基本资料比较,差异无统计学意义(P>0.05),有可比性。本研究方案经医院伦理委员会批准后实施,患者均签署知情同意书。(1)入选标准:①卡氏评分(KPS)≥70分;②预估生存时间≥6个月;③满足股静脉置管指征;④病历记录完整。(2)排除标准:①中途未到院维护者;②存在血管外科手术史、外伤史、静脉血栓形成史、穿刺侧下肢放射治疗史;③中途脱离研究者;④肝、肾、心功能异常;⑤血小板指标<20×109/L或凝血功能异常。
1.2 方法 观察组接受隧道式经股静脉留置PICC,半卧位,可根据病情状况降低卧位角度,外展穿刺侧下肢,用超声评估腹股沟下1~2cm部位动静脉关系和部位,确定并标记股静脉穿刺点,测量预置管长度,即剑突—脐部—腹股沟中点—股静脉穿刺点之间的距离,另需在股静脉穿刺点至外下10cm部位做标记线,隧道走向,穿刺点为标记线终点,常规消毒,建立无菌部位,超声协助下穿刺股静脉,置入导丝,顺着标记线,从穿刺点至股静脉穿刺点部位进行局麻,顺着导丝用扩皮刀在穿刺点部位开纵切口(2mm长),置入血管鞘,取出引导导丝和扩张器,置入导管至预置管长度,将支撑导丝和鞘管撤除,取皮下隧道穿刺针(17cm)从穿刺点切口置入,顺着标记线穿至股静脉穿刺点,连接皮下隧道穿刺针前端与导管开口,再从穿刺点部位缓慢拉出导管,接入输液接头和连接器,封管,将皮肤黏合剂涂抹在股静脉穿刺点部位,做好固定。对照组接受经大腿中段股静脉穿刺留置PICC,半卧位,外展穿刺侧下肢,腹股沟下15cm左右用超声评估血管,明确穿刺点,并做好标记,依据观察组方式确定预置管长度、常规消毒、穿刺股静脉、置入导丝,局麻股静脉穿刺点,扩皮,置入血管鞘,将引导导丝和扩张器,置入导管,满足预置管长度则可,将支撑导丝、鞘管撤出,连接输液接头、连接器,封管,贴敷料,并做好固定。
1.3 观察指标及评价标准 (1)操作质量:记录一次性置管成功率、一次性穿刺成功率、操作时间(评估血管至导管完成固定的时间)、操作出血评分(0分:出血渗湿纱布数量>3块;1分:出血渗湿纱布数量为3块:2分:出血渗湿纱布数量为2块;3分:出血量渗湿纱布数量1块;4分:无出血)、操作疼痛评分[用视觉模拟评分法(VAS)[5]判定,0~5分,即无痛至疼痛难忍]。(2)并发症:记录症状性静脉血栓形成、导管脱出、导管堵塞、穿刺点感染的发生率等。穿刺点感染判定标准:穿刺点局部出现脓性分泌物、硬结红肿。(3)其他:记录非计划性拔管率、维护导管次数(1周内)、穿刺点渗血率。穿刺点渗血判定标准:穿刺点出口部位肉眼可见渗出血液。
2 结果
2.1 两组患者置管操作质量比较 两组操作出血量评分、操作疼痛评分、操作时间、一次性置管成功率、一次性穿刺成功率比较,差异无统计学意义(P>0.05),见表1。

表1 两组患者置管操作质量比较
2.2 两组患者并发症发生情况比较 观察组患者并发症总发生率为4.35%,低于对照组的52.17%(χ2=12.974 4,P=0.000 3<0.05),见表2。

表2 两组患者并发症发生情况比较[n(%)]
2.3 两组患者非计划性拔管率、维护导管次数(1周内)、穿刺点渗血率比较 观察组非计划性拔管率、维护导管次数、穿刺点渗血率低于对照组(P<0.05),见表3。
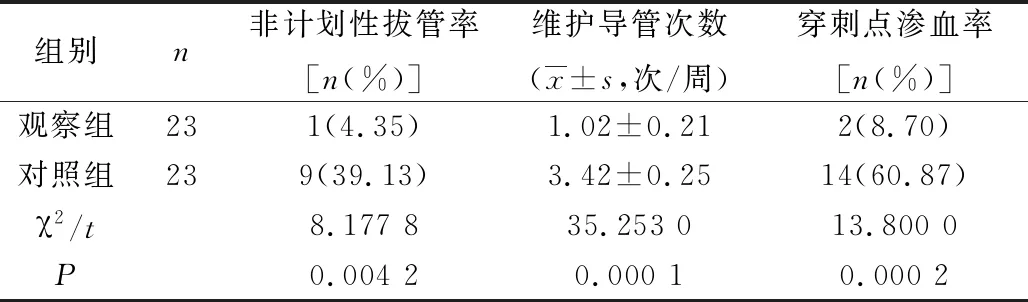
表3 两组患者非计划性拔管率、维护导管次数(1周内)、穿刺点渗血率比较
3 讨论
PICC为血管条件差和肿瘤患者提供了安全且新型的静脉途径,其优点为降低多次穿刺带来的痛苦,且导管柔软,避免受化疗药物渗出等刺激性损伤[6-7]。长时间给予静脉营养支持者,接受PICC输液安全、快捷、方便,体内留置时间可长达1年,非常适合需长期输液患者。常规穿刺多采用超声协助塞丁格穿刺方式,但多并发症[8]。一旦发生PICC置管并发症,会加大患者经济、心理、身体负担。临床实践证实[9-10],相比于治疗PICC并发症,预防PICC并发症的效果更理想,所以对穿刺方式可作出相应改良,提升工作效率,降低并发症。本文观察组患者接受隧道式PICC静脉置管方式,对照组采用大腿中段股静脉穿刺留置PICC方式,两组操作出血量评分、操作疼痛评分、操作时间、一次性置管成功率、一次性穿刺成功率比较无统计学差异(P>0.05);观察组患者并发症发生率、非计划性拔管率、维护导管次数、穿刺点渗血率低于对照组(P<0.05),提示隧道式经股静脉留置PICC可降低非计划性拔管率、穿刺点渗血率、导管维护次数、并发症总发生率。隧道式PICC置管属于新型置管方式,手术危险性低[11]。大腿中段股静脉穿刺留置PICC方式其穿刺点在血管上,皮肤和血管穿刺点在同一位置,针刃可机械性损伤皮肤和血管,退出穿刺针后,血液可从穿刺点附近渗出[12-13]。隧道式PICC置管术为皮下隧道,有效错开导管出口和血管穿刺针眼,具有安全距离,皮肤自行具备收缩功能,会压迫到血管穿刺部位,因隧道式置管所具备的优势,压迫到针眼,进而控制渗血状况,降低渗血率[14]。隧道式PICC置管在穿刺位置与导管出口部位间会增加一段皮下隧道,加大了出口位置和穿刺点的选择范围,不仅可为常规置管提供治疗方式,且隧道PICC穿刺点可选用更大直径的静脉,加大置管成功率。临床部分患者静脉直径小,穿刺时探找理想外周静脉存在较大难度,加大皮下隧道出口位置和穿刺点位置选择范围,进而提供更多穿刺机会,满足PICC适用领域。
综上所述,肿瘤合并上腔静脉综合征在接受PICC治疗时,采用隧道式经股静脉留置PICC,可在确保一次性穿刺和置管成功率的基础上,降低导管维护次数和非计划性拔管发生率,安全性高。
