耳内镜下无鼓室填塞支撑Ⅰ型鼓室成形术的疗效观察
2022-11-25顾丽群孙祥张红奇
顾丽群 孙祥 张红奇
(1.苏州眼耳鼻喉科医院耳鼻喉科 苏州 215006; 2.江苏省建湖建阳眼科医院耳鼻喉科 盐城 224700)
Ⅰ型鼓室成形亦称鼓膜修补术,手术目的是在鼓室、鼓窦、乳突正常的基础上重建患者听力。该手术的传统技术已经非常成熟。近年来耳内镜手术得到较好的开展和普及,因其各种优点,日益受到耳科医师的青睐。但是无论显微镜还是耳内镜,在各种鼓室成形术中都普遍采用明胶海绵或其他可吸收材料填充鼓室。“无鼓室填塞支撑”是在进行Ⅰ型鼓室成形术时,鼓室不进行任何填塞的一种方式[1]。本研究回顾分析我科在全耳内镜下进行的Ⅰ型鼓室成形术,术中无鼓室填塞支撑,观察临床效果,为耳内镜下进行Ⅰ型鼓室成形术提供临床参考。
1 资料与方法
1.1 临床资料 2018年11月~2020年12月在苏州眼耳鼻喉科医院耳鼻喉科进行的无鼓室填塞支撑方式Ⅰ型鼓室成形术51例(56耳),其中随访资料完整32例(35耳)。32例中,男性13例、女性19例(3例为双耳);年龄17~68岁,平均(34.0±4.8)岁;病程3.3~26.4个月,平均(7.8±11.0)个月。单耳鼓膜穿孔29例,双耳鼓膜穿孔3例(男性1例、女性2例);左侧16耳、右侧19耳。参考文献[2]对鼓膜穿孔的分类标准,本研究中等穿孔(穿孔直径3~5 mm)21耳,小穿孔(穿孔直径<3 mm)14耳。手术适应证:既往有反复流脓或流水,至少干耳1个月,外伤性鼓膜穿孔(4耳)3个月无鼓膜愈合;鼓膜紧张部穿孔,均有残缘,且残缘≥2 mm,鼓膜表面无钙化斑,鼓室黏膜光滑、干燥;无隐匿性胆脂瘤及鳞状上皮化生;外耳道无感染迹象[3];CT提示无内耳、上鼓室、鼓窦、乳突病变,无听骨链中断或畸形,且咽鼓管通畅;纯音测听提示气-骨导差(air-bone gap,ABG)<30 dB HL的传导性耳聋或混合性耳聋。图1为患者术前资料。
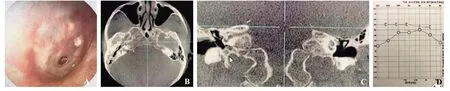
图1 患者术前资料 A.耳内镜;B.颞骨轴位CT;C.颞骨冠状位CT;D.纯音测听。箭头示术耳。
1.2 手术方法 耳内镜采用直径3.0 mm、长度14 cm广角镜,德国Stortz公司成像系统,录像存档。手术器械:常规耳科器械及德国宾格耳内镜手术器械[4]。
手术均由同一位医师操作。具体操作如下:常规全身麻醉,插管,控制性低血压,患者平卧、侧头、术耳朝上。2%盐酸利多卡因5 mL+少许0.1%肾上腺素耳屏处局部注射麻醉。在耳内镜下环形切除鼓膜穿孔边缘上皮,用小环切刀或镰刀在鼓膜内侧局部轻轻搔刮黏膜形成新鲜创面。于耳屏内侧距离耳屏边缘2 mm处做弧形切口切开皮肤,沿耳屏软骨表面分离,切取耳屏腮腺侧软骨膜,修整至合适大小(我们修整的软骨膜植入后一般超过穿孔边缘至少1 mm,以利于增加软骨膜与植床吸附、黏合面积以及增加血供)。吸净鼓室内分泌物,将修整后的软骨膜置于鼓室内壁,毛面(即腮腺侧面)朝外,光面(即软骨侧面)朝内,完全平铺,调整好位置,经由鼓膜穿孔处用9号吸引头轻轻将软骨膜向外吸起,使其与鼓膜内侧贴合、吸附,再将软骨膜轻轻吸出,使其略突出于鼓膜平面(用以对冲术后软骨膜的挛缩),仔细观察移植软骨膜有无移位、回缩等(图2)。外耳道不予填塞。缝合切口,术毕。
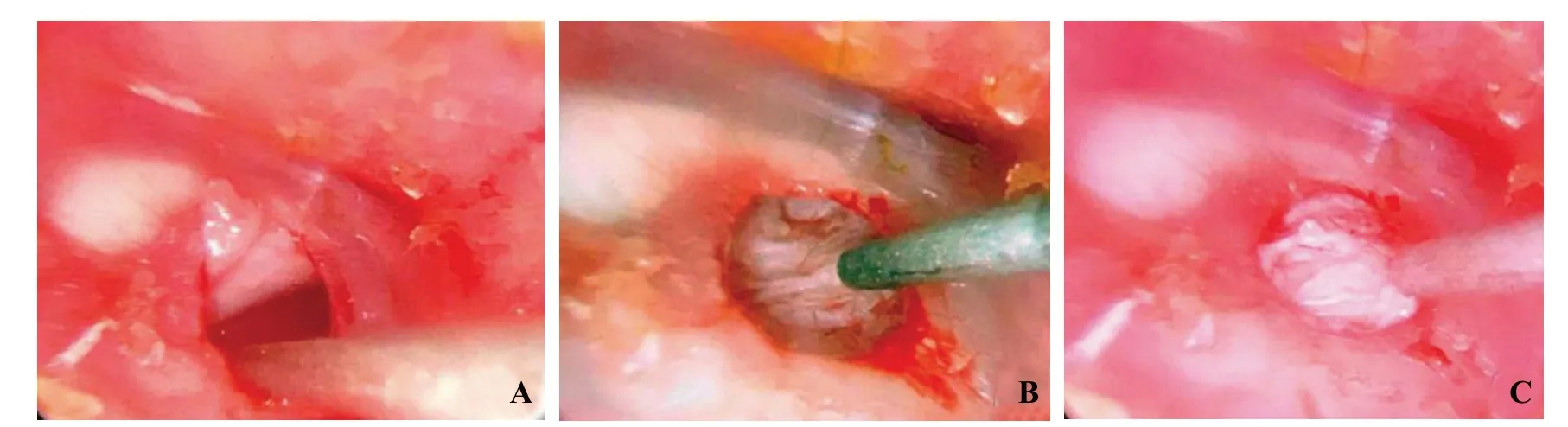
图2 无鼓室填塞的鼓室成形术 A.术中将耳屏软骨膜平铺于鼓室;B和C.用吸引头将软骨膜向外吸出,且略高于鼓膜平面。
术后抗生素、补液治疗3 d。术后每日复查耳内镜及纯音测听。出院后1、3、6、12个月复查,至少随访3个月以上[5],每次复查耳内镜和纯音测听。
1.3 疗效判定标准 分别测定术前及术后3个月的平均纯音测听,0.5、1、2、4 kHz频率处的ABG。痊愈:鼓膜愈合,听力恢复至正常或ABG消失;有效:鼓膜愈合,听力大幅提升;无效:鼓膜未愈合或听力未改善。总有效率= (痊愈例数+有效例数)/总例数×100%[6]。
1.4 统计学处理 采用SPSS 20.0进行统计学分析。术前、术后听力及ABG用描述,配对t检验比较术前、术后听力差异。以P<0.05为差异有统计学意义。
2 结果
术后3个月,33耳移植软骨膜与穿孔鼓膜融合,愈合良好,干耳(图3),鼓膜穿孔愈合率为94.29%。复查纯音测听ABG,痊愈28耳(80%)、有效5耳(14.29%)。无效2耳(5.71%),因耳屏软骨膜切取偏小、挛缩,在鼓膜原穿孔边缘处裂开,听力无提升,于干耳3个月后在局部麻醉下再次取耳屏外耳道侧软骨膜修整后愈合,再次手术后均痊愈。表1为手术前后平均气导、骨导、ABG的比较。
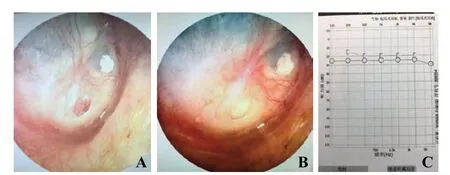
图3 术后随访情况 A.术后1个月耳内镜;B.术后3个月耳内镜;C.术后3个月纯音测听。
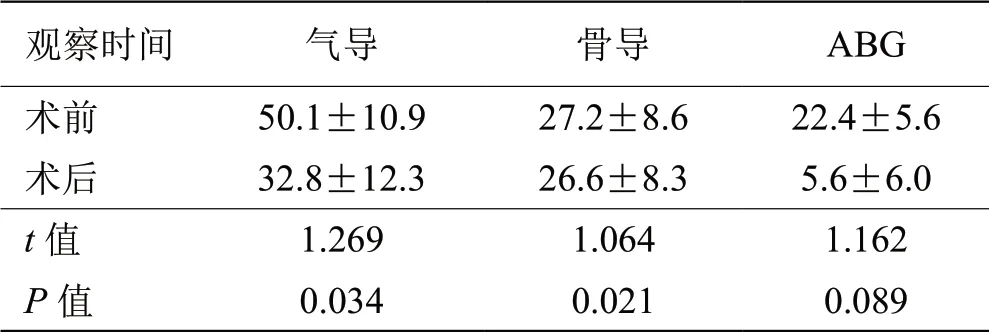
表 1 术前、术后平均气导、骨导、ABG单位:dB HL
3 讨论
随着内镜显像技术的飞速发展,内镜在耳科手术中的使用得到不断深入,给耳科手术带来新的理念[7]。我院耳科手术自2017年开始由显微镜逐渐转变为显微镜结合耳内镜,目前以耳内镜为主。
鼓室成形术中,无论显微镜还是耳内镜,自术后使用明胶海绵填充鼓室腔后,在国内外一直延用至今。但问题是,鼓室填塞物有可能不被完全吸收,造成纤维素粘连、听骨活动受限等从而影响听力恢复[1,8];且填充于鼓室的明胶海绵在被完全吸收前可能会阻塞鼓室内通气引流系统,造成鼓室分泌物和可能残留的积血无法顺利通过咽鼓管排出,这可能导致术后耳闷胀感甚至中耳疾病遗留或进展[1]。因此,我们尝试在耳内镜下以无鼓室填塞支撑的方式进行Ⅰ型鼓室成形术,结果发现去除了填塞物有利于鼓室通气引流,手术成功率高。
结合临床经验,我们认为术前应严格进行病史资料收集、围手术期宣教、专科检查、CT检查、纯音测听等以排除以下禁忌:如鼓室、鼓窦、乳突病变,鼓膜内侧巨大钙化斑,咽鼓管功能不良,鼻咽部病变以及听骨链中断、固定、畸形,外耳道过度狭窄,上呼吸道感染等,鼓膜中等或小穿孔且干耳病例。手术采用全身麻醉,控制性低血压,严格消毒。术中外耳道不予局部麻醉,以免肾上腺素引起血管收缩、痉挛等影响局部血供,鼓室、外耳道均不予放置明胶海绵小颗粒[5]等。切取的耳屏软骨膜比原本鼓膜穿孔大,植入后软骨膜一般超过穿孔边缘至少1 mm,毛面朝外,光面朝内,软骨膜吸出后略突出于鼓膜平面,以对冲术后软骨膜的挛缩等。我们的体会是,手术时间较短,一般30 min左右即可完成手术,而且操作相对简便;术中对听骨链、内耳等的骚扰较为轻微,术后患者的体验感较好,创伤小、恢复快、术后疼痛轻微、切口美观[9]、体外无创伤,术后听力恢复较快;住院时间相对较短,出院后对工作和生活的影响不明显,接受程度和随访依从性较高。
因此,在Ⅰ型鼓室成形术中,无鼓室填塞支撑是一种可行、有效的方式,值得临床应用。我们利用的物、生原理为:①中耳、乳突均为含气腔,其含有的气体有一定支撑作用;②耳屏软骨膜及鼓膜内侧新鲜创面的少许血液、组织渗出液等的黏附作用;③耳屏软骨膜毛面、鼓膜内侧新鲜创面之间的吸附作用等。
但是,目前此类报道还较少。高滢等[1]报道经耳后切口取颞肌筋膜或耳内镜下耳屏软骨-软骨膜复合体采用夹层法的“空鼓室技术”行鼓膜修补,而我们采用的是全耳内镜下单纯耳屏软骨膜内贴法“无鼓室填塞支撑”的手术方式,不但大大减小了手术创伤,而且鼓室和外耳道均不填塞[1]规避了中耳内、外压力差导致的移植膜移位、不愈合等不良后果,更具科学和仿生学特性。
我们虽然积累了一些成功病例,但是还存在诸多疑问:例如切取耳屏软骨膜具体的大小、规范等,而且这种方法需要熟练的手术技巧,建议有经验的医师使用。
志谢:感谢复旦大学附属眼耳鼻喉科医院王武庆教授的理论和实际操作指导!
