非阻塞性冠状动脉疾病女性患者冠状动脉血流储备异常的预测因素
2022-11-22王雅洁李剑明刘菁晶卢宇杰林文华
王雅洁,李剑明,刘菁晶,卢宇杰,林文华
(泰达国际心血管病医院 a.内一科;b.核医学科,天津 300457)
长久以来,冠状动脉粥样硬化性心脏病(CHD)在全球范围内都具有较高的发病率和死亡率,在许多发达国家更位于死亡原因之首,随着生活水平的不断提高和生活节奏的日益加快,CHD也成为导致我国人口死亡的主要原因之一。既往对于CHD的认知主要聚焦在心外膜冠状动脉的狭窄和(或)功能障碍上,并认为这是CHD的主要发病机制,对心外膜冠状动脉病变的理解也随着冠状动脉介入诊治及腔内影像学的发展而不断深入。但是,临床上仍有相当一部分患者心绞痛症状典型甚至发生心肌梗死,但侵入性冠状动脉造影却未见阻塞性冠状动脉病变[1-2]。近年来,此类疾病被归为非阻塞性冠状动脉疾病,而冠状动脉微血管功能障碍(CMVD)被认为是其主要发病机制之一,有时甚至是唯一原因[3]。在无明显冠状动脉狭窄情况下,冠状动脉血流储备(CFR)被认为是冠状动脉微血管功能的代表。基于绝对定量的放射性核素心肌血流灌注显像(MPI),可以分别对负荷及静息状态下的冠状动脉血流量进行定量计算,进而获得CFR,即二者的比值,是目前临床上最为成熟的无创影像技术[4-5]。既往大量研究显示,非阻塞性心外膜冠状动脉疾病的CMVD患者,以女性多见[1],本研究即针对这一群体寻找其临床特点,通过放射性核素MPI定量检测非阻塞性冠状动脉疾病的女性患者CFR以判断其冠状动脉微血管功能,采用多因素Logistic回归分析初步探讨该群体CFR异常的预测因素,进而为该人群CMVD的临床诊断与治疗提供参考。
1 资料与方法
1.1病例选择 连续选取2021年3月1日至2022年3月31日因“胸痛和(或)胸闷气短”等症状门诊就诊,以“可疑冠心病”收入院,并最终完善了生命体征测量、实验室血液检测、超声心动图检查、冠状动脉影像学检查、放射性核素MPI定量显像等一系列相关检查的女性患者,并进行回顾性分析,纳入经冠状动脉影像学检查后除外梗阻性冠状动脉疾病的所有女性患者。排除标准:(1)已明确诊断的冠心病病史(包括既往选择性冠状动脉造影证实冠状动脉狭窄程度达到冠心病诊断标准,或曾行冠状动脉介入或旁路移植手术治疗),既往明确诊断的心肌梗死病史,或此次核素检查可见心肌梗死灶存在;(2)合并有其他器质性心脏病,如先天性心脏病、瓣膜病、心肌病,以及心功能不全(NYHAⅡ-Ⅳ级);(3)合并有窦性停搏或房室传导阻滞等缓慢型心律失常、以及持续性室性或室上性心动过速;(4)合并有其他严重内科疾病或恶性肿瘤。
调取病历记录收集患者一般信息(包括性别,年龄,身高,体重)以及个人和既往史(包括高血压、糖尿病病史,目前是否吸烟)等。其中,身高和体重为患者入院当日测量结果,并据此计算出体重指数(BMI);高血压病史为患者此次入院前即被明确诊断为高血压,或既往虽无高血压病史,但此次入院后连续监测血压,达到高血压诊断标准而明确诊断为高血压;糖尿病病史为患者此次入院前即被明确诊断为糖尿病,或既往虽无糖尿病病史,但此次入院后化验检查及血糖监测,达到糖尿病诊断标准而明确诊断为糖尿病;目前仍吸烟定义为长期吸烟,或虽戒烟但距此次入院尚不满1年。
1.2生命体征测量 患者入院后仍沿用所有院前用药暂不做任何调整,于入院当日晚22:00后禁食水,次日晨于清醒状态下,平卧10 min,期间保持安静,随后由训练有素的护士,使用电子血压计(TERUMO Elemano),根据每个人的臂围选择大小合适的袖带,放置在手臂的适当位置,采用标准方法对患者的血压及心率进行自动测量,分别测量双上肢血压,取血压较高一侧的测量结果,分别记录收缩压、舒张压及心率数值。
1.3实验室检测 患者入院次日晨测量血压及心率后,由训练有素的护士进行静脉采血,检测血常规及生化项目。记录白细胞总数、血红蛋白及血小板计数,空腹血糖,肌酐及尿酸,总胆固醇、甘油三酯、高密度脂蛋白胆固醇(HDL-C)及低密度脂蛋白胆固醇(LDL-C)。依据检验结果及患者个人信息,采用简化的MDRD公式估算出肾小球滤过率(eGFR)。
1.4冠状动脉影像学检查及心脏超声 应用侵入性冠状动脉造影或CT冠状动脉造影对心外膜冠状动脉情况进行评估,以筛选出没有梗阻性冠状动脉疾病的患者。患者住院期间行冠状动脉造影,所有冠状动脉投照体位不小于两个。所有造影可见的冠状动脉任意部位狭窄程度≥50%均视为有意义病变,患者具有≥1处有意义病变或存在冠状动脉肌桥,即被排除本研究。针对CT冠状动脉造影,除住院期间所行的检查外,也接受入院前2周内门诊所做检查结果。采用GE 256排螺旋CT,Revolution CT扫描仪,后处理工作站软件进行测量,扫描前3~5 min舌下含服硝酸甘油0.5 mg。患者住院期间依照标准方法行经胸心脏超声检查,记录左心室射血分数(LVEF)。
1.5核素MPI定量显像测定CFR 患者住院期间行核素心肌血流定量显像,检查前至少24 h内避免饮茶、咖啡或含咖啡因饮料,停用β受体阻滞剂、钙通道拮抗剂、尼可地尔、硝酸酯类、腺苷以及茶碱类等可能影响检查结果的药物。患者分别于静息和腺苷诱导的最大充血状态下,使用NM690或NM530c(GE公司,美国)采集心肌血流数据,在专用工作站进行数据分析,自动获得静息和药物负荷状态下左心室整体心肌血流量及心肌灌注图像,进而获得CFR值,在结果判定上以CFR值≥2.5为正常,2≤CFR值<2.5为临界,CFR值<2为异常[6]。
本研究根据左心室整体的CFR值进行判定并分组:左心室整体的CFR值≥2.5判定为正常,即CFR正常组;左心室整体的CFR值<2.5判定为异常,即CFR异常组(实际上包含CFR值临界及CFR值异常)。
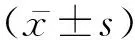
2 结 果
2.1一般临床特征 本研究最终纳入女性患者223例,年龄33~84岁,平均(61.37±8.46)岁,高血压120例(53.8%),糖尿病58例(26%),目前仍吸烟23例(10.3%),其中CFR正常组114例(51.1%),CFR异常组109例(48.9%),两组BMI、高血压患者比例、糖尿病患者比例以及目前仍吸烟者比例差异均无统计学意义。此外,虽然两组年龄差异无统计学意义,但CFR异常组的年龄有高于CFR正常组的倾向,见表1。
2.2生命体征及辅助检查 生命体征测量结果显示:两组静息状态下的收缩压、舒张压以及心率差异均无统计学意义(P>0.05)。超声心动图测量结果显示:LVEF在两组间差异亦无统计学意义(P=0.821)。核素MPI定量显像结果显示:在静息状态下,两组左心室心肌血流量没有差异(P=0.793),但在药物负荷状态下,CFR正常组心肌血流量明显高于CFR异常组,见表1。
实验室检测结果显示:两组在空腹血糖、血常规(白细胞总数、血红蛋白、血小板计数)和肾功能(肌酐、MDRD-eGFR、尿酸)方面差异均无统计学意义;但在血脂方面,CFR异常组的总胆固醇和LDL-C水平明显高于CFR正常组(P<0.05),而甘油三酯和HDL-C在两组间并无差别(P>0.05),见表1。
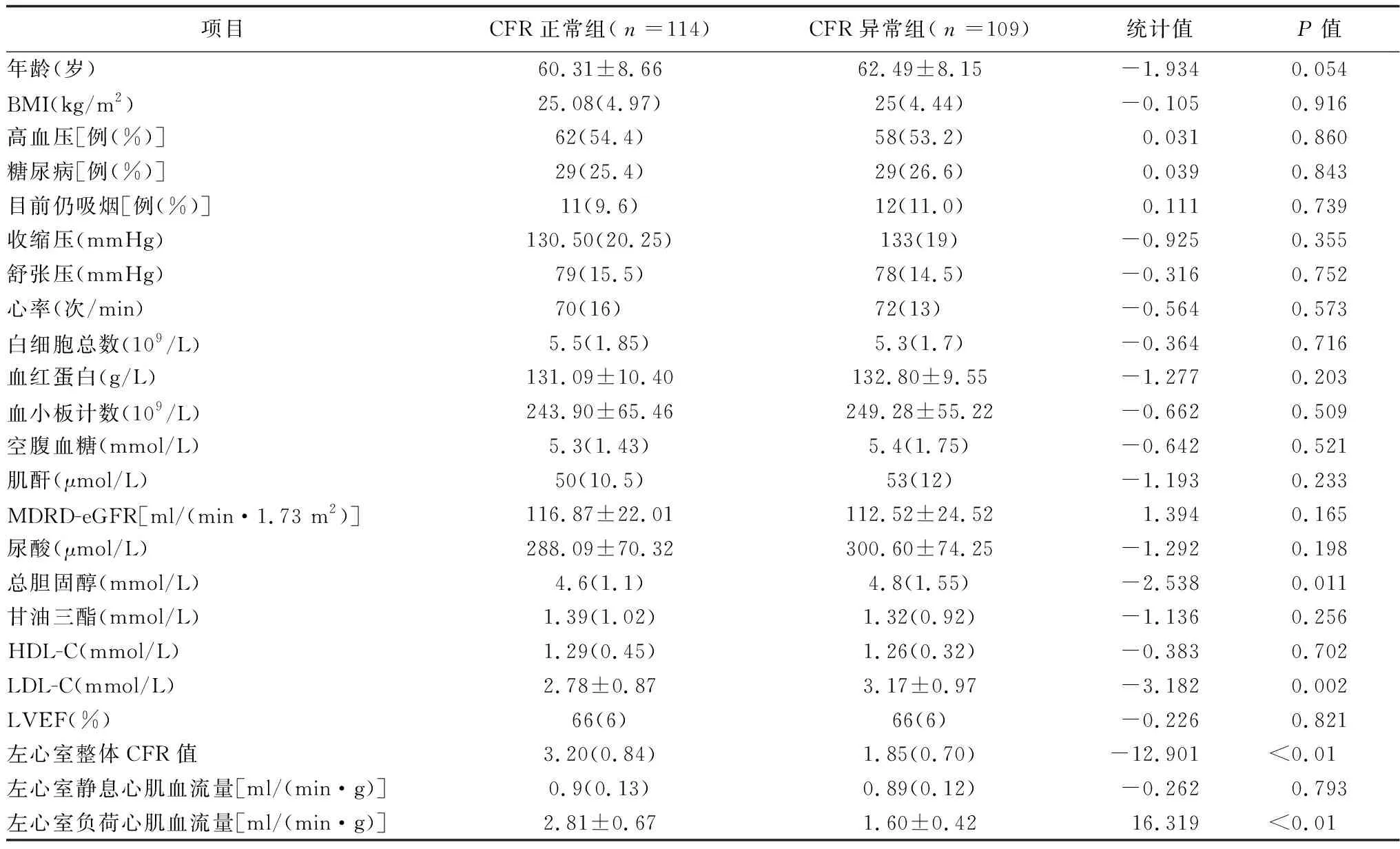
表1 两组总体特征比较
2.3Logistic回归分析 在单因素分析中分别对年龄、总胆固醇、LDL-C进行评估,结果显示总胆固醇及LDL-C水平均与CFR异常相关(P<0.1)。多因素分析显示,仅LDL-C是CFR异常的独立预测因素(OR=3.346;95%CI=1.254-8.930;P=0.016),见表2。

表2 CFR异常的预测因素分析
2.4ROC曲线分析 ROC曲线分析显示预测CFR异常的最佳LDL-C截断值为3.36 mmol/L,敏感度为40%,特异度为77%(AUC=0.609;95%CI:0.535-0.683),见图1。

图1 预测CFR异常的LDL-C最佳截断值ROC曲线
3 讨 论
本研究表明:经多种策略建模筛选后,在有心肌缺血相关症状但无梗阻性冠状动脉病变的女性患者群中,仅LDL-C升高与CFR异常显著相关,LDL-C水平是CFR异常的独立预测因素。随后针对预测CFR异常的LDL-C最佳截断值所进行的ROC曲线分析,旨在探索对这部分女性患者来说,想要预防CFR异常进而预防CMVD,LDL-C水平需要控制在多少,是否需要强化降脂,实现何种程度的血脂达标。结果显示,预测CFR异常的LDL-C最佳截断值为3.36 mmol/L,该数值与LDL-C正常值上限基本持平,一方面从侧面印证了此型CMVD 是在经典心血管危险因素作用下引起的早期冠状动脉疾病,另一方面也提示这部分人群至少应将LDL-C控制在正常水平,暂无数据显示需要像梗阻性冠状动脉疾病患者一样具有强化降脂的必要。
CMVD指在多种致病因素的作用下,冠状前小动脉和小动脉的结构和(或)功能异常所致的劳力性心绞痛或心肌缺血客观证据的临床综合征[7],是非阻塞性冠状动脉疾病的主要病因之一。对于CMVD的报道最早出现于50年前,但有关此病的诊治建议一直未写入指南,直到近10年,CMVD的临床意义才得到越来越多的重视。欧洲心脏病学会于2013年,在稳定性冠状动脉疾病治疗指南中,正式将CMVD列入冠心病的临床类型并提出了初步诊治建议[8]。2017年,冠状动脉血管舒缩障碍国际研究学组明确提出了微血管性心绞痛的临床诊断标准,同年,我国首次发布《冠状动脉微血管疾病诊断和治疗的中国专家共识》,从CMVD的定义、流行病学、病理生理、诊断、分型、临床表现和治疗等方面进行了系统阐述并提出了专家建议[7],而随着认识的不断深入,越来越多的研究表明CMVD是累及脑、肾脏等多器官的系统性微血管疾病的一部分,为此,我国发布《中国多学科微血管疾病诊断与治疗专家共识》,从多学科综合角度对微血管疾病进行了系统性阐述[9]。CMVD是由表型和严重程度不同的很广谱的临床冠状动脉血管疾病所组成的一种多因素疾病,在慢性冠状动脉综合征(非梗阻性和梗阻性冠状动脉综合征)和急性冠状动脉综合征(非梗阻性和梗阻性急性冠状动脉综合征、冠状动脉无复流以及再灌注急性心肌梗死)中都是主要发病机制之一[10],此外,也与射血分数保留性心力衰竭[11-12]、糖尿病、高血压性心脏病以及慢性炎性和自身免疫性疾病的发展密切相关[1]。
CFR是指冠状动脉接近最大程度扩张时冠状动脉血流量或心肌血流量与静息状态下相应指标的比值,是测量整个冠状动脉系统储备功能的整体指标。当心外膜冠状动脉无梗阻性病变时,CFR则可反映冠状动脉微血管功能。目前用于评价冠状动脉微血管功能的技术较多且各有优缺点[13],但综合临床实用性、经济性、安全性、准确性和功能评价完整性考虑,PET/CT心肌血流定量被认为是无创测定CFR的金标准[6, 7, 9, 14-16]。
我国专家共识指出,CMVD分为5种不同的临床类型,其中无心肌病或阻塞性心外膜冠状动脉疾病的原发性CMVD为第1型,该类别CMVD是在经典心血管危险因素作用下引起的早期冠状动脉或冠状动脉微血管舒缩功能异常,女性多见,约占CMVD患者的56%~79%,多数发生在绝经期后[9]。既往研究显示,有心肌缺血症状但无梗阻性冠状动脉病变的患者中CMVD的发生率为45%~60%。本研究显示在入选的有心肌缺血症状的无梗阻性冠状动脉病变的女性患者中,若以左心室整体CFR值<2.5为异常,则CMVD的发病率为48.9%,CFR异常组的中位年龄为62岁,与既往研究结果近似。目前认为,CMVD的危险因素与心外膜大血管动脉疾病(包括糖尿病、高血压、肥胖、高脂血症、吸烟和年龄)的危险因素没有区别[17-18],这些危险因素分别和协同作用导致CMVD[10, 19]。本研究针对女性这一单一性别人群进行研究时发现,经多因素校正后,除血脂异常(LDL-C升高)外,其他传统心血管危险因素与CMVD的发生并无明显关联,且CFR异常组在其他多项临床特征上与CFR正常组人群亦无差别,推测其原因,除考虑本研究样本量较小的局限性外,推测CFR值临界患者归入CFR异常组也是可能原因之一,由于放射性核素MPI定量显像在发现CFR异常方面较传统无创影像学方法具有更高的敏感性和准确性,使得本研究入组的CFR正常、临界以及异常的整体患者谱和构成较既往研究也有所不同。
总之,本研究表明LDL-C水平是非阻塞性冠状动脉疾病女性患者CFR异常的独立预测因素,LDL-C水平高于正常的女性,更容易合并CMVD。然而,本研究作为单中心回顾性观察性研究,也存在诸多局限性:首先,因样本量有限,未对LDL-C水平进行分层分析;其次,本研究所涉及的LDL-C水平由于方法学限制,无法对患者的用药情况加以精确记录与分析,因此对更准确揭示血脂异常与CMVD的关系有一定影响;最后,本研究未对患者进行远期随访,故无法对预测因素进行验证,未来尚需要较大样本量的前瞻性研究和长期随访进行分析验证与评估。
