缺血性脑卒中合并VBD的TCD特点及MRI影像特征分析
2022-11-21吴雪峰邵宝富
吴雪峰 陈 丽 邵宝富
淮安市第三人民医院影像科(江苏 淮安 223001)
缺血性脑卒中是常见的神经系统疾病,常发于老年人群,患者脑部血供系统障碍、最终导致脑组织坏死[1-2]。研究表明,12%~17%的缺血性脑卒中合并有椎基底动脉延长扩张症(vertebrobasilar dolichoectasia,VBD)[3]。VBD为基底动脉(basilar arterv,BA)、椎动脉(vertebral arteries,VA)异常扩张、延长疾病,先天性遗传、非溶酶体储存障碍性疾病、高龄、高血压均可导致VBD[4]。VBD患者BA、VA异常延长、扭曲、扩张,可造成多种神经功能损伤,如脑干受压、脑积水、缺血性脑卒中以及中枢性睡眠呼吸暂停综合征等,显著提高脑血管事件以及脑血管病死亡的可能性[5]。临床中常采用影像检测诊断VBD,而对于缺血性脑卒中合并VBD患者的影像征象研究较少[6]。经颅多普勒超声(transcranial doppler,TCD)可从颅骨薄弱处对颅底动脉进行血流分析,无创、高效,但同时因不能保证超声入射角度,因此精确度受到设备以及医生的影响;MRI也可清晰显示脑部血流情况以及组织状态,本研究对多例缺血性脑卒中合并VBD的TCD、MRI检查结果进行回顾性分析,为临床提供参考,结果如下。
1 资料与方法
1.1 研究对象选取2019年5月至2021年5月在本院接受治疗的缺血性脑卒中患者108例,并根据其是否合并有对VBD分为VBD组(21例)、NVBD组(87例)两组。两组患者的一般资料见下,均无统计学差异(P>0.05)。
纳入标准:患者符合缺血性脑卒中的临床诊断标准[7],急性起病,局灶神经功能缺损,患者存在语言障碍、一侧面部、肢体麻木,症状持续24h以上,且CT影像显示排除出血性脑卒中;CT检测显示,患者实属VBD,BA直径在4.5mm以上,其BA高度≥2级(BA分叉高度等级划分:0级:BA动脉分叉不高于鞍背;1级:不高于鞍上池;2级,BA动脉在鞍上池、第三脑室之间;3级:不低于第三脑室)或位置偏度≥2级(BA位置偏移度划分:0级:BA在鞍背、斜坡正中间;1级:BA在旁正中之间;2级:位于旁正中、边缘间隙;3级:桥小脑角或边缘以外);患者资料完备。排除标准:合并血管炎、继发性动脉扩张、结缔组织病变者;患者影像资料模糊;不适宜进行MRI检测者;CT显示脑出血者。
1.2 方法
1.2.1 一般资料 根据所有患者的电子病历,统计记录其基本信息,包括性别、年龄、合并症(高血压、糖尿病、高血脂)、血清低密度脂蛋白胆固醇(low density liptein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high density liptein cholesterol,HDL-C)、同型半胱氨酸(homocysteine,Hcy)水平。
1.2.2 TCD检测 采用多普勒彩色超声诊断仪(DWL Doppler BOX)对两组患者进行TCD检查。检测BA、左侧椎动脉(left vertebral arteries,LVA)、右侧椎动脉(right vertebral arteries,RVA)三处的收缩期峰值血流速度(peak systolic velocity,PSV)、舒张末期血流速度(end diastolic velocity,EDV)、平均血流速度(mean blood flow velocity,MFV),并计算搏动指数(pulsatility index,PI)=(PSV-EDV)/MFV,同时测量记录两组患者BA、VA的直径均值以及BA分叉高度等级。
1.2.3 MRI检测 磁共振血管造影(magnetic resonance angiography,MRA):采用联影MRI(UMR 510)对患者进行头颈部扫描,行T2WI、T1WI、DWI、三维时间飞跃法(3D-time of flight,TOF)、T2-FLAIR序列,矩阵384*384,FOV为220*194mm、层厚1.4mm、TE=1.4mm、TR=22ms。后将MRA图像输入Uws-MR处理工作站进行图像重建,以全方位观察患者BA、VA情况。根据MRA影像资料评估患者是否合并有后循环微出血、椎基底动脉夹层、合并椎基底动脉瘤,并评估血管斑块情况。狭窄百分比=(1-狭窄段直径/狭窄近端正常直径)*100%(参考管腔面积选择近端非闭塞管腔);斑块重构指数=病变血管外面积/参考血管外面积,斑块负荷=血管壁面积/血管外面积*100%。
1.3 统计学分析采用SPSS 20.0软件处理数据。计数资料以n(%)表示,行χ2检验;计量资料以()表示,两组间行独立t检验。检验水准为α=0.05。

表1 两组患者一般资料的比较[n/(%)]
2 结 果
2.1 两组患者BA、LVA血流动力学对比VBD组患者BA处的MFV、PI小于NVBD组(P<0.05),两组LVA、RVA处的MFV、PI差异均无统计学意义(P>0.05),见表2。

表2 两组患者BA、LVA血流动力学对比
2.2 两组患者BA、VA直径以及BA分叉高度对比两组患者的VA直径均值并无差异(P>0.05),而VBD组患者BA直径均值、分叉高度评级均大于NVBD组(P<0.05),见表3。

表3 两组患者BA、VA直径以及BA分叉高度对比
2.3 两组患者合并症对比VBD组患者合并椎基底动脉夹层、椎基底动脉瘤比例均大于NVBD组(P<0.05),两组后循环急性脑梗死发生率并无差异(P>0.05),见表4。
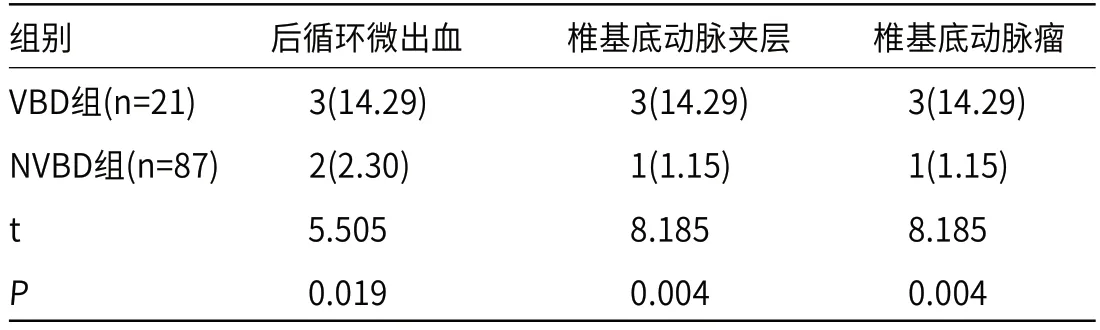
表4 两组患者合并症对比
2.4 两组患者BA、VA的MRI影像检测结果对比两组患者斑块形成部位血管狭窄程度、斑块重建指数差异无统计学意义(P>0.05),VBD组BA、VA的斑块负荷低于NVBD组(P<0.05),见表5。

表5 两组患者BA、VA的MRI影像检测结果对比
2.5 病例分析患者,男性,70岁。经临床检测确证为缺血性脑卒中合并VBD。图1A为TCD检测图像,可见基底动脉流速明显减低,图1B为颅脑MRI T2WI 轴位图,箭头所示为扩张的基底动脉;图1C为MRA图,箭头所示为扩张的基底动脉。

3 讨 论
VBD是较为少见的颅内病变,无显著临床特征,尤其是缺血性脑卒中合并VBD患者更不易诊断。VBD常伴有高频率的主动脉、冠状动脉、脑白质异常,与脑小血管病相关[8]。基质金属蛋白酶的异常表达是诱发VBD的主要基质,抗蛋白酶/基质金属蛋白酶水平失衡最终可导致中层弹性模破裂,损伤平滑肌[9],严重威胁患者生命安全,提高缺血性脑卒中合并VBD的诊断精确度十分重要。
LVA、RVA在汇入BA后形成分层,导致血流在椎基底动脉汇合处不充分混合,而VBD即从此处开始向远端扩张。在本研究中,VBD组患者BA的MFV小于NVBD组,这是由缺血性脑卒中合并VBD者的颅内动脉扩张所导致的。BA血管延长,管腔扩张会降低脑部后循环供血功能,导致血流动力学改变[10]。矣方圆等人[11]的研究中指出,急性脑卒中合并VBD患者的循环血流速度以及动脉搏动均减慢,本研究结果与其一致。TCD操作简单、重复性佳,可以对患者进行长期、连续的检测,是颅底血流动力学检测的无创方法;但同时也存在一些问题,老年人、妇女的颅骨较厚,阻碍了超声穿透,由此仅能探测颅外动脉血流情况。
本研究结果显示,VBD组患者的BA、VA直径均值大于NVBD组,同时VBD组患者的BA分叉高度评级也高于NVBD组。分析原因,这是因为VBD患者双侧血管血流速、流量均不同,BA血管壁不同部位的壁面剪切力不同,当机体内皮细胞感知后会向平滑肌传递舒张信息,最终导致BA逐渐扩张、管径增大,诱发血管适应性重建[12]。VA汇合角影响BA血流动力学,长期的单一流的血流冲击导致BA偏向未发生VBD一侧[13],因此VBD为BA弯曲的独立危险因素,BA分叉也更加严重。
VBD组患者后循环急性脑梗死、合并椎基底动脉夹层、合并斑块占比高于NVBD组,说明急性脑卒中合并VBD患者的病情发展更加危及。这可能是因为脑部血流动力学改变会增加动脉粥样硬化可能性,同时动脉粥样硬化会使患者动脉血管壁增厚、弹性降低,搏动以及血液压力会进一步导致血管的扩张、弯曲。彭艳芳等人[14]的研究中也指出,VBD会促进动脉粥样硬化、促使慢性脑部低灌注的发展,增加治疗难度。VBD组患者BA、VA的斑块负荷低于NVBD组,可能也与此有关。张恒等人[15]的研究中也指出,VBD患者的血流、血压增加,血管异构会导致内皮细胞MMP、生长因子-1等增加,导致血管壁内弹力层损坏,血流动力学、剪切应力改变也可促使不稳定斑块的形成。
综上所述,缺血性脑卒中合并VBD患者的TCD、MRI影像特征与未合并VBD患者存在显著差异,合并VBD患者的BA直径均值、MFV以及PI更大,更可能合并斑块/椎基底动脉夹层,临床中可根据缺血性脑卒中患者的TCD、MRI影像检测结果综合分析其是否合并有VBD,为其临床治疗方案提供参考,及时采取正确治疗措施。
