基于专科化发展的胆囊切除术经济学成本分析
2022-11-11高志慧辛艳磊郑博豪刘厚宝
沈 盛, 高志慧, 辛艳磊, 郑博豪, 刘厚宝, 锁 涛
(复旦大学附属中山医院普外科 复旦大学胆道疾病研究所复旦大学附属中山医院胆道疾病诊疗中心,上海 200032)
普通外科是外科领域中极为重要的学科,而随着学科发展,已经从传统的“全科”型逐步细化成各个有明确分工的亚专科,比如胃肠、结肠直肠、肝、胆、胰、甲状腺及乳腺等亚专科[1]。专科化发展带来了更精细、更专业、更规范的治疗方案。不少研究表明,相较于“全科”医师,专科医师诊治方案更合理,并发症少,预后相对好[2-3]。因此,专科化发展一直备受关注与重视,目前正在实行的专科医师规范化培养制度就是其备受重视的体现。
对于复杂或罕见疾病,专科医师的诊治优势毋庸置疑,而对于胆囊良性疾病这类常见疾病,特别是诊治方案在专科化发展前已基本成熟者,虽然相应专科医师相较于非专科医师有更多的诊治机会与病例数,其手术更熟练且安全[2-3],但在经济成本学角度是否同样具有优势,还有待明确,且在当前的医疗体系中,经济学成本的评估越来越重要[4-5]。因此,本文收集了笔者所在医院近十年的胆囊切除术住院费用等相关数据开展回顾性研究。
材料与方法
一、数据收集
本中心(复旦大学附属中山医院)自2009年起全面实行电子病历。在2009年1月1日至2018年12月31日间,首先以出院诊断中含有“胆”“壶腹”“十二指肠乳头”或“黄疸”为搜索字段,并以手术名称中含有“胆囊切除”或“LC”为搜索字条,提取10年间在我院行胆囊切除术的病例,再剔除行胆囊切除术同时行其他手术的病人。最终进行人工复核,核对手术诊断与手术方式是否符合胆囊良性疾病行单纯胆囊切除术。经复核后的病例用于后续分析。其中数据检索和人工复核由不同的研究者分开进行。
二、评价指标
本院普外科前期通过成立专业组,对各疾病按部位进行划分,并在诊治与研究中有一定的倾向。各专业组均长期致力于相关疾病的诊治并积累了丰富的临床经验。正式且规范的亚专科成立于2015年,并逐步进行专科建设与培养。胆囊切除术作为一个极为常见的治疗方式,除胆道外科医师外,所有普外科医师同样也会在日常诊疗中开展,拥有极大的疾病群体。基于此,本研究以术者是否为胆道专科医师将数据分为专科组与非专科组,以住院总费用、药费、护理费用、住院时长作为卫生经济学成本指标,评价两组诊疗模式在住院期间的差异。另外分别分析2009—2014年以及2015—2018年两组开腹及腔镜胆囊切除术的情况。
三、统计学方法
应用SPSS 25.0软件分析数据。计量资料以均数±标准差表示,符合正态分布时,采用t检验。计数资料采用χ2检验。P<0.05为差异有统计学意义。
结 果
一、一般信息
纳入胆道疾病病例共28 034例,其中男13 869例,女 14 165例,平均年龄(58.5±13.6)岁,行手术治疗21 591例。行胆囊切除术共15 611例。剔除行胆囊切除术同时行其他手术的病人,最终进行人工复核,纳入统计的病例为11 635例。其中男4 803例,女6 832例,平均年龄(54.4±13.2)岁,腹腔镜手术10 616例,涉及粘连松解共351例。病例筛选流程见图1。
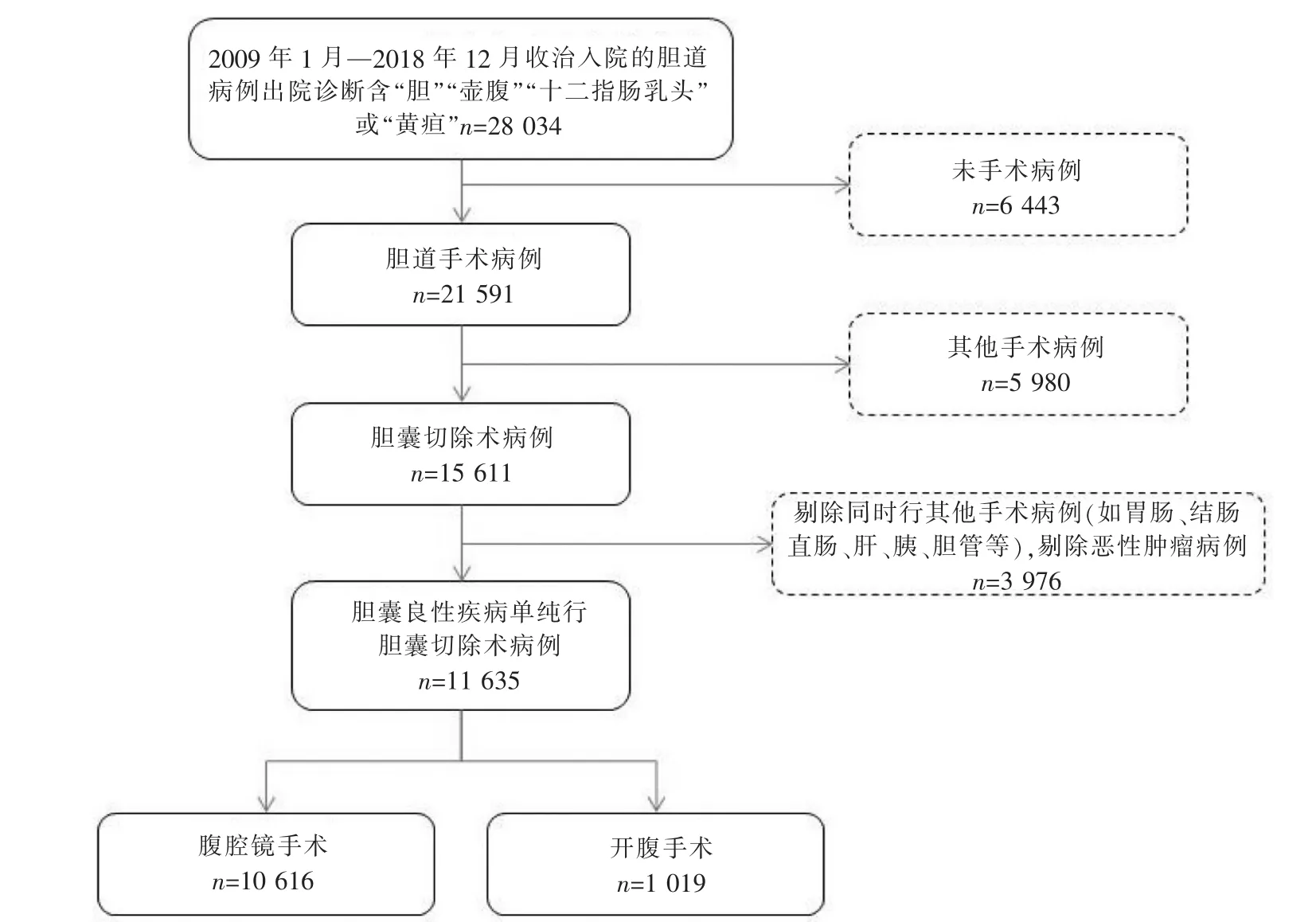
图1 病例筛选流程图
专科组病人为4 350例,平均年龄 (55.23±13.06)岁,非专科组为7 285例,平均年龄(53.97±13.29)岁,专科组病人平均年龄明显高于非专科组(P<0.001)。但按70岁高龄进一步分层分析显示,两组差异无统计学意义(P=0.180)。专科组男1 862例(42.80%),女2 488例(57.20%),非专科组男2 941例(40.37%)、女4 344例(59.63%),女性病人占总数的58.72%,女性占比专科组低于非专科组(P=0.01)(见表 1)。
表1 两组一般信息[±s/n(%)]
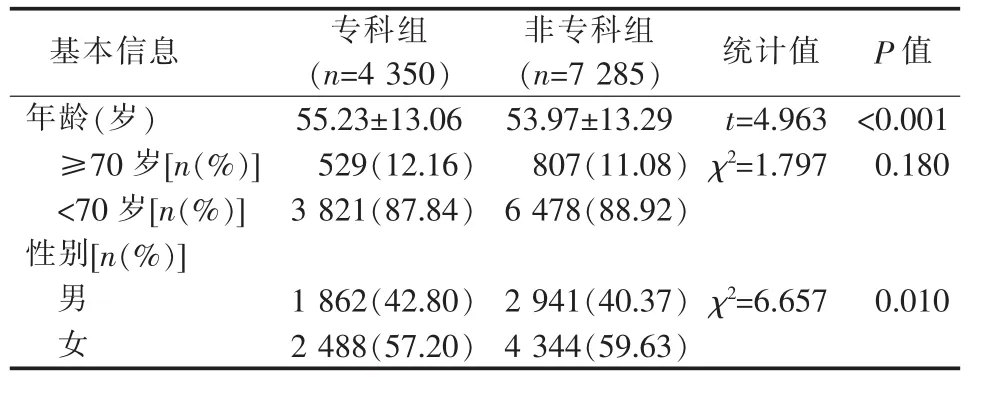
表1 两组一般信息[±s/n(%)]
基本信息 专科组(n=4 3 5 0)非专科组(n=7 2 8 5) 统计值 P值年龄(岁) 5 5.2 3±1 3.0 6 5 3.9 7±1 3.2 9 t=4.9 6 3 <0.0 0 1≥7 0岁[n(%)] 5 2 9(1 2.1 6) 8 0 7(1 1.0 8) χ 2=1.7 9 7 0.1 8 0<7 0岁[n(%)] 3 8 2 1(8 7.8 4) 6 4 7 8(8 8.9 2)性别[n(%)]男1 8 6 2(4 2.8 0) 2 9 4 1(4 0.3 7)χ 2=6.6 5 7 0.0 1 0女2 4 8 8(5 7.2 0) 4 3 4 4(5 9.6 3)
专科组胆囊良性疾病手术2009年全年仅149例胆囊切除手术,2018年为1 071例,其中腹腔镜手术占比2009年为75.84%(113例),2018年为95.14%(1 019例)。非专科组2009—2016年每年手术量约在800例左右,2017—2018年每年仅500余例,而腹腔镜手术占比在87.17%~93.37%(465~825例)(见图2)。腹腔镜与开腹手术方式的分布,两组在10年间差异无统计学意义(P=0.198)。2009—2014年专科医师组腹腔镜手术占比低于非专科组(P<0.001),但在2015年后,专科组的腹腔镜手术比例自84.94%提升至94.70%,提高约10%,明显高于同期的非专科组(P<0.001)(见表2)。
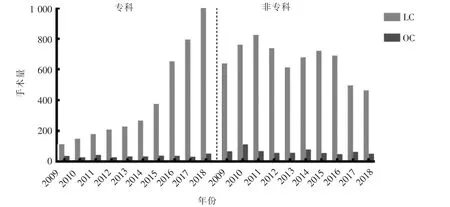
图2 2009—2018年两组行胆囊切除手术量比较

表2 两组手术方式比较[n(%)]
二、住院成本分析
专科组与非专科组总费用分别为(15 721.60±9 888.82)元和(12 529.88±9 382.23)元,手术费分别为(5 110.43±1 416.40)元和(4 601.24±1 601.65)元,耗材费分别为(4 458.73±2 967.35)元和(4 080.49±2 377.83)元,药费分别为(1 808.32±2 771.20)元和(1 562.51±3 648.92)元,自费药费分别为(806.63±1 285.11)元和(637.14±1 071.00)元,护理费分别为(165.24±296.55)元和(129.24±398.01)元,各类费用及总费用均是专科组明显高于非专科组(P<0.001)(见图3)。专科组的手术数量从2009年仅占总量的17.43%逐年递增至2018年的67.49%。平均总费用两组在2015—2018年期间较2009—2014年期间分别增长了4 665.20元和4 391.45元,但专科组2009—2014 年为(12 502.07±8 506.41)元,2015—2018年为(17 167.27±10 123.69)元,较非专科组两个时间段的总费用[(10 967.40±8 343.07)元和(15 358.85±10 439.73)元]明显升高(P<0.001)(见图4)。手术费专科组在2009—2014年为(4 406.47±1 389.18)元,低于非专科组的(4 573.84±1 495.12)元,而在2015—2018年期间专科组明显升高[(5 426.53±1 310.95)元比(4 650.85±1 777.60)元]。药费与护理费,专科组由 2009—2014 年的(1 500.45±2 547.44)元和(106.17±230.17)元,增加到 2015—2018年的(1 946.56±2 855.63)元和(191.77±318.42)元,非专科组由 2009—2014年的 (1 216.09±3 615.81)元和(89.10±327.10)元,增加到 2015—2018年的(2 189.73±3 625.52)元和(201.93±493.33)元。 专科组的药费及护理费从高于非专科组转为明显低于非专科组(P均<0.001)。
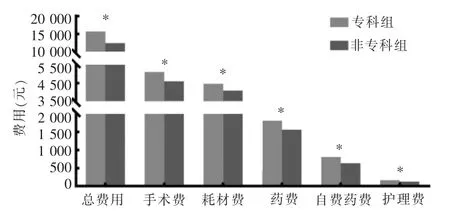
图3 两组各类费用比较
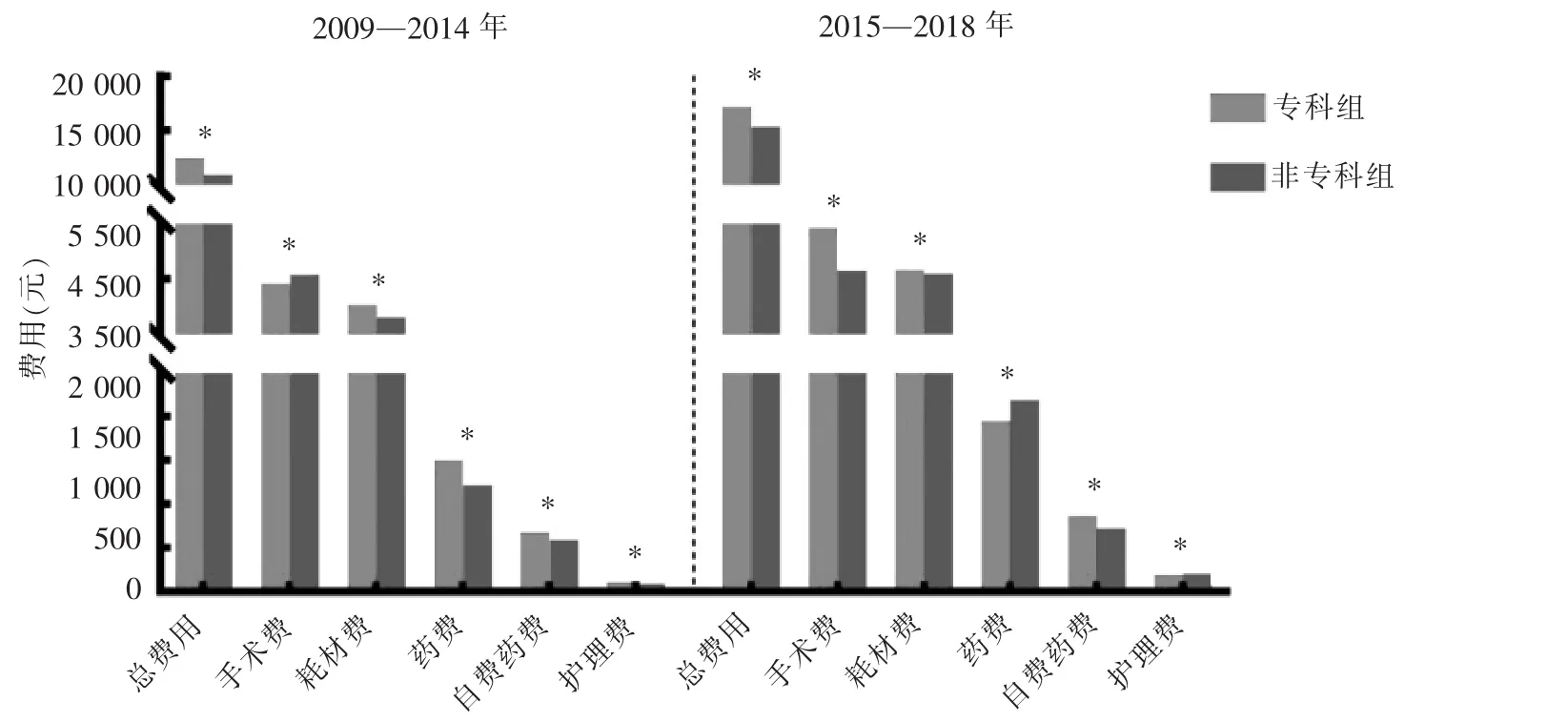
图4 2009—2014年与2015—2018年两组各类费用比较
专科组的平均术后住院时间为(2.51±2.39)d,明显高于非专科组(2.50±2.87)d(P<0.001)。专科组由2009—2014年期间平均住院时间2.81 d降至2015—2018年期间的2.38 d,从明显高于非专科组转为明显低于非专科组(P<0.001)(见图5)。
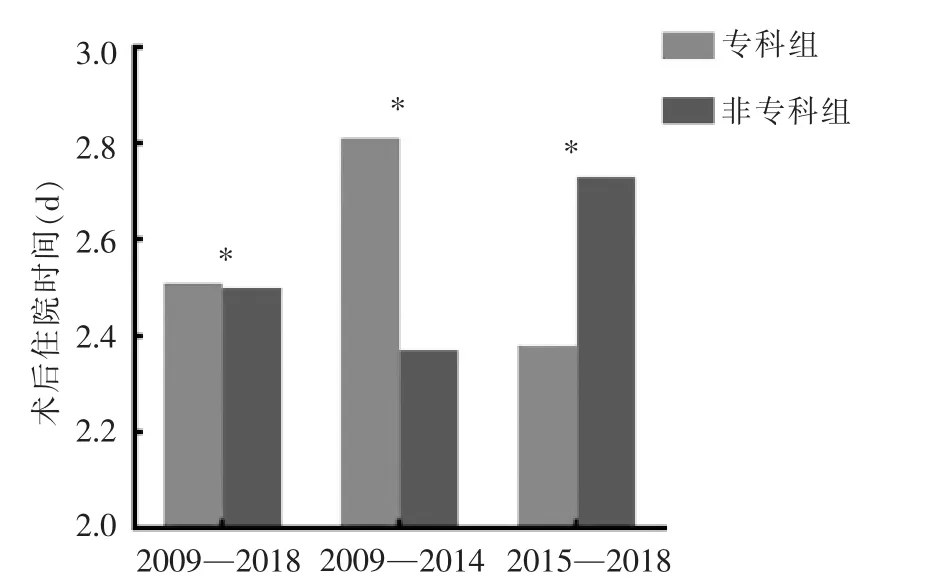
图5 10年间两组术后住院时间比较
讨 论
随着学科的持续发展,各学科都向专业化精准化规范化迈进,这是现代学科发展的必然趋势。普通外科作为外科领域最大的学科,其专业化发展早在20世纪90年代已逐步推进,胃肠外科[6]、结肠直肠外科[7]、甲状腺乳腺外科[8]、疝与腹壁外科、肝胆胰外科[9]等开始逐步细化与分工,各尽其职,使临床诊疗逐步向专病化发展[10]。21世纪以来,相关的专科发展开始步入正轨,有不少研究比较专科医师与非专科医师在手术范围、根治程度、并发症以及预后的差异,发现专科医师诊治的疗效显著优于非专科医师,这进一步证实了专科化发展有益于病人,同时也有益于临床研究的开展。
在专科化发展后,各类疾病的诊疗均呈现规范化、精准化[9,11]。专科医师在对专病诊疗时严格遵守标准化流程,特别是术前辅助检查的完善、术中细节的处理、术后严密的监测等。这虽然显著提高安全性及疗效,但同时可能带来较高的诊疗费用。这部分增长的诊疗费用在肿瘤病人看来可能并不显著,却能换来更好的预后[12-13],并非专科化发展的缺陷。对于临床常见病、多发病,特别是良性疾病,可能会影响病人在诊疗期间的满意度及依从性,并最终影响疗效。因此,本研究以临床最常见的胆囊良性疾病为例,来分析专科化发展及规范化治疗后行胆囊切除术的病人在诊疗费用及住院时间上是否存在差异,希望从卫生经济学角度探讨专科化发展对临床常见病诊疗的优劣。
本研究首先分析10年来单中心行胆囊切除术手术量,结果发现专业组10年来手术量显著攀升,从2009年149例飙升至2018年的1 071例,同时腹腔镜手术占比也显著提升,从75.84%到95.14%。提示学科发展在进一步细化后,专病专科的优势逐步显现,病人更愿意在有专科经验的医师处就诊。腹腔镜占比的提高,说明除医师技术提高外,在病人总数显著升高的同时,更多的典型胆囊良性疾病就诊于专科医师处。研究发现,2009—2014年专科医师腹腔镜手术占比反而低于非专科组,而在2015年胆道专科正式成立后占比则显著提高。究其原因,可能在专业组发展的早期,更多的困难性胆囊或有疑似胆囊癌变者就诊于专业组。在学科发展的早期,专科医师在保证安全的前提下,可能更愿意选择开腹手术来解决困难性胆囊的问题。同时对于疑似胆囊癌变的病人,为减少意外胆囊癌发生以及预防胆囊癌的腹腔内播散,早期本学科对于腹腔镜手术指征掌握极为严格。随着术前检查技术的提高以及对于胆囊良性疾病癌变理念的认识深入,对于胆囊良性疾病是否癌变的评估更精准。因此,在2015年后胆囊切除更规范,腹腔镜手术量也得到显著提升,提升比例约10%,显著高于同期非专科组。
本研究随后分析10年来单中心卫生经济学数据,探讨专科化发展对诊疗费用的影响。结果显示10年来总费用和其中的各类费用专科组均较高,提示专科组卫生经济效益差。以2015年为分水岭再次分析,结果显示手术费用前5年专科组较低,后5年专科组显著升高,而药费及护理费后5年显著下降。分析原因,结合临床工作经验,笔者考虑可能与专科组中总的复杂病例占比较高有关,导致人均费用专科组高于非专科组。但由于复杂病例难以通过客观数据界定,因此还需进一步合理建立划分标准,才能明确具体原因。将费用细化后,对于手术费用的变化,笔者考虑可能与手术收费模式以及复杂病例占比两个因素有关。早期对于胆囊切除手术的收费模式单一,无法体现手术的复杂程度。近年来随着医疗改革,这一情况得到显著改善。专科组因为复杂病例占比高,复杂情况能在手术费用上得到体现,人均手术费用明显高于非专科组。但随着治疗的规范化,本学科对于胆囊良性疾病病人,既根据治疗原则尽早进行手术治疗,减少甚至无手术前用药,同时对于术后预防性使用抗菌药物极为严格,常规术后并不预防性使用,因此药费显著降低。护理费从升高到降低的变化,则表明病人住院时间减少,也充分说明专科组复杂病例占比较高。因此早期住院时间较长,而随着规范化治疗的发展,加上技术提高等因素,住院时间缩短,护理费也显著下降。
本研究对住院时间也进行分析,结果显示专科组前5年显著高于非专科组,后5年则显著降低。这与前5年专科组的治疗方式在保证安全的前提下,对于复杂、困难的胆囊病例以及有疑似癌变的病例选择开腹手术有关。在技术提升、治疗理念提高、诊治规范化后,专科组腹腔镜手术比例显著升高,也能顺利地解决较多困难性胆囊疾病,从而使得病人恢复更好,术后住院时间缩短。这也从一定程度上体现专科医师对于专病治疗疗效的优势。综合本研究结果,笔者认为专科化发展积极推动胆囊良性疾病诊疗的规范化,其可能由于标准化、精准化的围术期管理使总费用偏高,但病人恢复更快,安全性更高。同时,专科化发展后,社会上对于专科的认同感及信任感提升,使更多的专病就诊于专科医师,特别是复杂、困难的专病聚集于专科医师处。
本研究基于卫生经济学角度,对于病情的复杂程度以及胆囊良性疾病的种类等未详细评估与分组,未就相同难度的胆囊切除手术进行对比分析,无法体现出专科与非专科组在细化诊治胆囊良性疾病后的卫生经济学差异。这是本研究的不足之处。笔者也将在后续研究中进一步细化胆囊良性疾病的分类与分级,从而提高研究结果的说服力。
本研究从卫生经济学角度分析临床常见病——胆囊良性疾病行胆囊切除术在专科医师与非专科医师之间的诊治差异。发现专科医师病例数更多,复杂病例可能也更多,而治疗可能更安全有效,恢复更快,但诊疗费用更高。这是整个外科专科化发展的趋势。如何改进专科化发展的这一缺陷,逐步降低住院费用,使病人更大程度获益,仍是专科发展需思考与解决的问题。
