口腔癌预后及生存质量的影响因素研究*
2022-11-08刘静鲍光辉周权
刘静,鲍光辉,周权
(湖南省常德市第一人民医院1.口腔科;2.科教科,湖南 常德 415700)
口腔癌是世界上最常见的10 种癌症之一,多发生于低收入或中等收入国家,是东南亚地区排名前四的癌症,包括舌癌,颊癌,牙龈癌,口底癌,唇癌等[1-2]。与口腔癌有关的各种病因和危险因素包括:烟草、酒精、饮食和营养、病毒、辐射、种族、家族和遗传易感性等。近年来在癌症诊断和治疗方面取得了一些进展,但口腔癌患者的5 年生存率在过去几十年中一直保持在较低的50%左右[3-4]。因此,分析口腔癌患者愈后的影响因素对提高其生存率,延长患者生存期具有重要意义。在口腔癌患者的诊断、治疗过程中,患者的生理功能、美容外观和心理健康都会受到不同程度的影响,其生存质量严重降低[5]。在癌症已经变为“慢性癌症”的现代社会,生活质量已经成为了解患者的生存情况及其治疗的长期影响的重要考虑因素[6]。口腔癌术后生存质量评价量表有:华盛顿大学生存质量问卷(UW-QOL),欧洲癌症研究与治疗组织头颈癌特异性模块(EORTC QLQ-C30/H&N35),口腔健康程度影响量表(OHIP),头颈部肿瘤患者生存质量测定量表(FACT-H&N),简明健康状况调查表(SF-36)等。其中UW-QOL 中文版第四版因其良好的可接受性,可操作性,有效性而被广泛应用于头颈部肿瘤生存质量评估[7]。本研究通过对本地区口腔癌患者的分析,探讨其预后的影响因素及其对术后生存质量的影响。
1 资料与方法
1.1 一般资料
本研究选取湖南省常德市第一人民医院口腔颌面外科2016 年1 月至2020 年12 月收治的口腔癌患者为研究对象。纳入标准:①经病理检查诊断为口腔癌并接受手术治疗;②术前未合并其他部位恶性肿瘤;③配合随访调查。排除标准:①曾患有其他恶性肿瘤;②因其他全身疾病死亡;③随访资料不全。依据纳入和排除标准,本研究共纳入389 例口腔癌患者。
1.2 观察指标及评价标准
收集患者的临床资料,包括住院号,姓名,性别,年龄,婚姻状况,术前吸烟,饮酒,咀嚼槟榔个人史,全身疾病史,原发灶大小,颈部淋巴结转移数目,肿瘤TNM 分期,及术后转归情况,分析口腔癌患者预后的影响因素。使用UWQOL 中文及版第四版对术后存活患者日常生活中12 个条目进行调查,包括疼痛,外貌,行动,娱乐,吞咽,咀嚼,语言,肩功能,味觉,唾液,情绪,焦虑。每项条目得分为0~100分,得分越高表示患者生活质量越好,采用Likert 积分法,UW-QOL 评分由每条目得分相加/12 得到。分析不同特征的口腔癌患者的UW-QOL 评分。
1.3 随访方法
门诊与电话随访结合,提醒患者及时复查并完成问卷调查。末次随访时间为2021 年12月。
1.4 统计学方法
采用R 软件对数据进行统计分析。计数资料以百分率(%)表示,采用χ2检验;计量资料以均数±标准差()表示,两组间比较采用t检验,多组间比较采用单因素方差分析;绘制Kaplan-Meier 生存曲线,并采用Cox 比例风险回归模型进行多因素分析。P<0.05 为差异有统计学意义。
2 结果
2.1 口腔癌患者一般资料分析
本研究纳入的389 例口腔癌患者,通过随访得知,存活组322例,死亡组67例。通过比较,两组患者的性别,婚姻状况,吸烟史,饮酒史,高血压病史,糖尿病病史,肿瘤原发灶大小间差异均无统计学意义(P>0.05)。两组患者的年龄、嚼槟榔史、颈部淋巴结转移数目、TNM 分期间差异有统计学意义(P<0.05)。见表1。

表1 口腔癌患者存活组和死亡组的一般临床特征比较
2.2 口腔癌患者预后的影响因素分析
对389 例口腔癌患者进行单因素分析,不同性别,婚姻状况,吸烟史,饮酒史,高血压病史,糖尿病病史,原发灶大小的患者生存时间比较,差异均无统计学意义(P>0.05);不同年龄,嚼槟榔史,淋巴结转移数目及TNM 分期的患者生存时间比较,差异有统计学意义(P<0.05)。将单因素分析中差异有统计学意义的因素或有重要临床价值的变量纳入Cox 比例风险回归模型进行分析,结果表明,嚼槟榔与否,原发灶大小,淋巴结转移数目,TNM 分期是影响口腔癌患者预后的独立危险因素。见表2。

表2 影响口腔癌患者预后的单因素及多因素分析

续表2 影响口腔癌患者预后的单因素及多因素分析
2.3 口腔癌患者预后的影响因素分析
将口腔癌患者术后生存时间作为因变量,将嚼槟榔与否作为自变量绘制Kaplan-Meier 生存曲线,见图1。将原发灶大小作为自变量绘制Kaplan-Meier 生存曲线,见图2。将颈部淋巴结转移数目作为自变量绘制Kaplan-Meier 生存曲线,见图3。将TNM 分期作为自变量绘制Kaplan-Meier生存曲线,见图4。

图1 有无嚼槟榔个人史的口腔癌患者术后生存曲线

图2 不同原发灶大小的口腔癌患者术后生存曲线

图3 不同颈部淋巴结转移数目的口腔癌患者术后生存曲线
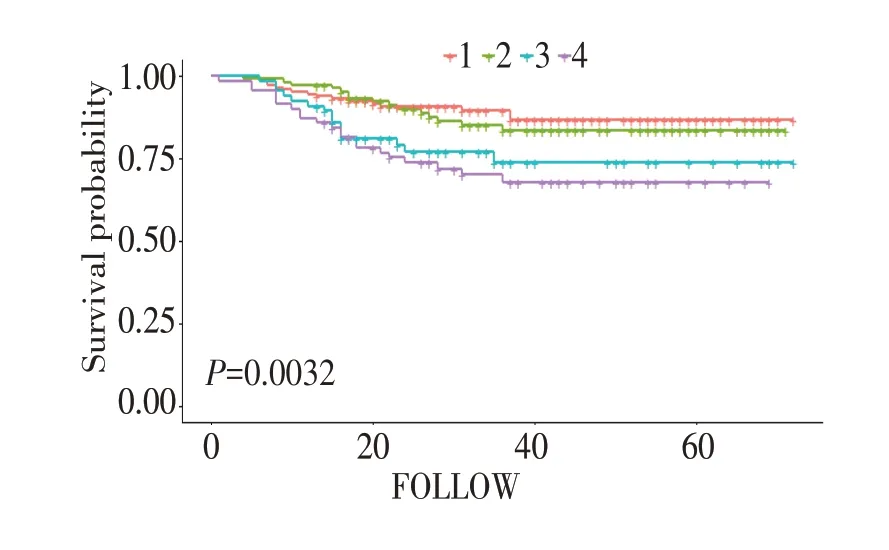
图4 不同TNM 分期的口腔癌患者术后生存曲线
2.4 影响口腔癌患者术后UW-QOL 评分的因素分析
322 例存活组口腔癌患者中,不同性别,吸烟史,饮酒史,嚼槟榔史,高血压病史,糖尿病病史,原发灶大小,TNM 分期患者的术后UW-QOL评分比较,差异无统计学意义(P>0.05);婚姻状况中的患者术后UW-QOL 评分较高,差异有统计学意义(P<0.05)。见表3。
表3 影响口腔癌患者术后UW-QOL 评分的因素分析(n=322,,分)

表3 影响口腔癌患者术后UW-QOL 评分的因素分析(n=322,,分)
续表3 影响口腔癌患者术后UW-QOL 评分的因素分析(n=322,,分)

续表3 影响口腔癌患者术后UW-QOL 评分的因素分析(n=322,,分)
3 讨论
口腔癌是一种发生在口腔的恶性肿瘤,传统上将其定义为鳞状细胞癌,是因为在口腔领域90%的癌症在组织学上均起源于鳞状细胞[8]。影响大多数疾病的两个主要因素是遗传和表观遗传因素,口腔鳞状细胞癌的发展亦受这两个因素的影响,包括烟草、酒精、饮食和营养、病毒、辐射、种族、家族和遗传易感性、鹅口疮、免疫抑制、使用漱口水、梅毒、牙齿因素、职业风险和伴侣等[3]。一项牙周炎与口腔癌关系的病例对照研究发现,口腔癌的发病率与个体的性别之间存在显著相关性[9]。研究发现,口腔癌发病率和死亡率具有性别特异性,男性的发病率和死亡率高于女性[4,10]。本研究中,口腔癌患者男女比例达10.11∶1,与此相符。但单因素分析显示,不同性别的口腔癌患者的预后比较,差异无统计学意义(P>0.05),与上述研究不符,分析原因可能与样本量及纳入标准不同有关。在一项口腔癌多中心研究中,患者的平均年龄为(58.37±15.77)岁[11]。本研究中,患者的年龄平均值为54.19岁,与上述研究相符。有报道发现,年龄是口腔癌预后的独立影响因素[12]。本研究中,单因素分析显示,不同年龄口腔癌患者的预后比较,差异有统计学意义(P<0.05),多因素分析显示,年龄并不是口腔癌患者预后的独立危险因素,差异无统计学意义(P>0.05),与上述研究不符,分析原因可能是因为年龄因素对预后的影响较弱或与其他因素重叠。
在口腔癌的众多危险因素中,烟草和酒精被认为是主要危险因素。流行病学研究确定了吸烟与口腔癌之间的关系[13]。德国的一项研究表明,吸烟是最重要癌症风险因素,烟酒混用会增加患癌风险,高达30% 的癌症死亡是由吸烟引起的。此外,11%的人口经常接触二手烟,吸烟与口咽癌等有因果关系[14]。有证据表明,酒精的作用受编码乙醇代谢酶(如酒精脱氢酶、醛脱氢酶和细胞色素P450 2E1)、叶酸代谢和DNA 修复的基因多态性的调节。饮酒发挥其致癌作用的机制尚未完全确定,尽管可能的事件包括:乙醛的遗传毒性作用,乙醛是乙醇的主要代谢物;增加雌激素浓度;作为烟草致癌物的溶剂;产生活性氧和氮;和叶酸代谢的变化[15]。本研究中,是否有吸烟、饮酒史的口腔癌患者预后差异无统计学意义(P>0.05),与上述研究结果不符,可能与样本量不足相关。在湖南省,咀嚼槟榔的习惯普遍存在。有研究表明,嚼槟榔与口腔癌患者预后不良之间存在显著关联[16],亦有研究显示,未发现嚼槟榔能独立升高口腔癌的发病风险[17]。最近,大量研究集中在槟榔成分的致癌、致突变和遗传毒性潜力上。使用DNA 损伤、细胞毒性和细胞增殖试验对口腔黏膜成纤维细胞进行的体外研究已经表明一些必需的槟榔成分具有遗传毒性,细胞毒性,并且还刺激细胞增殖。研究表明,槟榔中的活性氧(ROS)、甲基化剂和活性代谢中间体可诱导各种DNA 损伤[18]。本研究中多因素分析表明,嚼槟榔是影响口腔癌患者预后的独立因素(P<0.05),因此,在口腔癌高危人群及口腔癌患者检查随访过程中,加强口腔健康教育,个人生活习惯建议具有重要意义。
在韩国一项探讨高血压与上呼吸消化道癌风险之间关联的研究中,高血压是口腔癌预后的危险因素,未经治疗的高血压患者口腔癌的预后不良的风险较高[19]。一项在国内8 个城市进行的多中心大样本病例-对照研究发现,高血压在病例组和对照组之间差异有统计学意义(P<0.05)[20]。本研究中,高血压与口腔癌患者的预后无明显相关性(P>0.05),与上述研究不符,可能存在高血压分级不细,有进一步研究的必要。近年来,越来越多的研究探讨了糖尿病在癌症中的作用,报告了糖尿病和癌症的共存。越来越多的证据表明,糖尿病患者患多种癌症的风险更高,包括口腔癌,胰腺癌、肝癌、妇科癌、结肠直肠癌和乳腺癌,因此“糖尿病性肿瘤病”正在成为糖尿病的并发症之一。糖尿病可能通过导致DNA 突变积累的氧化损伤和/或通过易患病毒感染的免疫功能障碍导致癌症的发展。由于共同的风险因素,例如胰岛素样生长因子-1 增加和肥胖,癌症和糖尿病可能同时发生,但这两种疾病之间没有明确的生物学联系[21]。另一项在台湾的研究表明,糖尿病与口腔癌的发生及预后没有显著相关性[22]。本研究中,糖尿病与口腔癌患者的预后无明显相关性(P>0.05),与上述研究相符,对于患有糖尿病的口腔癌患者术后恢复仍可进一步进行探讨。
研究报道,肿瘤原发灶T 分期与颈部转移淋巴结包膜外侵犯的发生率之间差异无统计学意义(P=0.306)[23]。亦有研究报道,根据肿瘤原发灶大小确定的手术安全切缘在晚期口腔癌的局部复发中具有重要意义[24]。本研究中,肿瘤原发灶大小在与口腔癌预后关系的单因素分析中,差异无统计学意义(P>0.05),但在多因素分析中,差异有统计学意义(P<0.05),故将其纳入多因素分析中,其结果与上述研究结果相符。有研究报道,在约33% 的口腔癌患者中观察到淋巴结转移(lymph node metastasis,LNM),尽管根据原发肿瘤的位置存在相当大的差异[25]。颈部淋巴结阶段(由转移淋巴结的大小、数量和侧向性决定)和其包膜外扩展一直被证明与不良预后独立相关[26]。区域淋巴结转移(N 期)是头颈部鳞癌最强的预后因素,与没有颈部淋巴结受累的患者相比,颈部淋巴结受累患者的生存率降低约50%[27]。本研究中,颈部淋巴结转移数目是口腔鳞癌预后的独立危险因素,在图3中,术后不同淋巴结转移数目的口腔癌患者生存曲线区分明显,其差异有统计学意义(P<0.05),与上述研究结果相符。研究报道,TNM分期与口腔癌患者的预后相关,TNM 分期越高,肿瘤越易侵犯和压迫周围组织,且易造成淋巴结及血管转移[28]。本研究中,TNM 分期是口腔癌预后的独立影响因素(P<0.05),与上述研究相符。近来,关于美国癌症联合委员会(American Joint Committee on Cancer,AJCC)和国际抗癌联盟协会(Union for International Cancer Control,UICC)共同更新发布的肿瘤TNM 分期第8 版的研究逐渐增多,其对口腔癌预后是否更精准有待进一步研究。
本研究对322 例口腔癌术后生存患者的生活质量进行评估后发现,不同婚姻状况的患者术后UW-QOL 评分比较,差异有统计学意义(P<0.05),已婚的患者UW-QOL 评分高。表明婚姻能带给口腔癌患者更好的社会生活和精神支持。同时,社会和情感支持与更好的健康有关生活质量直接相关[29]。因此,在口腔癌患者术后复查随访过程中,积极鼓励婚姻中另一方对患者的关注有积极的意义。
综上所述,口腔癌患者咀嚼槟榔史,肿瘤原发灶大小,淋巴结转移数目,TNM 分期情况均影响预后,婚姻状况影响其术后生存质量。因此,应对患者进行健康教育及个人生活习惯建议,改善其预后,并增加社会和家庭关爱以提高其术后生存质量。
