单眼近视儿童配戴角膜塑形镜对侧眼屈光状态的影响
2022-11-02徐菁菁王帅陈云云姜珺陈浩
徐菁菁 王帅 陈云云 姜珺 陈浩
作者单位:温州医科大学附属眼视光医院,温州 325027
近年来,中国儿童、青少年近视率高发且呈上升趋势,近视人群中有一部分会发展成屈光参差,即双眼近视度数相差1 D及以上[1]。随年龄增长及近视程度加深,近视性屈光参差的患病率和严重程度均有一定程度的增加,双眼参差量会呈增大趋势[2-4],近视度数相对较高的眼睛近视进展更快[1,5-6],屈光参差引起的视像不等和视物模糊会损害患者的视功能,造成单眼抑制、斜视、弱视及立体视功能下降[7-9]。因此及早对屈光参差进行矫正以控制屈光参差的发展非常必要。屈光参差中有1种特殊的情况是一眼近视,一眼接近正视状态,即单眼近视性屈光参差。已有数据显示在19 岁以下视光门诊患者中单眼近视性屈光参差患者约占2.9%[6]。针对屈光参差,尤其是近视度数相对较高眼,角膜塑形镜(Orthokeratology,OK镜)比低浓度阿托品控制近视增长的效果更优[10-11]。因此,对于单眼近视儿童,通常会选择OK镜作为矫正和控制近视的手段。
既往有研究[12-18]报道单眼近视性屈光参差儿童配戴OK镜后近视眼1年的眼轴(Axial length,AL)增长量为0.05~0.14 mm,而对侧眼1年AL增长量为0.30~0.54 mm不等。近视眼的控制效果虽然很好,但对侧非近视眼的屈光度进展似乎会较快地从正视状态发展成近视,因此这些儿童配戴OK镜后屈光参差量的减少不仅是配戴OK镜矫正的近视眼屈光度增长减慢,还有可能是对侧眼的近视进展加快所致。本研究回顾性观察了一些采用单光框架眼镜和OK镜进行矫正的单眼近视性屈光参差儿童,评估配戴OK镜对其双眼屈光度进展,尤其是对对侧非近视眼的影响,并分析可能影响其AL增长的因素。
1 对象与方法
1.1 对象
收集2017年至2020年间在温州医科大学附属眼视光医院因单眼近视初次验配OK镜或单光框架眼镜的屈光参差[双眼等效球镜度(SE)差值≥1.00 D]儿童。纳入标准:年龄8~13 岁;近视眼的SE范围为-4.00~-0.75 D;散光≤1.50 D;最佳矫正视力≥1.0;规律复查,有1年随访数据。排除标准:有OK镜配戴禁忌证者;随访期间联用或更换其他近视控制手段,如低浓度阿托品滴眼液;有影响屈光检查的眼部疾病或全身系统疾病者;有眼科外伤或手术史者。根据屈光状态和矫正方式分为:OK镜组50例,其中配戴OK镜的近视眼为OK-近视眼组,对侧非近视眼为OK-非近视眼组;单光框架眼镜组(SP组)54例,其中近视眼为SP-近视眼组,对侧非近视眼为SP-非近视眼组。本研究遵循赫尔辛基宣言,并通过温州医科大学附属眼视光医院伦理委员会(批号:温医大眼视光伦审2022研第40号)批准,所有患者知情同意并签署知情同意书。
1.2 验配及随访检查
对所有受试者行眼部常规检查后,在综合验光仪上进行主觉验光,经试戴后确定最终配镜处方,SP组受试者按配镜处方配镜,并建议长期配戴。OK镜组受试者验配流程符合OK镜验配标准流程[19],排除OK镜配戴禁忌证后,由专业临床医师根据初查结果选择合适参数的试戴片进行试戴评估,调整至最佳配适后确定理想镜片参数,进行戴镜验光后确定最终处方并订制镜片。所有OK镜患者均为夜间配戴,规范护理,按规定时间随访复查。所有研究对象使用的镜片均为VST(Vision shaping treatment)设计镜片。目前已有研究报道显示不同的VST设计镜片之间对近视控制效果不存在显著差异[20],故认为其对研究结果无影响,未予细分。所有受试者均采用全自动综合验光仪(日本Topcon公司)进行主觉验光确定处方,用光学生物测量仪IOL Master(德国Zeiss公司)测量AL和角膜曲率平坦轴(Keratometry at the flatest meridian,Kf),每眼至少测量5次,取其平均值。OK者配戴前检查均采用SLD701 裂隙灯显微镜(日本Topcon公司)进行眼前节检查和镜片配适评估。采用Medmont E300角膜地形图仪(澳大利亚Medmont International Pty公司)测量角膜前表面形态。所有操作由经过统一培训及考核、有经验的验光师及医师完成。验配和随访均遵循规范流程进行。
OK镜组受试者按要求在戴镜后1 d、1 周、1个月以及之后每3个月复查,部分患者有缺失其中1~2 次复查,但戴镜1 年的随访数据完整。SP组受试者每半年复查1次。
1.3 指标定义
主要观察指标为AL、AL增长量、双眼AL差值、平坦子午线上的Kf、SE,其中AL增长量=戴镜1年后AL-基线AL,双眼AL差值=近视眼AL-非近视眼AL。
1.4 统计学方法
回顾性研究。采用SPSS 25.0统计软件进行数据分析。计量资料以表示,采用Shapiro Wilk's进行正态性检验,SP组和OK镜组的双眼参数比较均采用配对样本t检验,基线数据组间比较采用独立样本t检验,SP组和OK镜组的AL增长量比较在排除混杂因素后采用多元线性回归分析。OK组AL增长量与其他参数的关系采用多元线性回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 基线数据
OK镜组和SP组的年龄分别为(11.0±1.2)岁和(10.8±1.3)岁,屈光参差量分别为(2.35±0.87)D和(1.95±0.69)D,男/女数量分别为20/30例和27/27例。OK镜组和SP组的近视眼SE、AL差异均有统计学意义(t=3.88,P<0.001;t=-5.10,P<0.001),2 组非近视眼的AL差异有统计学意义(t=-3.26,P<0.001),在戴镜前各组的指标比较见表1。
2.2 AL变化
2.2.1 OK镜组与SP组的组内比较
单眼配戴OK镜1年后,近视眼组与非近视眼组的AL分别增长了(0.13±0.19)mm、(0.43±0.25)mm,二者差异有统计学意义(t=-6.50,P<0.001);SP组的近视眼组与非近视眼组的AL 分别增长了(0.33±0.19)mm、(0.27±0.22)mm,二者差异无统计学意义(t=1.79,P=0.079),见表2。OK镜组双眼AL差值由基线时的(1.06±0.41)mm减少至(0.77±0.46)mm,差异有统计学意义(t=6.65,P<0.001)。SP组双眼AL差值由基线时的(0.81±0.34)mm变为(0.87±0.35)mm,差异无统计学意义(t=-1.79,P=0.080),见图1。
2.2.2 OK镜组与SP组的组间比较
多元回归分析校正混杂因素(如年龄、屈光参差量、AL、SE等)后显示,OK-近视眼AL增长明显慢于SP-近视眼[β=-0.11,95%置信区间(Confidence interval,CI):-0.19,-0.03,P=0.006],OK-非近视眼AL增长明显快于SP-非近视眼(β=0.16,95%CI:0.07,0.25,P=0.001)。
2.2.3 线性回归分析
OK-近视眼组AL增长量与所有基线测量参数均无关。OK-非近视眼组AL增长量()只与年龄(X)呈线性关系,=-0.104X+1.564(R2=0.27,P<0.001),与其他基线测量参数无关(见图2)。年龄越小,OK-非近视眼组AL增长量越大。
2.3 Kf变化
单眼配戴OK镜1 年后,OK-近视眼组基线Kf(42.42±1.30)D被压平至(40.73±1.33)D,二者差异有统计学意义(t=12.76,P<0.001);OK-非近视眼组基线Kf(42.31±1.30)D变平坦至(42.18±1.27)D,二者差异有统计学意义(t=3.08,P=0.003);SP-近视眼组与SP-非近视眼组的基线Kf和戴镜1年后的Kf差异均无统计学意义(t=0.96,P=0.339;t=0.69,P=0.492)。见表3。
3 讨论
单眼近视性屈光参差患者采用角膜塑形镜矫正近视眼作为目前临床上常用的一种矫正方式,得到许多临床医师的认可。OK镜可以延缓单眼近视者近视眼的近视进展,并减少双眼间屈光参差,这一点已形成共识。本研究中,50例儿童单眼配戴OK镜1年后,戴OK镜的近视眼AL平均增长了0.13 mm,对侧非近视眼AL增长了0.43 mm,接近以往文献报道[12-18]的数值(OK镜眼0.05~0.14 mm,对侧眼0.30~0.54 mm),双眼间的AL差异减小了约0.30 mm。本研究结果也支持单眼配戴OK镜是控制单眼近视性屈光参差者近视眼进展、改善屈光参差的一种有效方式。
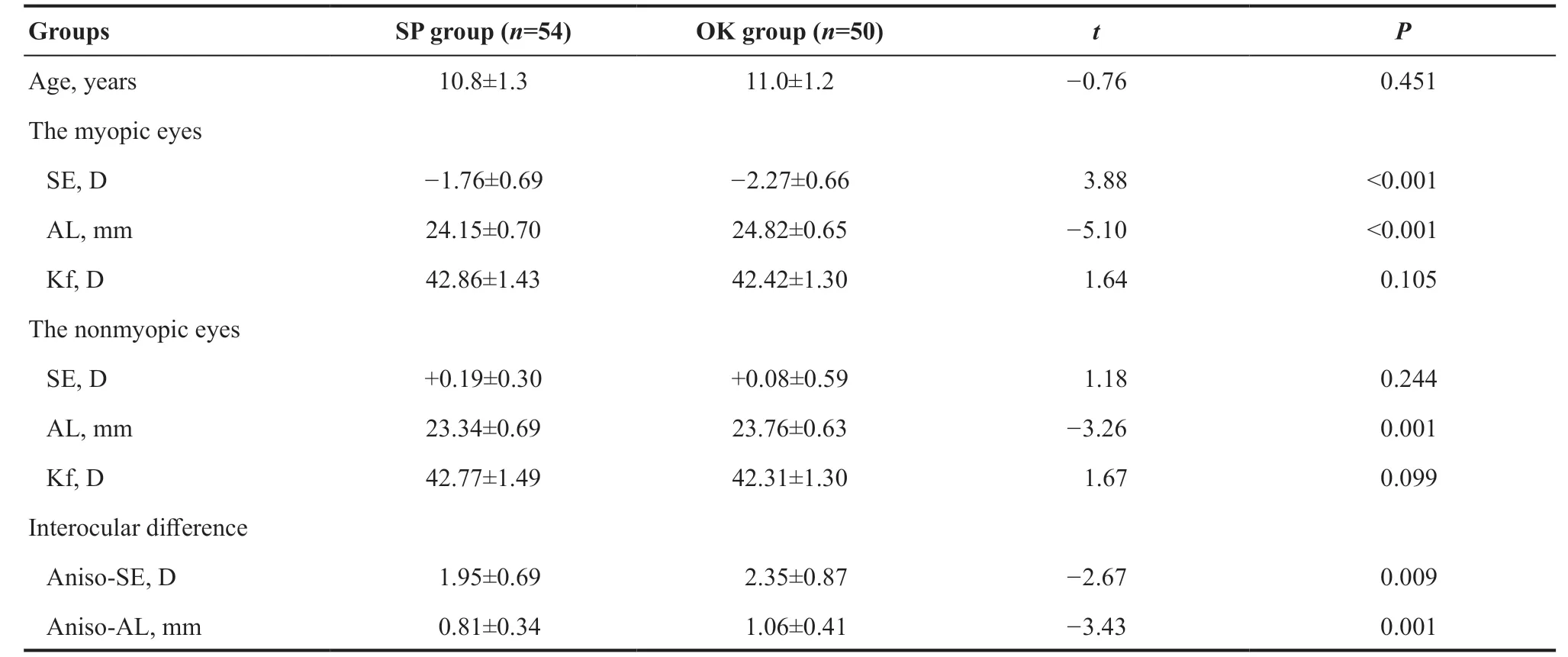
表1. SP组和OK镜组的基线数据Table 1. The baseline of the OK group and SP group
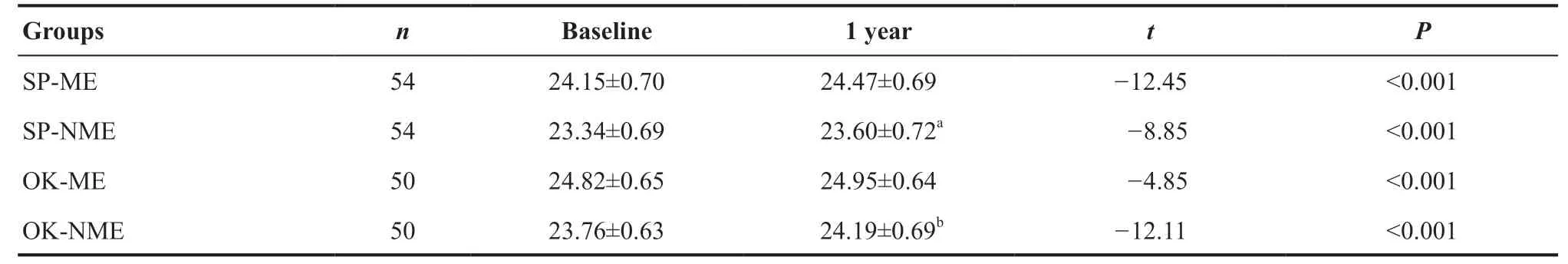
表2. SP组和OK镜组戴镜1年后的眼轴长度变化(mm)Table 2. The AL change(mm) of the OK group and SP group after wearing glasses for 1 year
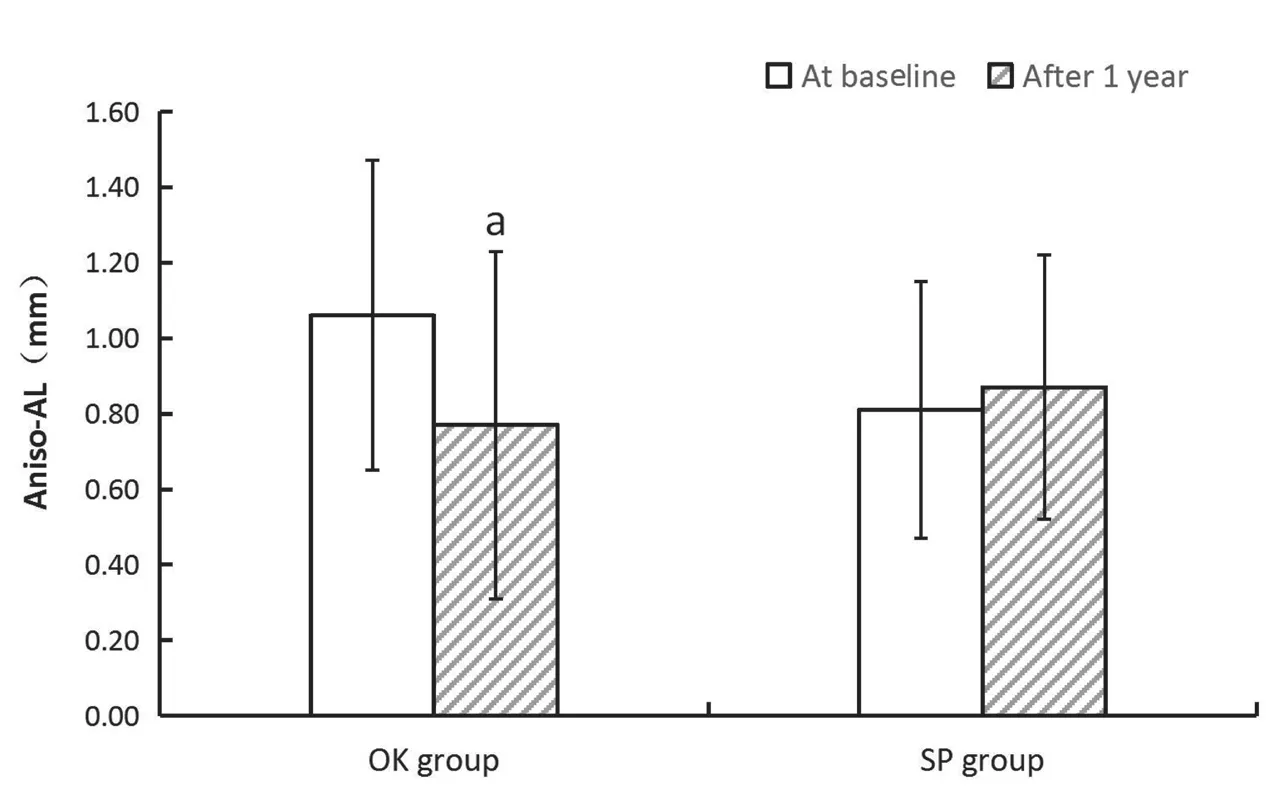
图1. OK镜组(n=50眼)和SP组(n=54眼)戴镜1年前后的双眼眼轴差值的变化Figure 1. The change of axial length difference of OK group(n=50 eyes)and SP group(n=54 eyes)after 1 year
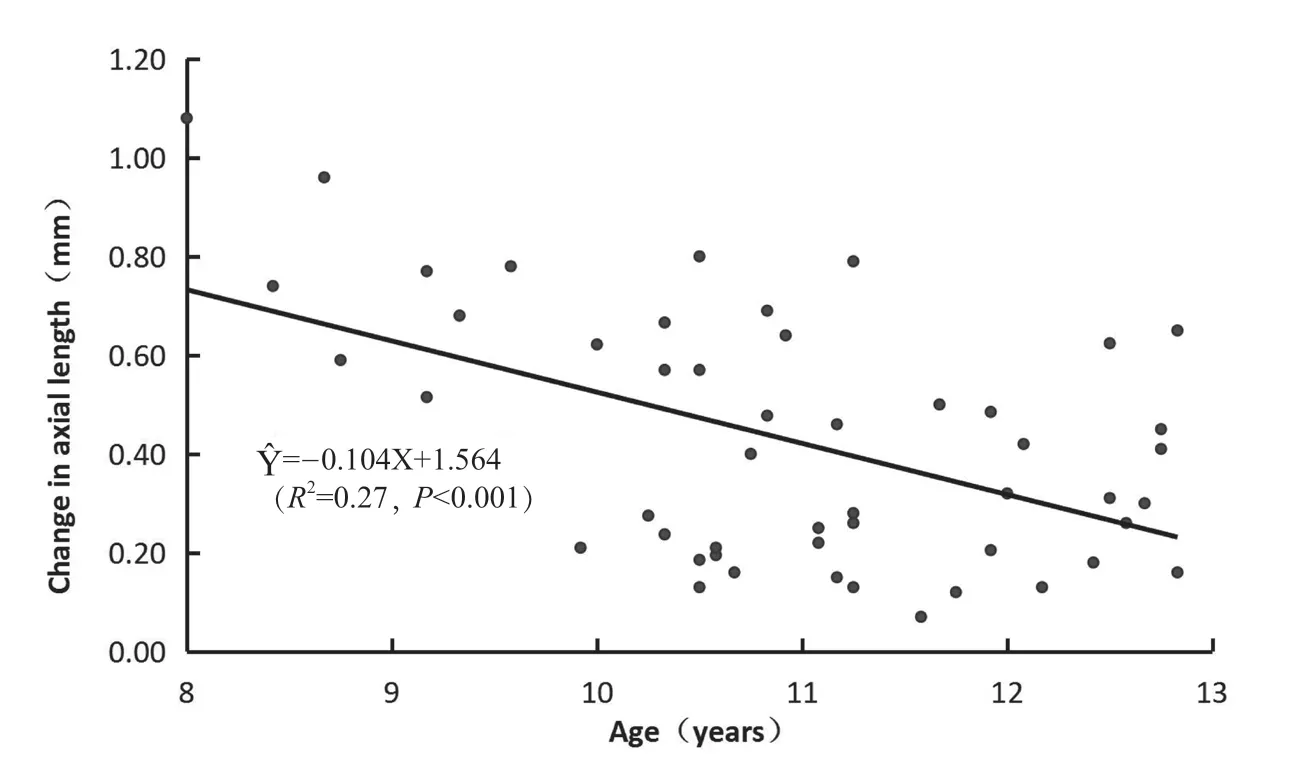
图2. OK镜-非近视眼组眼轴增长量和年龄的散点图(n=50眼)Figure 2. Scatter plot and linear regression between the axial length elongation and the age of OK-nonmyopic group(n=50 eyes)
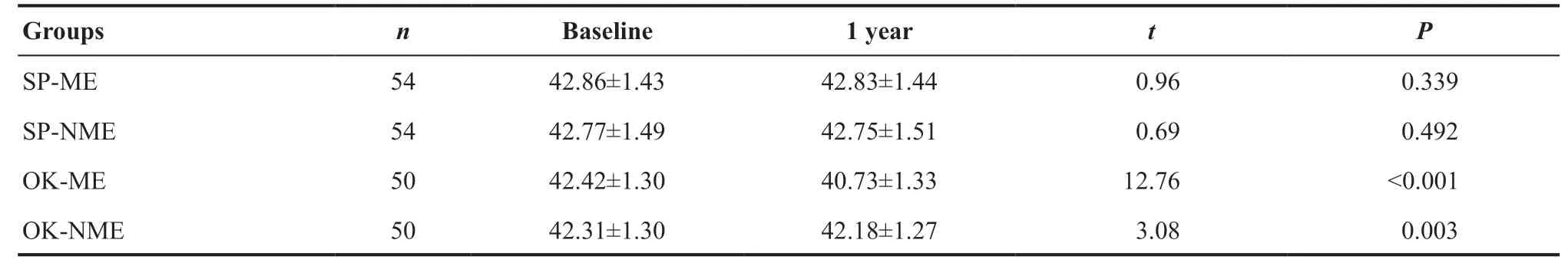
表3. 戴镜1年后SP组和OK镜组的Kf变化(D)Table 3. The Kf change (D) of the OK group and SP group under correction for one year
与之前研究不同的是,本研究更关注单眼近视的屈光参差儿童非近视眼的AL变化。以往研究者[13-19]的数据均呈现出戴OK镜后对侧眼的AL增长量与近视儿童相近,但未对此问题进行深究。本研究在调整混杂因素后发现,配戴OK镜矫正单眼近视的患者,其非近视眼的AL增长速度不但明显大于配戴OK镜眼,也比配戴框架眼镜矫正单眼近视的儿童中非近视眼的AL增长速度(0.27 mm/年)更快。在配戴OK镜前,单眼近视性屈光参差的非近视眼属于正视眼范畴,本研究中未戴镜的对侧非近视眼在无干预情况下预期AL增长量应近似于正视儿童。有研究[6]曾指出在自然状态下单眼近视性屈光参差患者非近视眼的AL增长速度明显小于近视眼。Wong等[21]的一项纵向研究发现6~12岁的新加坡正视儿童1年AL增长量约为0.17 mm。Jones等[22]的研究数据显示7~12岁的正视儿童1年AL增长量约为0.12 mm。而本研究结果显示非近视眼AL在配戴OK镜后增长速度达到同年龄段正视儿童AL增长速度的2~3倍,甚至高于同年龄段近视儿童的AL增长速度,故认为配戴OK镜矫正单眼近视后加快了对侧非近视眼的AL增长速度。
本研究中OK镜组的非近视眼AL增长量与金婉卿等[17]、吕燕云等[18]的报道接近,而较Long等[13]的结果略高一些,无论是近视眼还是非近视眼的AL增长均较他们的结果高0.09 mm,这可能是与本研究受试者平均年龄相对更低有关。我们将OK镜组某眼AL变化量作为因变量,将双眼屈光参差量、近视眼屈光度、年龄等作为自变量进行线性回归分析,发现OK镜组中近视眼的AL增长与这些因素均无线性相关,非近视眼AL增长量与年龄呈负相关,年龄越小,非近视眼的AL增长速度越快。如果一眼戴OK镜对对侧眼的屈光度进展有促进作用,那么对于一眼远视、一眼近视的患者而言,OK镜是一个最佳选择,在控制一眼近视进展的同时,也加速了对侧远视眼的正视化过程,减少屈光参差的程度。
本研究的单光框架组中,近视眼的1年后的AL增长量0.33 mm与非近视眼的AL增长量0.27 mm差异无统计学意义,双眼间的AL差异也没有显著变化。这与Long等[13]的研究结果相似,他们报道的OK镜组非近视眼AL增长量(0.34 mm)与SP组的非近视眼AL增长量(0.31 mm)差异也无统计学意义。单眼近视性屈光参差儿童戴框架眼镜的AL增长也与其他研究所报道的非屈光参差性近视儿童的AL增长速度近似,如Bao等[23]发现8~13岁的近视儿童应用单光框架镜1年后AL增长量约为0.36 mm。
另外,值得一提的是Kf的变化。戴镜后1年与戴镜前比较,OK-非近视组的Kf变得更加平坦,而SP-非近视眼组的Kf在戴镜1年前、后无显著差异。对于儿童而言,3岁开始随着年龄的增长,Kf变化非常缓慢,且这2组儿童年龄相仿,差异无统计学意义。OK镜非近视组儿童的基线AL更长一些,已有大样本数据[24]显示,较长的AL与较平坦的角膜明显相关,AL是决定眼球大小和眼球光学的主要因素之一。本研究中OK镜组的AL更长,Kf相应地也略平坦,OK镜-非近视组AL的增长量较大,为与明显增长的AL相匹配以尽量维持原有屈光状态,Kf补偿性变平,由于角膜形态已经比较稳定,这个变化量很小,无显著临床意义。
本研究为回顾性研究,虽然在镜片设计上做了统一,但对镜片品牌和处方等未进行统一。我们纳入了一连续时间段内符合筛选条件的所有病历,尽管样本量不大,数据仍具有一定的代表性。根据现有的数据,只能判断年龄是影响单眼近视性屈光参差者对侧眼AL增长速度的重要因素,并不能解释为何配戴OK镜矫正近视后加速了对侧非近视眼的屈光度近视化发展的问题。后续将开展前瞻性研究,增加对双眼视功能、周边离焦量[25]、脉络膜厚度等其他因素的综合分析,并延长观察时间,以期获得可重复的结果并进一步分析其影响因素。
综上,本研究结果显示配戴OK镜能有效控制单眼近视性屈光参差儿童近视眼AL增长的同时,会加速对侧非近视眼的近视进展。年龄越小的单眼近视儿童配戴OK镜矫正近视后,对侧眼发展成近视的速度会越快,对于低龄儿童,在验配前应跟患者和家长阐明这一可能性。未来前瞻性的临床研究可进一步验证这一现象并探讨其机制,寻找是否存在调控AL增长的新的方向。
利益冲突申明本研究无任何利益冲突
作者贡献声明徐菁菁:课题设计,根据编辑部的修改意见进行修改。王帅:收集和分析数据,撰写和修改论文。陈云云:资料分析。姜珺:修改论文中关键性结果、结论。陈浩:课题设计与指导,修改论文
