FS-LASIK联合快速角膜交联术后早期视觉质量
2022-11-02郑燕翟长斌付彩云王玥胡雅斌柳静张秋露徐雯张丽
郑燕 翟长斌 付彩云 王玥 胡雅斌 柳静 张秋露 徐雯 张丽
作者单位:首都医科大学附属北京同仁医院眼科 北京同仁眼科中心 北京市眼科学与视觉科学重点实验室,北京 100730
角膜准分子激光手术通过激光消融改变角膜的形态及曲率,进而改变入眼光线的方向,使其能聚焦在视网膜上,从而矫正患者屈光度、提高视力。近视及近视合并散光患者角膜屈光术后由于角膜厚度减少,生物力学稳定性下降,特别是对于术前角膜薄、度数高的患者,切削的角膜组织多,残留角膜基质少,术后更容易发生屈光回退,甚至有角膜扩张的风险[1]。角膜胶原纤维交联术(Corneal collagen crosslinking,CXL)是利用紫外线A和光敏剂核黄素相互作用,释放出活性氧族,通过诱导角膜基质内胶原纤维之间和内部相互交联(Ⅱ型光化学反应),提高角膜硬度,增强角膜基质的生物化学和力学稳定性[2]。通过飞秒激光辅助准分子激光原位角膜磨镶术(FS-LASIK)联合快速CXL(Accelerated CXL,ACXL)治疗薄角膜的近视或近视散光患者,可提高手术的安全性,并降低术后屈光回退的风险[3]。ACXL在改变角膜组织生物力学的同时,由于胶原纤维直径变化、角膜水肿等改变,对视力及视觉质量也会造成一定的影响,但以往的研究主要关注术后角膜生物力学参数的变化,对视觉质量变化的关注较少。本研究主要通过对比分析ACXL与FS-LASIK术后患者的各项主、客观视觉质量参数的变化,探讨ACXL对患者不同时间视力及视觉质量的影响,为手术安全有效地顺利开展提供理论及临床依据。
1 对象与方法
1.1 对象
收集2020年6月至2021年3月就诊于首都医科大学附属北京同仁医院屈光中心行屈光手术的近视或近视合并散光患者70例(140眼),其中男12例(24眼),女58例(116眼),在符合手术适应证的前提和自愿的基础上,患者自主选择进行FS-LASIK联合ACXL或单纯FS-LASIK矫正近视散光,其中ACXL组35 例(70 眼);FS-LASIK组35例(70眼)。患者年龄18~38(26.7±4.8)岁,术前等效球镜度(SE)为-12.00~-3.88(-7.57±1.91)D,其中球镜度为-3.25~-11.50(-7.12±1.90)D,柱镜度为0~3.50(0.91±0.71)D,角膜屈光力(Average keratometry,AveK)为40.17~46.69(43.89±1.28)D,角膜厚度为462~527(494.9±14.8)μm。所有患者均为单纯近视或复性近视合并散光,最佳矫正视力≥1.0,行术前常规检查,中央角膜厚度(CCT)大于450 μm,术后角膜基质厚度大于280 μm。纳入标准:①SE大于-9.00 D,或最小角膜厚度小于500 μm,或残留角膜基质厚度小于300 μm;②无硬性或软性角膜接触镜配戴史,或软性角膜接触镜停戴2 周以上,或硬性角膜接触镜停戴8周以上,或角膜塑形镜停戴3~6 个月。排除标准:①全身系统性病变者;②其他眼部病变者;③有眼部手术史和外伤史者。本研究通过首都医科大学附属北京同仁医院伦理委员会审核(批号:TREC2019-XJS08),患者术前均充分了解自己的治疗方案及手术可能引起的风险,并签署知情同意书。
1.2 检查方法
对所有患者进行常规屈光术前检查,包括裸眼远视力(Uncorrected distance visual acuity,UDVA)、矫正远视力(Corrected distance visual acuity,CDVA)、显然验光、散瞳验光、角膜地形图检查(TMS-4,日本TOMEY公司)、散瞳眼底检查、裂隙灯显微镜检查、角膜中央厚度测量、眼前节光学相干断层扫描(Anterior segment optical coherence tomography,AS-OCT)(美国Optovue公司),同时检查波前像差(iDesign A300,美国Abbott公司)、对比敏感度(Vision Tester 6500P,美国Stereo Optical公司)和双通道客观系统视觉质量分析仪(Optical Quality Analysis System,OQAS)(西班牙Visiometrics公司)检查,完成主观视觉质量问卷调查(Quality of Vision,QoV)并评分。通过计算机辅助的角膜地形图检查获得患者角膜平均曲率值(Average keratometry values,AveK)、表面规则指数(Surface regularity index,SRI)和表面不对称指数(Surface asymmetry index,SAI)。波前像差检查在暗室中测量,选取患者6.0~6.5 mm瞳孔直径下的高阶像差值(High-order aberrations,HOA),包括总高阶像差均方根(Root mean square value of high-order aberrations,RMSh)、球差(Spherical aberration,SA)、彗差及三叶草等进行记录。对比敏感度(Contrast sensitivity,CS)检查的是暗环境下无眩光状态不同空间频率的对比度值,空间频率分别为1.5、3.0、6.0、12.0和18.0周/度(Cycles per degree,c/d)。视觉质量检查获得客观散射指数(Objective scatter index,OSI)、调制传递函数截止频率(Modulation transfer function cutoff,MTF cutoff)和斯特列尔比(Strehl ratio,SR)。QoV主要调查患者手术前后眩光、晕轮、星芒、雾视、模糊、变形、重影、视力波动、聚焦困难及距离障碍等10个方面,从发生频率、严重程度及对患者造成的困扰进行视觉质量评分并进行评估,总分为90分。所有患者于术后1 d、1周、1个月和3个月进行复查。
1.3 手术方法
FS-LASIK:采用的是VisuMax飞秒激光(德国Carl Zeiss公司)制作角膜瓣,飞秒激光的频率为500 Hz,能量为135~150 nJ,角膜瓣厚度95~110 μm,直径8.1 mm,边缘切割角度70°,蒂角度50°,宽度3.53 mm,角膜瓣激光斑间距为4.5 μm,边缘为2.0 μm。角膜瓣制作完成后,采用 WaveLight Ex500(美国Alcon公司)500 Hz小光斑飞点扫描准分子激光机进行准分子激光切削,切削光区为6.0~6.5 mm,过渡区1.25 mm。完成激光消融后,才用含有0.001%地塞米松的平衡盐溶液(Balanced Solution,BSS)冲洗角膜瓣及基质面,然后将角膜瓣复位。
ACXL:采用紫外光照射系统(美国Avedro公司)进行快速角膜交联,在进行完常规FS-LASIK复位角膜瓣前,使用0.22%核黄素1 ml完全浸泡裸露的角膜基质床90 s,然后用BBS溶液冲洗瓣下角膜基质,复位角膜瓣后立即进行能量为2.7 J/cm2的紫外光照射90 s,照射距离为50 mm,光束直径为9 mm,波长为365 nm,模式为连续照射,能量密度为30 mW/cm2,术后配戴绷带镜保护。
术后1 d复查时取出ACXL组配戴的绷带镜,FS-LASIK组和ACXL组均常规滴用2周左氧氟沙星和人工泪液4次/d;滴用氯替泼诺眼液4次/d,逐量递减,2周后停用。所有手术均由同一位有经验的医师完成,术后均无感染,裂隙灯显微镜检查均未发现皱褶、移位或上皮植入等角膜瓣相关并发症。
1.4 统计学方法
前瞻性非随机对照研究。采用SPSS 17.0统计学软件进行数据分析。对手术前后屈光度、角膜参数、高阶像差值、对比敏感度值以及视觉质量参数等计量资料通过Kolmogorov-Smirnov正态性检验为正态分布,采用表示。对组内各时间点参数进行重复测量的方差分析,对组间不同时间点的数据进行独立样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
ACXL组和FS-LASIK组的术前SE、CCT以及切削深度和残留基质厚度差异无统计学意义(均P>0.05)。见表1。
2.2 屈光度和视力
术后1 d、1 周、1 个月和3 个月时,ACXL组和FS-LASIK组SE均比术前降低,差异有统计学意义(F=246.73,P<0.001;F=236.78,P<0.001),其中术后1 d、1周和1个月时ACXL组低于FS-LASIK组,2 组间差异有统计学意义(t=-5.08,P<0.001;t=-2.20,P=0.029;t=-2.19,P=0.031);ACXL组和FS-LASIK组UCVA值均比术前增加,差异有统计学意义(F=400.32,P<0.001;F=703.42,P<0.001),其中术后1 d和1周时ACXL组低于FS-LASIK组,2组间差异有统计学意义(t=2.45,P=0.016;t=2.49,P=0.014)。见表2。
2.3 角膜地形图
术后1 个月和3 个月时,ACXL 组和FS-LASIK组AveK均比术前降低,差异有统计学意义(F=86.04,P<0.001;F=631.62,P<0.001),但在其他时间点2 组间差异均无统计学意义(均P>0.05);ACXL组术后SRI值比术前增加,并在术后1 个月达到最高值,而FS-LASIK组术后比术前降低,差异均有统计学意义(F=10.92,P<0.001;F=3.20,P=0.047),在术后1 个月和3 个月ACXL组高于FS-LASIK组,差异有统计学意义(t=3.40,P=0.001;t=2.48,P=0.014);2 组SAI值均比术前增加,差异有统计学意义(F=45.84,P<0.001;F=50.36,P<0.001)。见表3。

表1. ACXL组与FS-LASIK组术前一般资料及手术参数比较Table 1. Comparison of preoperative general and operation parameters of both ACXL and FS-LASIK groups

表2. 手术前后ACXL组和FS-LASIK组屈光度和视力比较Table 2. SE and UCVA of both ACXL and FS-LASIK groups comparison between pre-and postoperative periods
2.4 波前像差
术后1个月和3个月时,ACXL组和FS-LASIK组RMSh 均比术前增加,差异有统计学意义(F=22.08,P<0.001;F=3.26,P=0.045),其中术前和术后1 个月时ACXL组均低于FS-LASIK组,差异有统计学意义(t=-1.98,P=0.049;t=-2.28,P=0.024);2 组彗差术后比术前均增加,差异有统计学意义(F=10.73,P<0.001;F=6.55,P=0.002),且术前ACXL组低于FS-LASIK组,差异有统计学意义(t=-2.26,P=0.025);2 组三叶草术后比术前均降低,差异有统计学意义(F=9.22,P<0.001;F=11.11,P<0.001),术后1个月和3个月时ACXL组低于FS-LASIK组,差异有统计学意义(t=-2.01,P=0.046;t=-2.64,P=0.009);2 组SA术后均比术前增加,差异有统计学意义(F=51.10,P<0.001;F=9.37,P<0.001),术后1个月时ACXL组低于FSLASIK组,差异有统计学意义(t=-2.29,P=0.024)。见表4。
2.5 CS
FS-LASIK组在1.5、3.0、6.0、12.0、18.0 c/d的所有空间频率上术后均比术前增加,差异有统计学意义(均P<0.05),ACXL组在3.0、6.0 c/d这2个空间频率上术后比术前增加,差异有统计学意义(F=7.07,P=0.001;F=3.31,P=0.039);分别对不同空间频率各个时间点进行比较,结果显示仅18.0 c/d空间频率的术前ACXL组高于FS-LASIK组,差异有统计学意义(t=2.562,P=0.012)。见表5。
2.6 双通道视觉质量评价
ACXL组和FS-LASIK组OSI术后均比术前增加,差异有统计学意义(F=20.78,P<0.001;F=5.66,P=0.005),ACXL组在术后1 个月时达到最高。2 组SR值均比术前降低,差异有统计学意义(F=5.79,P=0.004;F=5.84,P=0.004)。ACXL组MTF cutoff 值比术前降低,术后1 个月时达到最低,差异均有统计学意义(F=7.15,P=0.001)。2组不同时间点比较,仅术后1 个月时ACXL组OSI值高于FS-LASIK组,差异有统计学意义(t=3.54,P=0.001)。见表6。

表3. ACXL组和FS-LASIK组手术前后角膜参数值比较Table 3. Corneal parameters of both ACXL and FS-LASIK groups comparison between pre-and postoperative periods

表4. ACXL组和FS-LASIK组手术前后高阶像差值(μm)比较Table 4. High-order aberrations (μm) of both ACXL and FS-LASIK groups comparison between pre-and postoperative periods
2.7 QoV
ACXL组眩光、晕轮、星芒、雾视、视力波动及总分值术后比术前增加,差异均有统计学意义(均P<0.05);FS-LASIK组眩光、星芒、视力波动、聚焦困难和总分值术后比术前增加,差异有统计学意义(均P<0.05)。2 组总分值均在术后1 个月时达到最高,术后3个月有所回落,对不同时间点进行比较,术后1 d、1周和3个月ACXL组总分高于FS-LASIK组(t=2.18,P=0.034;t=2.19,P=0.033;t=2.08,P=0.043),主要表现为眩光、晕轮、星芒和雾视。见表7和图1。
3 讨论
FS-LASIK是目前矫正屈光不正最常用的手术方式之一,尽管随着科技的进步,手术的安全性已经有了很大的提高,但术后仍有产生角膜扩张等严重并发症的风险,进而造成角膜进行性变薄及视力下降。有研究者认为角膜瓣的制作及角膜基质变薄等组织结构的变化是引起术后角膜扩张的主要原因,而高度近视、薄角膜及薄的基质床厚度等可能是术后发生角膜扩张和屈光回退的高风险因素[4-6]。FS-LASIK联合ACXL术通过将核黄素渗透入角膜基质,诱导胶原纤维的氨基之间发生化学交联反应,促使角膜相邻的胶原纤维之间产生更多的交叉连接,形成广泛的网状结构,从而增强胶原纤维的机械强度,提高角膜抵抗扩张的能力[7]。以往的研究也证明通过联合ACXL,可以增加LAISIK术后角膜组织的硬度,提高生物力学稳定性,降低患者屈光回退和角膜扩张的风险,提高手术的安全性[3]。但同时交联反应也会破坏胶原纤维间的有序排列,对视觉质量造成一定程度的影响,具体手术对视觉质量的影响有多大、主要影响哪些方面及是暂时性的还是持久的,这些问题都没有明确的说法。本课题主要对角膜偏薄、度数较高的近视及近视散光患者进行FS-LASIK联合ACXL进行研究,通过屈光度、OQAS、波前像差等检查评价患者眼睛的客观视觉质量,采用视力、对比敏感度等评估主观视觉质量,同时进行主观问卷调查对视觉不适进行分类评分并比较,综合分析评估术后患者的视觉质量变化情况,为安全、有效、顺利地开展交联手术提供全面、科学的研究数据。
屈光度是评估屈光不正程度最常用的客观指标之一,主要用于描述人眼的低阶像差,本研究中2组患者术后屈光不正基本全矫,而术后1 d到3个月的结果显示ACXL组较FS-LASIK组变化幅度更小、更稳定。波前像差检查可获得患者彗差、SA的高阶像差的数据,检查结果显示术后2 组彗差、SA及RMSh均增加,由于ACXL组术前高阶像差低于FS-LASIK组,术后增加更明显。角膜地形图结果也显示,2组术后SAI均显著增加,ACXL组术后SRI增加,而FS-LASIK组反而减小。造成角膜表面形态不规则增加的原因主要是由于角膜屈光手术过程会产生微小的偏中心或不规则切削,同时角膜瓣制作以及伤口愈合反应中的生物学多样性等,都会增加基质床的不光滑[8]。此外,ACXL手术时核黄素溶液渗透进入角膜层间,诱导角膜基质纤维排列发生改变,也会造成角膜的规则性进一步下降,角膜形态的这种变化会造成术后高阶像差的增加,但对低阶像差影响不大。

表5. ACXL组和FS-LASIK组手术前后对比敏感度Log值比较Table 5. Comparison of logCS of both ACXL and FS-LASIK groups between pre-and postoperative periods

表7. ACXL组和FS-LASIK组手术前后视觉质量调查问卷评分比较Table 7. Comparison of QoV of both ACXL and FS-LASIK groups between pre-and postoperative periods

(续表)
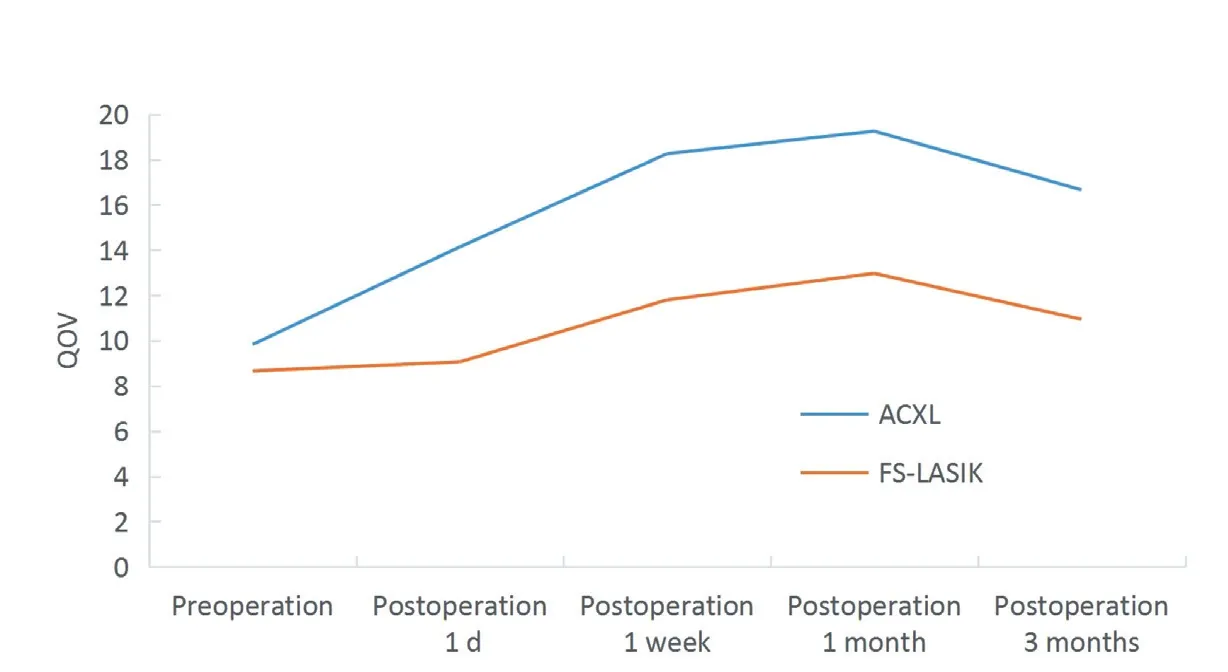
图1. ACXL组和FS-LASIK组手术前后视觉质量调查问卷总分比较Figure 1. Comparison of QoV scores of both ACXL and FS-LASIK groups between pre-and postoperative periods
视力是评估屈光手术效果最简单有效的主观指标,主要反映正常环境下人眼对外界物体在视网膜上成像的分辨能力,本研究与吴莹等[9]的研究结果相同,ACXL术后患者基本可获得比较满意的视力。CS的检查主要评估患者在暗环境下对不同频率、不同亮度视标的分辨能力,本研究显示,FSLASIK组暗环境下所有频段的CS值均高于术前,而ACXL组仅在中频段有所增加,这可能与ACXL术后角膜表面不对称性增加引起高阶像差增加有关,但由于低阶像差基本全矫,2组术后CS值均可达到或超过术前。
OQAS是临床上一种常用的客观视觉质量分析检查系统,通过采集点光源在视网膜上的成像来测量眼睛的光学系统对入眼光线造成的影响,主要通过OSI、MTF cutoff和SR等视觉质量参数来综合评估患者的视觉质量[10]。OSI通过检测视网膜的周边光强度与中央峰值光强度的比值,反映了全眼屈光介质的透明度和各界面的光滑度,正常值0~1.5,值越高眼内散射越严重。MTF是指在不同空间的频率下像与物对比度之间的差异,反映了屈光系统对成像质量的影响,MTF cutoff≥30 c/d,值越大说明视觉质量越好。SR是指在有像差时高斯像点处的光强与无像差时高斯像点处光强的比值,一般在0~1 之间,正常值0.15,越高越好。本研究结果显示2 组OSI值在术后均比术前增加,特别是ACXL组在术后1 个月时增加最明显,术后3 个月时有所回落,ACXL组MTF cutoff值也在术后降低,并在术后1 个月达到最低,3 个月时有所回升,SR值术后比术前均降低。角膜基质内的胶原纤维由于排列规则且致密,因而具有良好的透明性,交联反应会造成角膜基质胶原纤维直径增加、间隙减小,破坏了胶原纤维间有序的排列,导致角膜内部的折射率发生改变,从而对经过的光线反射增加,透明度降低[11]。同时,角膜前基质还会出现角膜细胞凋亡坏死、海绵状腔隙及水肿[12],引起角膜局部屈光指数呈非均匀性增加,光线经过时发生散射,引起视网膜成像对比度下降,对视觉质量造成一定程度的影响。Gutiérrez等[13]的研究显示,角膜结构的这种变化主要出现在术后1个月内,1个月后角膜细胞再生,水肿逐渐减少,我们的研究结果也证明了交联术后1个月时角膜对光线散射最强,1个月之后逐步减低,3个月时与FS-LASIK组已无显著差异。
QoV可以从不同方面反映患者对视力和视觉质量的感受及心理接受情况,主要通过对患者眩光、晕轮、星芒、雾视、模糊、变形、重影、视力波动、聚焦困难及距离障碍等10个方面,从发生频率、严重程度及对患者造成的困扰进行视觉质量评分,总分为90分,根据评分结果进行评估。McAlinden等[14]通过对900名框架眼镜、角膜接触镜、准分子激光手术、眼内屈光手术以及眼病患者进行调查分析,发现该调查表有效、可靠,可以通过该问卷调查获得比较详细而且准确的主观视觉质量结果。本研究通过问卷调查发现,患者ACXL术后主观视觉质量问题主要是眩光、晕轮、星芒和雾视高于常规FS-LASIK 组,症状多在术后1个月达到最高峰,术后3个月时有所缓解。患者的这种主观感觉与客观检查结果在时间上的变化基本一致。
综上所述,ACXL术后早期角膜表面不规则性增加,同时角膜基质对光线的散射也增加,进而在一定程度上影响了患者对比敏感度和主观感觉,但患者仍可以获得比较理想的视力和屈光度。本研究由于观察时间较短,仅对术后3个月的检查结果进行统计分析,因此日后还需要加强随访,进一步进行观察ACXL对视觉质量的远期影响,为临床手术开展提供更加详细、全面的数据分析和理论支持。
利益冲突申明无任何利益冲突
作者贡献声明郑燕、翟长斌:收集数据,参与选题、设计及资料的分析和解释;撰写论文;对编辑部的修改意见进行修改。王玥、胡雅斌、柳静、张秋露、徐雯:参与选题、设计和修改论文的结果结论。付彩云、张丽:参与选题、设计、资料的分析和解释,修改论文中关键性结果、结论,对编辑部的修改意见进行核修
