探讨骨质疏松治疗仪结合运动疗法对骨质疏松症患者治疗效果的影响
2022-10-26莫楚仪
莫楚仪
( 南方医科大学顺德医院附属陈村医院,广东 顺德 528313 )
骨质疏松症是老年人常见、多发的一种全身性疾病,通常情况下,合并慢性骨代谢障碍,临床特征包括骨量减少、骨骼结构退化等,与此同时,随着年龄的增加,骨骼脆性日益增加,患者往往伴有身高减小、腰背疼痛等症状,导致患者出现全身性骨折或者骨骼疾病,明显降低了患者日常生活质量[1]。因而,本次研究针对骨质疏松症患者采取骨质疏松治疗仪结合运动疗法治疗效果进行综合分析,详情报告如下。
临床资料
1 一般资料:本文所选50例研究对象均为本院2019年3月-2020年4月接收的骨质疏松症患者,分组依据系统抽样法,每组25例,对照组中,男、女例数比是13:12;最小、最大年龄分别是63岁与79岁,均值为(72.15±2.05)岁。观察组中,男、女例数比是14:11;最小、最大年龄分别是61岁与77岁,均值为(72.18±2.12)岁。基线资料方面,2组比较,未见明显差异(P>0.05)。经医院医学伦理委员会批准。(1)纳入标准:经X线等检查明确诊断为骨质疏松症;自愿签署研究同意书;骨量低下。(2)排除标准:6个月内采用其他抗骨质疏松药物;合并消化系统严重疾病者;合并恶性肿瘤;伴有器官功能异常者;妊娠期或者哺乳期妇女;合并免疫系统疾病或者血液系统疾病;具有精神疾病史;伴有凝血功能障碍。
2 方法:(1)观察组。骨质疏松治疗仪结合运动疗法:骨质疏松治疗系统,总计进行45次治疗,治疗包括3个阶段,具体如下:①第1阶段:每次持续40分钟,每天1次,接受连续15次治疗;②第2阶段:每次40分钟,每2天1次,接受15次治疗;③第3阶段:每次40分钟,每3天进行1次,接受连续15次治疗。每个疗程3个月。治疗过程中,帮助患者选取仰卧体位,对仪器相关参数进行调整,结合环状治疗器发出的脉冲电磁场展开治疗。运动疗法:有氧运动,指导患者于功率自行车上展开,以患者个人状况为依据对功率进行调整,使其保持良好的靶心率,一般情况下,维持靶心率运动时间为30分钟,日用1次,接受连续6个月的治疗。(2)对照组。钙剂与运动疗法,运动疗法与观察组相同。钙剂应用 维D2磷葡钙片,每次2片,每天用3次。
3 观察指标:(1)观察2组治疗效果。经过相应治疗后,疼痛评分下降超过80%,活动功能改善明显,表示显效;疼痛评分下降在40%-80%间,活动功能基本缓解,表示有效;不符合以上判定指标,为无效。(有效+显效)例数/总例数×100%=治疗总有效率[2]。(2)评估疼痛程度。依据视觉模拟评分法(VAS),总分10分,分值越高,说明疼痛越严重,反之表示疼痛较轻。骨密度检测采用德国通用GE双能X线骨密度仪,对腰椎骨密度值进行检测。(3)检测2组骨代谢标志物,包括β胶原特殊序列(β-CTX)与总Ⅰ型胶原氨基端延长肽(P1NP)[3]。
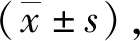
5 结果
5.1 2组治疗效果对比:观察组治疗总有效率较对照组高,差异明显(P<0.05),见表1。

表1 2组临床治疗效果对比(n,%)
5.2 2组骨密度及疼痛评分对比:2组治疗前骨密度和疼痛评分对比,差异较小(P>0.05);治疗后,观察组骨密度比对照组高,而疼痛评分比对照组低,差异显著(P<0.05),见表2。
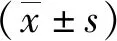
表2 2组骨密度和疼痛评分比较
5.3 2组骨代谢标志物对比:观察组与对照组治疗前β-CTX及P1NP未见明显差异(P>0.05);治疗后,2组β-CTX未见明显差异(P>0.05),而观察组P1NP比对照组高,差异显著(P<0.05),见表3。

表3 2组骨代谢标志物对比
5.4 2组治疗前后各项指标变化对比:通过对治疗前、治疗6个月患者的腰椎、股骨颈、ward三角等各项指标进行比较,随后观察其评分。观察组、对照组患者在治疗前差异不大。治疗6个月观察组患者腰椎评分为(0.83±0.06)分,对照组腰椎评分为(0.76±0.12)分。观察组股骨颈、Ward 三角、骨钙素评分均优于对照组,差异为(0.21±0.04)分,(0.04±0.02)分、(1.58±0.01)分,二者差异较大。见表4。
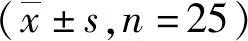
表4 2组治疗前后各项指标变化对比
讨 论
骨质疏松症指的是骨骼微细结构损害及骨量降低,使得骨脆性提高,进而导致骨折发生率提高的全身性疾病,该病具有脊柱变形、疼痛、内脏功能障碍、脆性骨折等症状[4]。对于骨质疏松严重者,极易合并骨折,导致患者致残率提高,进而降低了其日常生活质量。到现在为止,骨质疏松症诱因依旧不明,该病的发生可能与疾病、内分泌、年龄、环境、药物、种族、遗传等有关,对于中老年人群极易发生,所以需要加强对疾病治疗的关注[5]。
现阶段,骨密度检查、血常规检查、X线、骨钙素、血清钙磷测定等是常用于检查骨质疏松的方法,其中用于检测骨吸收及骨形成的指标为β-CTX及P1NP,而用于判断骨质疏松的金标准是DXA。当前,主要利用中医辨证理论、基础干预、西医药物治疗等方法治疗骨质疏松,及早治疗,有助于患者临床症状减轻,避免继发骨折的发生[6]。针对已经明确诊断为骨质疏松症患者、曾经发生脆性骨折及骨量降低合并骨质疏松危险因素者,建议采用药物治疗[7]。钙剂及饮食调整是骨质疏松症治疗常用药物之一,本次研究主要为患者提供维D2磷葡钙片治疗,主要是为了在短期内增加骨量,改善骨痛,降低脆性骨折发生率。由于钙自身吸收率较低,通过需要结合维生素D3促进吸收率的提高,因此,针对骨质疏松症患者而言,不仅需要加强对钙剂补充及高钙饮食的重视,也要结合自然日光照射,以便皮肤中的7-脱氢胆固醇转变成为维生素D3,该方法可以加快机体钙吸收速度,实现补钙的目标。若由于个人因素无法摄取足够的阳光,则需要予以患者骨化三醇或者维生素D3[8]。(1)性别、年龄和体质量指数BMI均对骨密度值有显著的影响。年龄作为对骨密度影响较大的因素之一,人体在30-40岁骨骼成长处于稳定状态,40岁之后骨质量开始丢失。女性受雌激素的影响,绝经后,雌激素水平下降,因此骨量丢失明显。在60岁以上的老年人骨质疏松率一般在60%以上。性别、年龄对于骨质疏松变化也有一定影响,女性在40岁之后出现此种病症的发生率要高于男性。(2)吸烟、心脏病对骨密度值有影响。①生活习惯包含饮食、运动、抽烟喝酒等。骨骼的营养来源于机体对食物中营养的吸收,造成骨质疏松的主要原因即为饮食中摄取的维生素不足,大量吸烟将会造成骨密度降低,同时吸烟是影响骨密度峰值形成的一个主要原因。在长期吸烟的情况下将会导致尿钙量增加,并抑制骨形成。②心脏病。部分老年群体易发心脏病,在出现此种疾病时,容易造成心肌缺氧、缺血,人体骨量随年龄的增加不断丢失,大部分骨质疏松人员出现骨质疾病,同时影响患者病情的因素即为血压高、高胆固醇血症,以上因素对人体的内皮细胞造成一定改变,同时在氧化反应中诱发骨质疏松的形成。(3)运动习惯对骨密度值的影响。作为影响骨量、骨峰值、密度的主要因素,在保持适当的运动负荷的过程中能够延缓骨骼老化,同时减少骨质疏松。经部分学者研究表明,在中老年人骨流失期进行运动,能够延缓骨质流失量。(4)疾病等其他危险因素。①糖尿病。患者在出现糖尿病时,容易导致人体紊乱,钙、维生素等代谢异常,从而引发骨质疏松。②长期卧床病人。在运动量减少的情况下,将会导致骨质疏松的出现。骨质疏松性作为现阶段临床老年人常见的类型,由于骨骼钙质流失严重,骨骼强度明显减弱,对于骨质疏松的治疗中同时作用于多个环节还应辅以药物进行应用。中医认为,骨质疏松与脾肾不足密切相关,采用补益脾肾的方法可有效强壮筋骨,在增强体质的同时促进恢复。中医将骨质疏松作为“骨萎”范畴,其发病原因为与肾气不足、骨髓生化乏源,同时脾胃虚弱也是一个主要致病病因。在临床治疗中应以益肾补脾、强壮筋骨为主。经现代药理研究表明,中医治疗能促进成骨细胞的分化和增殖,促进骨质的新陈代谢,在骨密度增加的同时促进骨折的愈合。患有骨质疏松之后,老年人的骨量有所减少、骨组织显示微观结构退化,骨头具有一定的脆弱性,在生活中容易引发骨折。我国的老龄化现象越来越严重,随着增加了老年骨质疏松的病发率。老年骨质疏松症不仅病发率比较高,危险性也比较大,死亡率也较高,恢复时间较长。所以,给骨质疏松患者进行有效的预防和治疗具有深远的研究意义。骨质疏松症是人类第六大常见慢性病[3],一定程度上会致病。钙质作为最重要的成分,在摄入足够钙量的同时能够保证骨骼形态正常,同时还能抑制甲状腺功能亢进的情况。在进行补钙联合维生素D的同时,能够有效促进钙质吸收。受雌激素减少的影响,绝经期妇女易发骨质增生。雌激素具有减少骨细胞增殖并抑制细胞分化的作用。非药物治疗同样在骨质疏松治疗中具有重要作用。常见非药物治疗方法包括饮食调节、生活干预、运动疗法、适当锻炼等,运动疗法利用中等强度体育锻炼,尤其是四肢肌肉力量锻炼,利用该方法可提高睾酮、雌二醇水平,并对骨细胞增生有效抑制,与此同时,其有助于血钙降低,并对甲状旁腺激素的分泌和骨吸收有效抑制,加快骨合成速度,进而提高骨密度和骨量[9]。除此之外,有氧运动可加快血液循环速度,促进骨细胞活动的提高,使机械应力更好的刺激机体骨骼,加快骨质合成速度,避免老年性肌少症的发生[10]。单一的药物治疗效果并不理想,所以临床上更加重视联合治疗。本次研究主要为观察组患者提供骨质疏松治疗仪结合运动疗法治疗,并取得显著效果。研究结果显示,观察组治疗总有效率较对照组高,差异明显(P<0.05);骨密度、疼痛评分,2组治疗前未见明显差异(P>0.05);治疗后,观察组均比对照组优,差异明显(P<0.05)。由此可见,结合骨质疏松治疗仪与运动疗法治疗骨质疏松症,有助于患者疼痛程度减轻,而且对于骨密度的改善十分有利,其可以增强患者身体功能,加快患者康复速度,促进其生活质量的提高。β-CTX和P1NP方面,2组治疗前未见明显差异(P>0.05);治疗后,观察组与对照组β-CTX未见显著差异(P>0.05);观察组P1NP比对照组高,差异显著(P<0.05)。根据结果分析,为骨质疏松症患者提供骨质疏松治疗仪与运动疗法治疗,有助于患者骨代谢标志物改善,促进其生活质量的提高。(1)进行社区健康管理。基于健康管理的需要,建立家庭责任签约医生制度。社区健康管理中,应针对亚健康人群进行筛查,根据常见、多发病症做好管理工作,逐渐提升管理水平。建立全科医生健康管理团队,将骨质疏松纳入到健康管理中。①做好预防。通过进行1级预防,提升社区人群的自我保健意识。增加户外活动,培养良好的习惯。②社区卫生服务中心应开展骨密度筛查活动,做好2级预防,将骨质疏松纳入健康管理中,从而促进患者的身体、心理进一步康复。(2)建立良好的饮食习惯。通过做好宣教,并养成良好的生活习惯。饮食作为主要来源,为减少骨密度流失速度,应从日常膳食中做好管理。首先应多食用奶类、豆类制品,注意钙磷比例,除此之外还要注意维生素的摄入,减少高盐饮食。在日常生活中,应科学安排饮食,保证微量元素的均衡,达到膳食平衡。(3)养成良好的生活方式。在日常生活中,应戒烟、戒酒,避免对身体造成危害。长时间的烟酒将会引发肝硬化,并造成全身系统疾病。在此同时,应经常参加体育锻炼,根据个人喜好、运动程度能力,选择适合自身的训练方式,做好时间、强度的控制,从而减少骨折风险的出现。(4)做好疾病预防。骨质疏松一般情况下不好预防,为避免骨质疏松应摄入适量的钙质、维生素,在做好相关锻炼的同时降低并发症。对于此种疾病来说,危险因素高同时直接影响患者生活,在日常生活中少用糖、盐、做好血压监控,做好由于高血压、糖尿病引起的不良疾病,做好防控工作[11]。通过对治疗前、治疗6个月患者的腰椎、股骨颈、ward三角等各项指标进行比较,随后观察其评分。观察组、对照组患者在治疗前差异不大。治疗6个月观察组患者腰椎评分为(0.83±0.06)分,对照组腰椎评分为(0.76±0.12)分。观察组股骨颈、Ward 三角、骨钙素评分均优于对照组,差异为(0.21±0.04)分,(0.04±0.02)分、(1.58±0.01)分,二者差异较大。
总而言之,予以骨质疏松症患者骨质疏松治疗仪结合运动疗法治疗有助于骨密度改善,促进临床治疗效果的提高,而且该方法可以减轻患者疼痛程度,改善骨代谢标志物,值得临床进一步采纳与推广。
