PET/CT引导的不同剂量分割模式治疗老年晚期非小细胞肺癌疗效观察
2022-10-21李小龙陆婉玲刘秋芳王天昶王锋刚张永彤
李小龙,陆婉玲,刘秋芳,李 量,王天昶,王锋刚,吴 磊,张永彤,戴 震
(1.陕西省肿瘤医院放疗一科,陕西 西安 710061;2.空军第986医院肿瘤科,陕西 西安710054)
肺癌是目前世界上癌症相关死亡的首要原因,其中非小细胞肺癌(Non-small cell lung cancer,NSCLC)占肺癌总数的80%~85%,在这部分患者中,约50.0%的患者的年龄超过65岁,其中60~69岁占16.5%,70~79岁约占68.9%,80岁以上占14.6%,并且人口统计学专家预测这部分患者的人数在未来仍会不断增加[1-4]。老年晚期NSCLC患者往往伴有基础疾病较多,脏器功能衰退,耐受化学药物治疗的毒副作用能力下降,放疗对患者器官功能要求相对较低,美国一项研究数据显示,≥70岁晚期NSCLC患者,49.0%的接受过局部姑息性放疗,因此,放疗在老年晚期NSCLC的治疗中占有重要地位,但是采取何种剂量分割模式及分子功能影像与放疗的结合,能否为剂量分割模式提供依据,目前尚无定论[5]。本研究通过回顾分析本院2012年7月至2017年11月收治的PET/CT引导定位,并接受肺部肿瘤常规分割或低分割放疗的63例老年晚期NSCLC患者资料,比较了PET/CT引导下不同剂量分割模式对老年晚期NSCLC治疗效果、毒副作用和SUVmax值与剂量分割的相关性,为以后进一步的临床研究提供参考。
1 资料与方法
1.1 一般资料 收集2012年7月至2017年11月收治的PET/CT引导定位,并接受肺部肿瘤常规分割或低分割放疗的63例老年晚期NSCLC患者资料,其中,男41例,女22例;年龄67~87岁,中位年龄74岁。全部病例PS评分≤2分,均经细胞学或组织学证实为NSCLC,鳞癌29例,腺癌23例,其他11例。63例均完成全部放疗计划,肺部以外转移灶给予局部对症姑息性处理,所有病例均未接受常规化学药物治疗,依据分割模式不同,分为常规分割组和低分割放疗组,两组患者一般资料比较无统计学差异(均P>0.05),具有可比性。
1.2 治疗方法
1.2.1 定位方法:患者检查当天禁食6~8 h以上,调整血糖<8 mmol/L,按体重给予18F-FDG静脉注射(3.7~4.5 MBq/kg),安静平卧1 h后,患者采用仰卧位,双手抱肘置额部,真空垫固定体位,三维激光灯定位后放置铅粒标记;采用16排螺旋CT,层厚5 mm、平静呼吸状态下进行CT扫描,扫描范围:上界为下颌骨下缘,下界为耻骨联合下2 cm;随后对相同范围行PET图像采集,每个床位2.3~4.0 min,之后将图像传至TOM-TPS进行自动图像融合。
1.2.2 靶区勾画:靶区由1名放疗科医生和1名PET/CT医生,根据PET/CT融合图像的高代谢区域进行靶区勾画,最后经2名有经验的放疗科主任医师进行确认,肿瘤靶区(GTV):高代谢区域既最大标准摄取值(Maximum standard uptake value,SUVmax≥2.5);临床靶区(CTV):鳞癌、腺癌分别GTV外放6 mm和8 mm;其他病理均外放6 mm;计划靶区(PTV):CTV基础上外放5 mm;不做淋巴区域预防照射。
1.2.3 放疗剂量:常规分割单次剂量2.0 Gy,1次/d,5次/周,共15~28次,总剂量30~56 Gy,BED 36~67.2 Gy低分割单次剂量2.5~3.0 Gy,1次/d,5次/周,共10~20次,总剂量30~52.5 Gy,BED 37.5~65.6 Gy。两组总剂量BED比较无统计学差异(P>0.05)。不同总剂量的生物等效剂量(Biologically effective dose、BED)按照BED=nd[1 + d/(α/β)]公式进行计算,n表示总次数、d表示单次分割剂量、肿瘤的α/β比值为10。
1.3 放疗计划评估 用95%±5%等剂量曲线100%覆盖计划靶区的体积。常规分割模式危及器官限制:患侧肺V20≤25和MLD≤13;食管最大剂量不超过40 Gy;脊髓最大剂量不超过40 Gy;低分割模式危及器官限制:患侧肺V20≤23和MLD≤12;食管最大剂量不超过35 Gy;脊髓最大剂量不超过35 Gy;超过危及器官限制条件给予10~15次后缩野修改计划。
1.4 评 价
1.4.1 放疗副作用评价:根据RTOG急性放射肺损伤及放射性食管损伤标准评价。
1.4.2 疗效评价:按照国际抗癌联盟实体瘤疗效判定标准分为完全缓解(CR)、部分缓解(PR)、稳定(NC)进展(PD)。
1.5 随 访 根据患者复查的病例及复查的胸部CT或PET/CT进行随访,随访率100%,随访时间5~34个月,中位随访时间11个月。
1.6 统计学方法 采用SPSS 17.0统计学分析软件进行分析,Kaplan-Meier(K-M)法生存分析并绘制生存曲线,组间采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组放射治疗不良反应情况比较 常规分割放射治疗的放射性肺损伤和放射性食管炎发生率均略高于低分割放疗模式,比较无统计学差异(均P>0.05);血液毒性低分割放疗模式高于常规放疗模式,比较无统计学差异(P>0.05)。见表1。

表1 两组放射治疗不良反应情况比较[例(%)]
2.2 两组近期疗效比较 放疗全部结束4~6周后行胸部CT或PET/CT复查,对治疗区域近期疗效评定,常规分割放疗模式有效率(CR+PR)为15/29例(51.7%),CR 2例(6.9%)、PR 13例(44.8%)、NC 9例(31.0%)、PD 5例(17.2%);低分割放疗模式有效率(CR+PR)为26/34例(76.5%),CR 5例(14.7%)、PR 21例(61.8%)、NC 4例(11.8%)、PD 4例(11.8%);低分割放疗近期疗效优于常规放疗,两组近期有效率比较有统计学差异(χ2=4.217,P=0.040)。
2.3 两组生存率比较 常规放疗组和低分割放疗组两组患者1年生存率分别是41.4%和50%(χ2=1.202,P=0.273),2年生存率分别是6.9%和11.8%(χ2=0.970,P=0.325);低分割放疗组1年和2年有生存优势,但是无统计学差异(均P>0.05)。
2.4 SUVmax值与总生存率相关性 所有患者SUVmax的平均SUVmax值为10.6,以10.6分层分析显示,SUVmax≤10.6和SUVmax>10.6的1年和2年总生存率分别为65.8%、15.8%(χ2=24.305,P<0.05)和16.0%、0%(χ2=36.161,P<0.05),提示SUVmax与预后具有相关性。
2.5 SUVmax值高低与分割模式的相关性 根据SUVmax值高低对常规分割和低分割模式进行放疗患者的1年生存率进行分析显示,当SUVmax>10.6时选择低分割放疗模式能获得更好的生存获益。见表2。
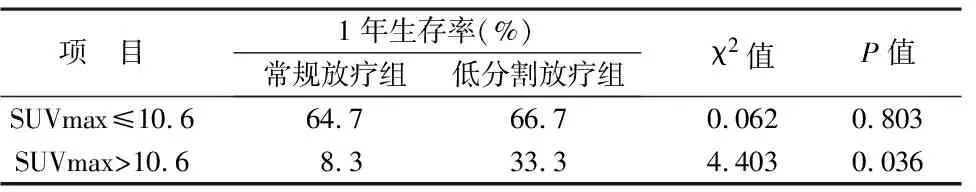
表2 SUVmax值高低与分割模式相关性
3 讨 论
老年NSCLC患者具有伴随疾病多、器官功能衰退等特点,各TNM分期中,老年NSCLC规范化治疗依存性均较差,最近发表的一项收集2003-2010年,共计452例,年龄≥80岁老年NSCLC患者的治疗相关资料显示,46.2%的患者仅给予了最佳支持治疗(BSC),7.8%接受了外科手术治疗,10.6%接受了立体定向放疗(SBRT),17.0%接受了姑息性放疗,11.2%接受全身化学药物治疗,接受有效治疗患者与仅接受BSC患者相比较,中位生存时间为362 d和115 d,具有统计学差异(均P>0.05)[6]。因此,针对老年晚期NSCLC患者,制定恰当的治疗策略是我们面临的挑战,目前,治疗策略主要集中在最佳支持治疗和姑息治疗。
姑息治疗作为特殊的医疗关怀,是老年晚期NSCLC的重要治疗方式之一。放射治疗作为一种重要的局部根治性或姑息性治疗手段,可有效改善晚期NSCLC患者的呼吸道症状,症状缓解率为48%~97%,消失率为22%~78%,且副作用可耐受[7-8]。而不同的放疗分割方式,会对放疗效果及副作用产生不同的影响,临床较为常用的分割模式有常规分割、超分割及低分割等,常规分割临床应用最为广泛,而低分割相对应用较少,低分割放疗又称大分割放疗,每次分割剂量>2.5 Gy,每天1次,总治疗时间缩短,总剂量减小[9-11]。低分割具有较短的治疗疗程,这就很好的解决了老年肿瘤患者,不能很好的完成全部长周期的常规放疗计划,因此可能从时间因素来考虑更适合老年肿瘤患者。
在临床工作中,老年晚期NSCLC患者的家属成员考虑较多的可能是治疗所致的毒副作用能否耐受或明显降低患者的生活质量,而非治疗获益情况,使得治疗方案执行力度差。由于正常组织对不同分割剂量放射敏感性不同,在后期反应组织辐射生物效应中,分割剂量的变化对组织耐受性的影响要显著大于对早期反应组织耐受性的影响,低分割放疗是增加单次肿瘤处方照射剂量,因此,低分割放疗模式存在最大的问题是单次分割剂量增大,可能增加晚期放射损伤,在采用低分割模式时要关注和评估晚期损伤效应,尤其在老年患者中。国外研究报道显示,将75例老年早期NSCLC患者行低分割放疗,2.5 Gy/次,结果显示仅3例患者发生Ⅲ级或Ⅲ级以上不良反应,可见低分割放疗对于老年早期NSCLC患者有效且毒副作用可耐受[12]。本研究应用PET/CT定位,根据高代谢区域给予肺部局部姑息性放疗,采用常规分割和低分割两种分割模式的放疗,结果显示,低分割放疗近期疗效优于常规放疗,两组近期有效率对比有统计学差异(χ2=4.217,P=0.040),其在放射性肺损伤、放射性食管炎和骨髓抑制方面无统计学差异(均P>0.05)。说明在老年晚期NSCLC的姑息性放疗中,低分割模式近期疗效肯定,且在毒副作用方面是安全可耐受的。本研究中低分割与常规分割放疗相比1年和2年生存率均有提高(1年OS:50.0%和41.4%;2年OS:11.8%和6.9%),有生存获益,但无统计学差异(均P>0.05),可能是因为入组病例较少有关,从本研究所获得数据提示,在老年晚期NSCLC的姑息性放疗中,低分割的分割模式可以作为一种常规放疗方式在临床中应用。
随着放疗设备和技术的进步,放疗疗效有所提高,并且其不良反应明显降低(三维和二维相比较),多模态的影像资料为放疗提供了精确的治疗指导,先进的放疗技术为老年患者带来了新的治疗选择。目前CT 是肺癌患者放疗靶区勾画及疗效评价最常用的方法,但其对伴有阻塞性或治疗后改变及淋巴结肿大患者有一定局限性,PET-CT 是融合解剖和功能显像的新型分子影像学检查方法,在肺癌诊疗中的应用已得到临床肯定[13-15]。目前临床最常用的PET-CT 代谢参数是SUV,国内外大多数研究认为SUVmax 可以较好的预测患者生存情况,高值组的生存期低于低值[16-17]。本研究将所有患者SUVmax值取其平均值为10.6,以10.6为界,分析显示SUVmax≤10.6和SUVmax>10.6的1年和2年总生存率分别为65.8%、15.8%(χ2=24.305,P<0.05)和16.0%、0%(χ2=36.161,P<0.05),提示SUVmax的高低与预后具有相关性,与上述文献报道结论一致。
本研究根据SUVmax值高低对两种放疗模式进行比较,发现当SUVmax≤10.6两种治疗模式无统计学差异(P>0.05);而SUVmax>10.6时常规分割放疗与低分割放疗1年总生存率为8.3%和33.3%(χ2=4.403,P=0.036),结果提示SUVmax>10.6时选择低分割放疗模式可能会获得更大临床获益。有研究表明,SUVmax高低代表了肿瘤代谢活跃程度及肿瘤细胞的增殖能力[18]。根据放射生物学原则,增殖快的肿瘤,要达到较好的治疗疗效,必须通过快速照射或增加剂量以消灭更多产生的肿瘤细胞[19];而从杀灭肿瘤的角度来看,由于在治疗开始28 d内认为肿瘤组织不会发生再增殖,低分割模式放疗兼具有上述2种特性,会在较短的疗程中给予肿瘤较大的肿瘤处方量,使得肿瘤出现再增殖之前得到最大致死量。因此,低分割放疗模式可能会获得更大临床获益,由于本研究病例较少,并均为老年晚期NSCLC患者,在临床实践工作中,究竟能否根据SUVmax的高低调整放疗剂量分割模式,还尚无有效的临床证据,需要进一步大量的临床研究证实。
综上所述,在老年晚期NSCLC的姑息性放疗中,低分割放疗与常规分割放疗相比较,副作用未见加重,并可临床获益,在临床实践中,可考虑作为此部分患者的局部治疗选择之一。随着PET/CT的广泛临床应用,其不仅为放疗提供了精确的靶区照射范围,而SUVmax等相关参数可能会对放疗剂量分割模式的选择提供合理的数据。
