抗氧化联合常规治疗对重型颅脑损伤合并肺部感染患者的疗效
2022-10-19王晓霞骆建军邓勇方向明
王晓霞 骆建军 邓勇 方向明
中国人民解放军联勤保障部队第九〇三医院1重症医学科(战创伤急救中心),2神经外科(杭州 310000);3浙江大学医学院(杭州 310011)
重型颅脑损伤患者病情危重,病死率极高[1],而其并发症的发生是其死亡的主要因素[2]。其中何萍等报道显示,重型颅脑损伤患者的肺部感染发生率在24.3% ~67.4%。临床上也常常把颅脑损伤和肺部感染看作是一对“孪生子”,国内外大量文献[4-6]也证明肺部感染是造成颅脑损伤加重的一个重要原因,若处理不当将导致患者死亡率升高、住院时间延长以及影响神经功能的恢复。与此同时,KHATRI 等[7]、LORENTE 等[8]及王新玲等人[9]都指出了重型颅脑损伤以及肺部感染均会导致机体氧化应激水平持续升高,局部的缺氧环境与过高的氧自由基损伤大脑血管神经及肺部组织,使得大脑、肺部组织病灶出现恶性循环,严重影响患者的治疗与预后。临床常见的抗氧化剂——维生素C(Vitamin C)及还原型谷胱甘肽(GSH)具有良好的抗氧化及清除氧自由基作用,能够保护受损器官避免出现继发性过氧化损伤[10-12]。为此,就抗氧化剂对重型颅脑损伤并发肺部感染在炎症、氧化应激、肺部功能及神志改善方面情况的疗效价值做了初步研究,希望该类患者能有所获益,现报告如下。
1 资料与方法
1.1 一般资料 前瞻性选择我院2020年2月至2022年2月收治的由外伤导致的存在重型颅脑损伤患者作为观察对象。
1.1.1 入选标准
1.1.1.1 重型颅脑损伤患者入选标准[13](1)均为明确外伤史,存在一定程度昏迷,经影像学确诊;(2)患者年龄为16 ~60 岁;(3)GCS 评分≤8 分;(4)既往无癫痫、脑梗、脑瘤、肺结核、肺肿瘤等重大的脑部与肺部器质性病变;(5)伤后24 h 内入院,以及生存期>72 h;(6)所有患者入院时无肺部感染的表现。
1.1.1.2 肺部感染入选标准[14]患者在住院过程中符合《医院感染》的诊断标准,呼吸机相关性肺炎发生在机械通气48 h 以后或者脱机72 h 内。
1.1.2 排除标准 (1)入院时已无自主呼吸、严重多器官功能衰竭;(2)年龄<16 岁或>60 岁;(3)合并严重多发伤、复合伤;(4)既往有脑、肺、心、肝、肾等脏器基础疾病;(5)伤后超过24 h 才入院。根据以上标准,且由患者家属签署知情同意书后,按照入院时间先后筛选重型颅脑损伤后发生肺部感染患者87 例,男62 例,女25 例,平均(42.98 ±10.32)岁,并采用就诊顺序的单双号进行随机分组,将其分为观察组42 例,对照组45 例。两组治疗前的炎症指标(WBC、CPR、NEUT)、血气分析指标(pH、SaO2、P/F、PaCO2)、氧化应激指标(MDA、SOD、LPO、TAOC、MPO)及GCS 评分均差异无统计学意义(P>0.05),具有可比性。本研究获中国人民解放军联勤保障部队第九〇三医院伦理委员会审核批准(伦理批号:202001240501001),患者家属均已签署知情同意书。
1.2 方法
1.2.1 针对重症颅脑损伤治疗情况 入组的所有重症颅脑损伤患者入院后立即完善常规检验检查,根据头颅CT 明确颅内出血部位和出血量、充分评估患者病情,大部分患者去手术室行颅内血肿清除术和(或)去骨板减压术,术后返回监护室病房后均立即予心电、呼吸、血压常规监护并采取常规治疗。常规治疗包括:亚低温、深镇静镇痛、使用甘露醇注射液(上海百特)(125 mL 静滴1 次/6 h)等利尿脱水剂降低颅内压治疗;另外给予止血、换药保持伤口清洁干燥、甲钴胺注射液(弥可保)(0.5 mg 静滴1 次/d)等神经营养剂进行脑保护、注射用泮托拉唑钠(潘妥洛克)(40 mg 静滴1次/d)抑酸护胃、有创机械通气维持、保持水电解质酸碱平衡等综合治疗。
1.2.2 针对肺部感染治疗情况 入选的明确合并有细菌性肺炎的87 例重型颅脑损患者在采取以上措施后,并根据我科经验性用药选择抗感染药物进行治疗:注射用头孢哌酮钠舒巴坦钠(舒普深)2.0 g 静滴1 次/12 h(均行头孢皮试结果阴性后使用),并留取痰标本,后期必要时根据痰培养结果及药敏试验再更换合适抗生素。
1.2.3 观察组处理 观察组给予上述常规治疗外,在术后加予维生素C 注射液(规格:1 g,上海信谊金朱)3 g 加入100 mL 生理盐水,静滴2 次/d 以及注射用谷胱甘肽(规格0.9 g,双益健上海复旦复华)0.9 g 加入100 mL 生理盐水,静滴2 次/d,二者均连续应用7 d。
1.3 观察指标
1.3.1 评价指标 (1)细菌性肺炎抗感染疗效指标:观察治疗前、治疗7 d 后白细胞(WBC)、超敏反应蛋白(CPR)、中性粒细胞(NEUT)等炎症指标;(2)肺部症状改善指标:观察治疗前、治疗7 d 后血酸碱度(pH)、动脉血氧饱和度(SaO2)、氧合指数(P/F)、动脉血二氧化碳分压(PaCO2)等肺部通气量指标;(3)氧化应激指标:观察治疗前、治疗7 d后丙二醛(MDA)、超氧化物歧化酶(SOD)、过氧化脂质(LPO)、抗氧化能力(TAOC)、髓过氧化物酶(MPO);(4)颅脑损伤改善指标:治疗前、治疗7 d后格拉斯哥昏迷指数(GCS)评分。
1.3.2 指标检测方法 (1)肺部感染指标:白细胞(WBC)、中性粒细胞(NEUT)、超敏反应蛋白(CPR)为临床检验科常规检测;(2)通气量指标采用美国GEM Premier 3000 全自动血气分析仪。(3)氧化应激指标用现成试剂盒,按照说明书方法采用聚合酶链反应技术(ELISA)检测。(4)颅脑损伤改善指标GCS 评分由专门医师负责完成。[试剂盒购自上海博湖生物科技有限公司,丙二醛(MDA)试剂批号H100771、超氧化物歧化酶(SOD)试剂批号01S63210、过氧化脂质(LPO)试剂批号B100558、抗氧化能力(TAOC)试剂批号01S63210、髓过氧化物酶(MPO)试剂批号H104266]。
1.4 统计学方法 采用SPSS 21.0 统计软件、GraphPad Prism8.0 对数据进行分析及作图。计量资料采用均数±标准差表示;计数资料采用χ2检验,组间比较采用t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 观察组与对照组间炎症生化指标的比较 治疗1 周后两组白细胞(WBC)、超敏反应蛋白(CPR)、中性粒细胞(NEUT)主要炎症生化指标均比治疗前有明显下降(P<0.01),治疗后观察组3 个炎症生化指标均低于对照组(P<0.01)。见表1。
表1 两组患者治疗前后炎症生化指标比较Tab.1 Comparison of inflammatory biochemical indexes before and after treatment between the two groups of patients ±s

表1 两组患者治疗前后炎症生化指标比较Tab.1 Comparison of inflammatory biochemical indexes before and after treatment between the two groups of patients ±s
注:治疗后与治疗前比较,*P <0.01;观察组与对照组比较,#P <0.01
血生化WBC(× 109)NeuT(%)CRP(mg/L)对照组(n = 45)治疗前13.98 ± 1.13 9.03 ± 0.54 17.31 ± 2.34治疗1 周后10.27 ± 0.76*8.11 ± 0.50*11.67 ± 1.47*观察组(n = 42)治疗前13.65 ± 1.01 8.95 ± 0.55 17.21 ± 1.92治疗1 周后7.86 ± 0.87*#6.11 ± 0.48*#7.95 ± 1.37*#
2.2 观察组与对照组间血气指标的比较 治疗1周后两组pH、P/F、SaO2肺部通气量指标水平均比治疗前明显升高(P<0.01),其中观察组pH、SaO2上升更为明显(P<0.01),观察组P/F 上升也较对照组明显(P<0.05);治疗后PaCO2较治疗前明显下降(P<0.01),观察组改善更为显著(P<0.01)。见表2。
表2 两组血气中pH、SaO2、P/F、PaCO2指标水平比较Tab.2 Comparison of pH,SaO2,P/F,PaCO2 index levels in blood gas between two groups ±s

表2 两组血气中pH、SaO2、P/F、PaCO2指标水平比较Tab.2 Comparison of pH,SaO2,P/F,PaCO2 index levels in blood gas between two groups ±s
注:治疗后与治疗前比较,*P <0.01;观察组与对照组比较,#P <0.05,##P <0.01
血气指标pH P/F PaCO2(mmHg)SaO2(%)对照组(n=45)治疗前7.23±0.02 259.98±62.57 59.02±2.32 86.71±1.22治疗1周后7.30±0.01*370.91±70.50*48.87±2.07*91.71±1.18*观察组(n=42)治疗前7.24±0.01 260.21±50.21 59.24±3.02 86.31±1.77治疗1周后7.45±0.02*##397.88±69.57*#38.38±1.72*##97.38±0.99*##
2.3 观察组与对照组间氧化应激指标的比较 治疗1 周后两组氧化应激指标MPO、LPO 水平均比治疗前明显下降(P<0.01),观察组下降更为明显(P<0.01);治疗后SOD、MDA、TAOC 较治疗前明显上升(P<0.01),观察组SOD、MDA 指标升高更为显著(P<0.01),观察组TAOC 指标较对照组升高差异有统计学意义(P<0.05),见表3。
表3 两组患者血浆中MPO、SOD、MDA、LPO、TAOC 水平比较Tab.3 Comparison of plasma levels of MPO,SOD,MDA,LPO and TAOC between the two groups of patients ±s

表3 两组患者血浆中MPO、SOD、MDA、LPO、TAOC 水平比较Tab.3 Comparison of plasma levels of MPO,SOD,MDA,LPO and TAOC between the two groups of patients ±s
注:治疗后与治疗前比较,*P <0.01;观察组与对照组比较,#P <0.05,##P <0.01
氧化应激指标MPO(mg/L)SOD(U/mL)MDA(μmol/mL)LPO(nmol/mL)TAOC(U/mL)对照组(n=45)治疗前4.24±0.21 66.36±9.88 6.34±0.61 2.98±0.22 22.89±2.45治疗1周后2.61±0.20*95.75±7.50*11.88±0.68*1.84±0.15*40.67±2.04*观察组(n=42)治疗前4.18±0.15 69.47±10.16 6.62±0.60 2.97±0.25 23.56±2.95治疗1周后1.37±0.11*##128.43±10.44*##8.24±0.67*##1.07±0.05*##39.56±1.83*#
2.4 观察组与对照组GCS 评分比较 治疗后两组意识水平指标GCS 评分均比治疗前显著升高(P<0.01),治疗1 周后观察组GCS 评分明显高于对照组(P<0.01)。见图1。
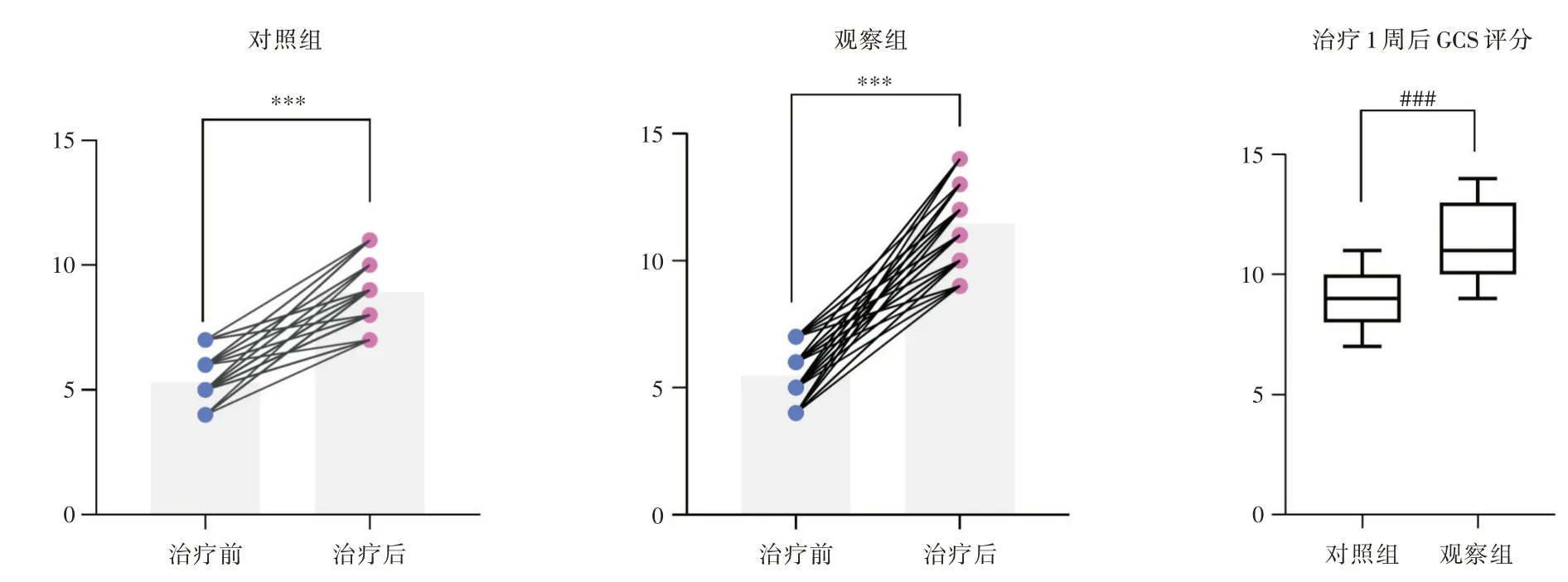
图1 两组患者治疗前后GCS 评分比较Fig.1 Comparison of GCS scores between the two groups before and after treatment
3 讨论
重型颅脑损伤是重症医学科/战创伤急救中心较为常见的危急重症,常会出现较多并发症,其中发病率最高的是合并肺部感染,对细节的把握和及时、到位、充分的处理对减少死亡率及致残率是关键[15]。重型颅脑损伤早期即会出现大量氧自由基的释放、细胞膜过氧化[16],继发血脑屏障损伤和神经递质紊乱,导致局部血流改变、神经元细胞非正常死亡,加重脑组织水肿,给大脑严重的二次创伤打击。而肺部感染导致的炎性因子活化,大量炎症因子释放可直接或间接引起机体氧化应激水平进一步出现恶化[17-18]。炎症与氧化应激并存共同作用于心脑肺等重要脏器,破坏血脑屏障、加重毛细血管渗漏[19],对颅脑损伤合并肺部感染患者造成严重损害,容易降低临床疗效,导致病情不稳定甚至危及生命。
维生素C 和还原型谷胱甘肽是临床上常用的抗氧化剂,其抗氧化效果得到临床医师们的认可,同时具有价格低廉、易获得的优势。DOSEDĚL 等及KALININA 等均研究证明[20-21],维生素C 及GSH本身可通过与氧自由基结合反应来保护机体不被自由基毒害,二者强强联合能够有效阻止氧化应激反应,中断氧自由基的持续产生,增加局部血流量,从而有效改善颅脑创伤后缺血缺氧性损伤所致的脑水肿及肺损伤,且治疗时机应尽早并重复、维持给药。同时,抗氧化剂具有辅助抗炎作用,有研究[22]表明,维生素C 可通过抑制炎症因子TNFα 的表达,从而减轻炎症反应,同时可增强吞噬细胞吞噬清除病原体能力及协同抗生素增强抗菌效果[23],可以有效保护血脑屏障不被破坏及降低毛细血管通透性,对重型颅脑损伤合并肺部感染患者的临床治疗具有重要意义。
因此,本研究选取近2年在本院收治的颅脑损伤并发肺部感染87 例患者,在常规治疗基础上联合使用我院药物目录中维生素C 以及还原型谷胱甘肽两种公认具有抗氧化作用的药物[24]进行治疗观察,结果显示,治疗前两组肺部感染疗效指标(WBC、CPR、NEUT)、肺部症状改善指标(PH、SaO2、P/F、PaCO2)、氧化应激指标(MDA、SOD、LPO、TAOC、MPO)及颅脑损伤GCS 评分的比较,差异无统计学意义(P>0.05);治疗7 d后,两组PH、P/F、SaO2水平及GCS 评分均高于治疗前,两组WBC 、CPR、NEUT、MPO、LPO 水平均低于治疗前,差异有统计学意义(P<0.05),而观察组改善更为显著(P<0.01);提示联合抗氧化治疗对颅脑损伤改善及肺部感染患者的呼吸症状改善方面较基础组都有显著获益,在重型颅脑损伤合并肺部感染患者对抗氧化治疗的疗效价值方面有了新的认识和发现。
重型颅脑损伤患者的救治不仅考虑稳定生命体征确保生命安全,临床上更为关注患者神经意识改善、大脑功能的恢复等预后情况[25]。然本研究尚有诸多局限性:此次入选观察的病例数偏少;抗氧化剂的最佳应用时机、剂量及疗程等使用问题尚缺乏有效观察;同时对于应用何种最具性价比抗氧化剂及最佳联用数量进行抗氧化治疗更适合此类患者,在未来研究中尚需进行更多的探索。本研究下一步研究方向将对微观世界改善氧化应激水平是如何改善重型颅脑损伤合并肺部感染的,即抗氧化治疗对该类患者病理生理变化的作用机制进行详细研究。目前本研究发现抗氧化治疗对于颅脑损伤合并肺部感染患者的治疗有显著的积极作用,希望能为各位重症医学科、创伤科、神经外科等科室同仁起到抛砖引玉的作用。
