双镜联合经胆囊管钬激光碎石术治疗胆囊结石合并胆总管结石
2022-10-18吴东东张金强马富平
吴东东,张金强,马富平
(1.咸阳市中心医院肝胆外科,陕西 咸阳,712000;2.榆林市第一医院普通外科)
有症状的胆囊结石且行腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)的患者中,高达15%合并胆总管结石[1]。腹腔镜胆总管切开取石术是经典的治疗术式,但术后胆漏、胆管狭窄、携带T管及日后拔管带来的一系列问题一直困扰着我们[2]。随着微创外科的发展,加速康复外科理念的不断深入,经胆囊管胆总管取石术成为治疗胆总管结石的可能,不打开胆总管,不破坏胆管的完整性,理论上可有效减少并发症的发生,尤其钬激光碎石技术的应用,使手术适应证不断扩大[3]。本研究回顾性分析经胆囊管钬激光碎石与胆总管切开取石术治疗胆总管结石的疗效,以探讨经胆囊管钬激光碎石术的临床应用价值,现将结果报道如下。
1 资料与方法
1.1 临床资料 回顾分析2018年7月至2020年12月咸阳市中心医院肝胆外科收治的125例胆囊结石合并胆总管结石患者的临床资料。纳入标准:(1)18~75岁;(2)术前美国麻醉医师协会(American society of anesthesiologists,ASA)分级Ⅰ、Ⅱ级;(3)术前经腹部B超和(或)磁共振胰胆管成像等检查确诊为胆囊结石合并胆总管结石;(4)结石位于胆总管内;(5)无严重心肺疾患等手术禁忌证。排除标准:(1)合并肝内胆管结石;(2)伴有急性梗阻性化脓性胆管炎;(3)有上腹部手术史,腹腔内广泛粘连,不宜行腹腔镜手术;(4)存在严重心肺疾患;(5)合并胆道系统肿瘤。按照手术方式分为碎石组(n=60)与切开组(n=65)。两组患者年龄、性别、临床表现、术前合并症、胆总管结石大小、结石数量、胆总管直径、术前肝功能指标及术前ASA分级等基线资料差异无统计学意义,见表1。
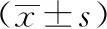
表1 两组患者临床资料的比较
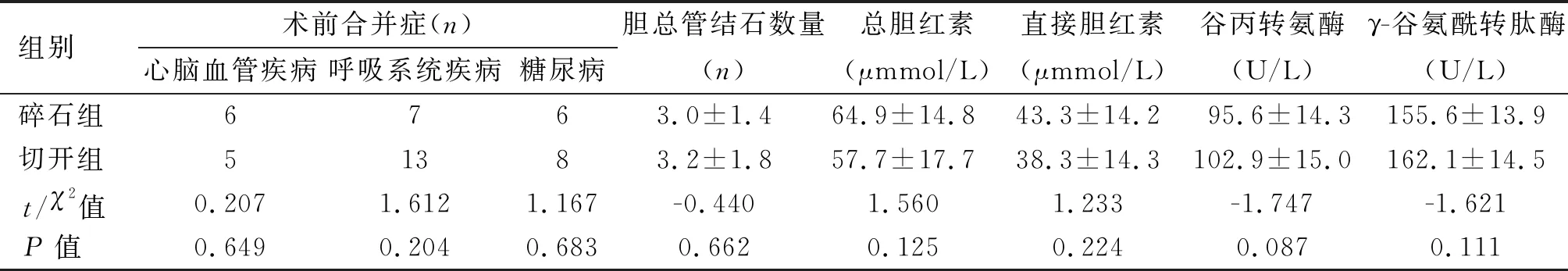
续表1
1.2 手术方法 采用全麻、气管插管,按传统四孔法施术,游离肝十二指肠韧带,确认胆囊三角,夹闭胆囊动脉,仔细解剖胆囊管,尽量使胆囊管全程“裸化”,远端用钛夹夹闭胆囊管,防止结石掉入胆总管内,此时暂不离断胆囊管,以便于牵拉暴露胆总管。碎石组:用剪刀剪开胆囊管前壁约1/2,分离钳沿胆囊管方向扩张管腔,直至胆汁流出,置入5 mm纤维胆道镜沿胆囊管方向插入胆总管,结石较小时可用取石网篮取出;结石较大时,用钬激光碎石后取出,最后反复用生理盐水冲刷,以便碎石后的泥沙样结石排入十二指肠;结石取净后再次探查胆总管,确保术中无结石残留及胆总管远端通畅,取石结束后,用可吸收夹夹闭胆囊管。切开组:清除胆总管前方浆膜及脂肪后,辨认胆总管后先用针状电凝穿刺见胆汁流出,再用电凝钩纵行切开胆总管前壁1.0~1.5 cm,胆道镜边注水边探查胆总管,取石网篮取出结石,结石取净后再次探查胆总管、肝总管、左右肝管及二级肝管,确认无结石残留,观察Oddi括约肌收缩良好,术中根据情况选择留置T管或一期缝合。以上两种术式完成后常规切除胆囊,均于小网膜孔放置引流管1根,检查无出血、胆漏,清点器械及纱布无误后缝合切口,结束手术。
1.3 术后处理 术后观察两组患者有无腹痛、寒战、发热、黄疸症状,观察患者小网膜孔引流管及T管引流液颜色、性状、总量,引流管有无堵塞、脱落等。如果小网膜孔引流管无明显胆漏、出血,则予以拔除;如有胆漏则持续引流至<5 mL/d再拔除。留置T管的患者,术后2周后夹闭,观察腹部体征并化验肝功,术后2个月门诊行T管造影,如无特殊情况则拔除T管。
1.4 观察指标 统计两组患者术前指标(包括年龄、性别、临床表现、术前合并症、胆总管结石大小与数量、胆总管直径、术前肝功化验指标及术前ASA分级等);术中及术后指标(包括手术成功率、手术时间、术中出血量、术后首次排气时间、术后拔管时间、术后住院时间、住院总花费及术后并发症发生情况等)。
2 结 果
两组手术成功率、手术时间、术中出血量、术后首次排气时间、术后胰腺炎及残余结石发生率差异无统计学意义(P>0.05)。碎石组术后拔管时间、术后住院时间、住院总花费、术后胆漏发生率优于切开组,差异有统计学意义(P<0.05),见表2。
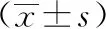
表2 两组患者手术相关资料的比较
碎石组与切开组手术成功率分别为96.7%与98.5%。碎石组1例患者因胆囊管解剖变异转行胆总管切开取石术,两组各有1例患者因腹腔镜探查发现腹腔严重粘连、解剖结构不清而中转开腹。碎石组术后发生胆漏1例、切开组发生8例;切开组中3例患者拔除T管后出现胆漏,予以鼻胆管引流后治愈,其余6例均予以保持引流管通畅引流、对症保守治疗后治愈。两组术后各有1例、2例并发胰腺炎,经禁食、抑酸、抑酶、补液等对症治疗后治愈。碎石组发生残余结石1例,予以内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)取出结石。切开组残余结石2例,术后2个月经T管窦道行胆道镜取石。两组均无Ⅲa级(Clavien-Dindo分级)以上并发症发生,术后常规行抗感染、营养支持、维持水、电解质平衡、对症等治疗。术后患者均接受门诊或电话随访6~14个月,平均(10.0±2.1)个月,未发生急性胆管炎、结石残留、结石复发、胆管狭窄等并发症。

续表2
3 讨 论
目前,LC+腹腔镜胆总管探查术及ERCP/内镜十二指肠乳头括约肌切开术+LC已成为胆总管结石合并胆囊结石的主要治疗手段,两者各有利弊,然而,缩短住院时间、降低总体成本是我们追求的理想模式。“一步法”即LC+腹腔镜胆总管探查术一直被认为更具成本效益,并且与“两步法”即ERCP/内镜十二指肠乳头括约肌切开术+LC具有相同的疗效[4-5]。腹腔镜胆总管探查术后胆漏、胆管狭窄等并发症一直是肝胆外科医生急需解决的问题,从留置T管到一期缝合,从留置鼻胆管到内置胆管支架等,仍未能很好地解决这些并发症。究其原因,可能与解剖胆总管使其丧失了胆管的完整性有关。理论上而言,不打开胆总管、保持其完整性取出结石就可能避免以上并发症的发生。因此,我们开始探索经胆囊管胆总管取石的安全性与有效性。
尽管在技术上更具挑战性,但与胆总管切开取石术相比,经胆囊管胆总管取石术的并发症发生率更低[6]。Feng等[7]对近3 000例患者进行了荟萃分析,结果表明,与胆总管切开取石术相比,经胆囊管胆总管取石术具有更低的胆道并发症发生率、更短的住院时间。胆总管切开取石术丧失了胆总管的完整性,导致胆漏、胆道出血的发生率较高,留置T管还会出现电解质紊乱、胆道逆行感染等相关并发症,并且需要二次拔除T管,拔管后可能发生胆漏等并发症[8]。研究证实,经胆囊管胆总管取石术优于胆总管切开取石术,不仅能达到胆总管切开取石的成功率,而且能缩短住院时间、降低术后并发症发生率[9-10]。
以往认为,经胆囊管胆总管取石术仅限于较小的胆总管结石,经冲洗后可排入十二指肠,或用取石网篮通过胆囊管取出。Ströerg等[11]认为,超过5 mm的结石通过胆囊管取出的可能性较小,容易嵌顿。因此,为提高经胆囊管胆总管取石的成功率,目前有多种办法,包括机器人技术、经皮肾镜取石术、液电碎石、钬激光碎石术、胆囊管汇入部微切开技术、胆囊管球囊扩张技术等,使其手术适应证进一步扩大,以往不适合经胆囊管胆总管取石的情况也不再是手术禁忌证,如胆管结石嵌顿、结石过大、远端胆管结石及解剖缺陷等[12-15]。Jones等[3]的研究结果显示,钬激光辅助技术使用前、后经胆囊管胆总管取石成功率分别为66.5%与82.7%;我国Xia等[16]的一项队列研究显示,使用钬激光辅助技术前,经胆囊管胆总管取石成功率为63.5%,使用后成功率高达93.7%,两者增长率类似。上述表明,钬激光辅助技术可有效提高经胆囊管胆总管取石的成功率,如果未应用钬激光碎石技术,即使有经验的医生,经胆囊管胆总管取石成功率可能在三分之二左右。本研究在原有双镜联合经胆囊管胆总管取石基础上,引入钬激光碎石技术,结果显示,碎石组与切开组手术成功率分别为96.7%与98.5%,两组取石成功率差异无统计学意义(P>0.05);碎石组术后拔管时间、术后住院时间、住院总花费及术后胆漏发生率优于切开组,差异有统计学意义(P<0.05)。
钬激光治疗已在泌尿外科得到广泛应用,并已被证实安全、有效[17]。2010年Varban教授及其同事首次报道采用钬激光碎石术治疗5例胆总管结石,发现即使结石过大或嵌顿,激光碎石治疗同样有效[18]。Navarro-Sánchez等[19]的结果证明了腹腔镜下激光辅助胆道探查治疗复杂胆总管结石的可行性。随后越来越多的研究也证明了钬激光碎石术作为经胆囊管胆总管取石的辅助手段用于治疗大的或嵌顿的胆总管结石的安全性与有效性,可提高经胆囊管胆总管取石的成功率,甚至ERCP治疗失败后同样有效,并且证明其应用不但未增加胆道相关或其他并发症,而且可提高胆管结石的取石率,缩短手术时间与术后住院时间[16,19-23]。
结合文献及笔者体会,我们认为,梗阻性黄疸(胆红素水平升高)或ERCP治疗失败的胆总管结石患者,可能需要借助钬激光碎石辅助治疗。我们发现,胆总管结石的数量与大小与应用钬激光碎石具有一定的相关性,但与胆总管直径及转氨酶水平则无相关性。当然,如果合并胆囊管开口以上的胆管结石,适时地选择胆总管切开取石可能会更好,这也是经胆囊管钬激光碎石的一大缺陷——难以探查肝总管及一、二级胆管结石,也许未来可以突破这一技术瓶颈,因此,充分的术前评估至关重要。当然,经胆囊管途径胆总管取石,尤其钬激光碎石技术的应用,对外科医生自身要求较高,外科医生只有通过不断培训学习,才能更加熟练地应用这一技术并使其更加安全。
综上,本研究结果显示,钬激光碎石术扩充了经胆囊管胆总管取石术的适应证,具有花费少、创伤小、痛苦少、康复快等优势,与胆总管切开取石术相比,避免了胆总管解剖,保持了胆管的完整性,减少了术后胆漏的发生,缩短了住院时间,更加符合微创及快速康复外科理念,安全、可行,并且可多学科共享,具有成本效益,值得临床推广应用。
