常态化疫情防控期间基于HFMEA法的医院感染风险评估研究
2022-10-11任红霞薛佳殷
任红霞 赵 萍 薛佳殷
江苏省泰兴市人民医院感染管理科 201399
自新型冠状病毒肺炎(简称“新冠肺炎”)疫情暴发以来,因其来势凶猛,传染性强,给个人、家庭及社会造成了巨大的伤害[1]。我院作为新冠肺炎患者定点收治医院,如何在高强度、高压力的医疗环境下保障医务人员及患者安全,避免发生院内感染是亟待解决的重要问题。医院感染防控的本质是风险管理,通过构建感染风险评估模型对各临床科室进行风险识别及分析有助于明确重点防控科室及高危风险因素,有效控制感染[2]。医院自疫情暴发以来,制定全院全方位的科学管控方案,采取多重防控体系,取得了一定的经验,保障了医务人员及来院患者的诊疗安全。现将结果报道如下。
1 对象与方法
1.1 观察对象 泰州市某三级综合性教学医院,新冠肺炎定点收治医院,设有25个临床病区。2020年出院患者近6.9万例次,手术近2.36万例次,医院感染管理科专职人员10人。
1.2 风险识别 参考美国感染控制与流行病学协会(APIC)提供的感染控制风险评估表格,组建专家团队,采用文献分析法、德尔菲法、问卷调查等定性、半定量方法征询有关风险因素的意见,经交流后再调查,循环往复,直至达成共识。最终确定新冠肺炎风险指标(管理指标、过程指标、结果指标)。管理风险指标包括新冠肺炎疫情期间各项感染管理制度与流程、科室新冠肺炎培训、患者及陪护探视人员管理等;过程风险指标包括防护用品穿脱不规范、手卫生方法不规范、环境监测采样不合格、消毒液配比浓度不达标以及使用呼吸机、中心静脉导管、导尿管不规范等;结果风险指标包括发生医院感染、多重耐药菌感染、呼吸机相关性肺炎、中心静脉导管相关性血流感染、导尿管相关性尿路感。
1.3 风险指标的权重系数 分为非常重要、比较重要、重要、一般和不重要5个层次,权重系数分别为1.0、0.8、0.6、0.4和0.2。
1.4 风险评价 成立新冠肺炎风险评价小组(由感控专员、各科室感控员组成),从“发生可能性(Frequency of occasion,O)、后果严重程度(Severity,S)、风险发生的可测性(Likelihood of Detection,D)”对风险指标设定3个等级,每个指标赋值1~5分,然后计算风险优先指数(Risk Priority Number,RPN),计算公式为:RPN=O×S×D。所有指标得分求和即为该科室的风险评估分值,再求平均值即为该科室的风险指标得分。分值越高,说明医院感染风险越大。
1.5 统计学方法 将每个临床普通科室及ICU总分值导入SPSS18.0软件,进行百分位数统计分析。百分位风险等级划分为:<25%为低风险、25%~75%为中风险,>75%为高风险。
2 结果
2.1 高危风险科室分析 在所有普通临床科室中,风险最高的前5位科室分别为ICU、血液科、神经内科、五官科、呼吸内科。各科室的风险评估分值及风险等级见表1。
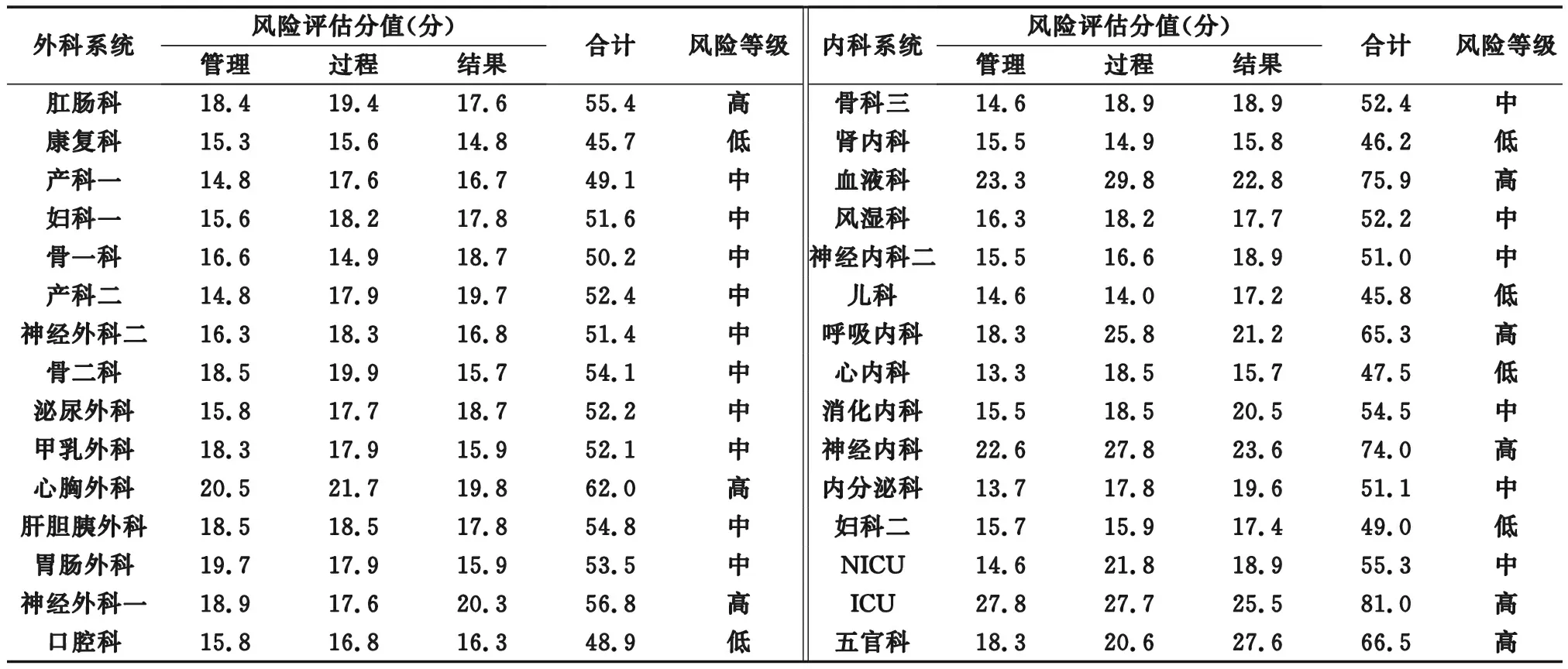
表1 新冠肺炎疫情期间临床科室风险评估分析
2.2 科室高危风险因素分析 临床评估小组(D、E、F)打分前5位高危因素为:年龄>75岁、住院>15d、防护用品穿脱不规范、免疫功能低下、发热及特殊感染患者管理不到位(体温监测、流调);感控科专职人员 (A、B、C)打分前5位高危因素为:防护用品穿脱不规范、免疫功能低下、特殊感染患者管理不到位(体温监测、流调)、手卫生重要性认识不足、新冠肺炎疫情期间病房空气及物表消毒不规范。见表2。

表2 新冠肺炎疫情期间医院感染风险指标FMEA评分结果
3 讨论
3.1 风险评估方法学探讨 基于FMEA法的风险评估在全世界被广泛应用,国内外文献表明FMEA法同样适用于医院感染控制研究[3],李六亿等[4]运用FMEA法指导感控,通过抓住关键风险事件来反映感控工作中的薄弱环节。邓琼等[5]利用FMEA,建立感染风险预警体系,对所有住院病例进行前瞻性实时监测,节省人力资源。甘泳江等[6]探讨风险评估在外科感染控制中的应用,能够发现医院感染潜在主要风险,降低患者的医院感染发生率。刘卫平等[7]研究发现运用FMEA 技术对降低呼吸机相关肺炎风险有效。众多研究证实FMEA可以用于感染风险管理,疫情期间,利用FMEA技术有利于科学防控新冠肺炎院内感染的发生,有效指导医院感染预防控制资源的合理配置,提升感染管理效能。
3.2 明确疫情防控重点科室及高危环节 本研究经风险评估分析发现,感染高风险科室分别为:ICU、血液科、神经内科、五官科、呼吸内科。由此明确疫情期间重点管控科室,以上部门存在高风险感染概率一方面是由新冠肺炎病毒本身特点决定,如ICU、呼吸内科、血液科等。ICU收治的患者病情重,导致医务人员承担着更多的治疗与护理工作,因暴露而导致感染的概率也随之增大;呼吸科收治大量的肺炎患者,如何做好新冠肺炎的早发现是院内感染防控的重点环节[8-9];血液科患者抵抗力极低,易发生感染[10]。另一方面则是科室本身存在感控薄弱点,如神经内科在督查中发现个人防护意识淡漠、消毒液配比浓度不达标等诸多不规范现象。在对临床医务人员及专职感控员进行高危风险因素调查时,医务人员认为患者自身状况与感染密切相关,而专职感控员更多的是认为环节方面是主要因素,这是医务人员与专职感控员认识上的偏差,需通过不断培训进一步加强医务人员的标准预防意识,提高新冠肺炎防控意识。虽存在偏差,但都认为防护用品穿脱不规范、手卫生依从率不高、患者免疫功能低下、发热及特殊感染患者管理不到位(体温监测、流调)、新冠肺炎疫情期间病房空气及物表消毒不规范是医院感染主要风险因素。从而明确了我院医院感染管理重点环节,需利用质量管理工具,召集多部门联合督查等措施,最大限度规避风险,达到质量持续改[11]。
3.3 多重防控体系筑牢感控防线 疫情发生以来,我院强化“精、准、细、严”的感控管理,提高院感工作的执行力。(1)反复修订《新冠肺炎感染防控方案》,制订感控方案、制度、流程、督查表及相关感控要求等50多项;(2)预检分诊前移、隔离病房与发热门诊分区管理、隔离病房安排兼职督导员、暂停高风险诊疗操作;(3)线上线下分层培训,通过现场提问巩固培训效果,参照不同区域工作岗位个人防护专家共识[12],全院高风险科室进行防护用品穿脱培训并考核;(4)实行非危重患者一床一陪护及来院患者口罩佩戴管理规定,并由纪检部门定期督查通报,减少人员聚集;(5)职能部门下沉临床一线,挂钩人员密集门诊部门,配合疏导、流调、轨迹码查询及佩戴口罩宣教等防控工作;(6)普通病房每周督查,对存在问题限期整改;(7)医务人员每日健康上报,异常数据每日随访。通过一系列前瞻性、高标准措施的实施守住感染防控底线。
