胎停育危险因素的meta分析
2022-10-05王松伟闫园园李长东
王松伟 闫园园 孙 涛 李长东*
1.首都医科大学附属北京妇产医院/北京妇幼保健院(100026);2航空总医院
胎停育是指胚胎发育到一定阶段发生死亡并停止发育的现象[1],一般通过超声影像技术可早期发现。胎停育的发生率为10%~20%[2]。目前研究胎停育影响因素的文献纳入病例数量有限,考虑的危险因素也不尽相同,研究结果差异较大,难以得出确切结果。本文通过meta分析的方法,探讨胎停育的影响因素,为识别胎停育危险因素和早期预防提供循证依据。
1 资料和方法
1.1 检索方法
检索Pubmed、CNKI、万方等数据库,使用“胎停育” “胚胎停止发育”与“影响因素” “相关因素” “危险因素”等主题词组合进行检索。检索时间从建库至2021年6月1日。同时,为了防止遗漏,还人工检索了相关综述和参考文献。
1.2 纳排标准
1.2.1 纳入标准①研究方法为病例-对照研究,且病例组为胎停育的患者,对照组为同期正常分娩或人工流产者;②研究中明确提供给了病例组和对照组人数,以及相关危险因素的暴露人数或比值比(OR)等;③病例组和对照组的样本量均≥100例;④纽尔卡斯-渥太华量表(NOS)评分≥5分。
1.2.2排除标准①综述、个案报告、动物实验、队列研究、随机对照试验(RCT);②研究信息不全或数据不完整,无法准确获取相关因素的暴露人数或OR值;③重复发表或无法获取全文的文献。
1.3 文献的筛选和数据的收集
由两名研究者独立按照设计好的纳入排除标准对文献进行筛选和信息采集,意见不一致时询问第三位研究者的意见,最终决定是否纳入该文献。提取的资料包括作者、发表时间、研究时间、研究地区、样本量和胎停育的影响因素等。
1.4 文献的质量评价
根据NOS量表[3]对纳入文献进行质量评价。NOS量表总分为9分,本研究中<5分的文献为低质量文献,进行排除。
1.5 统计学分析
使用OR值和95%置信区间(CI)评估各暴露因素和胎停育之间的关系,当OR<1时,认为暴露因素为胎停育的保护因素;当OR>1时,认为暴露因素为胎停育的危险因素。采用I2检验进行各研究间的异质性测试,如果I2<50%,提示异质性小,采用固定效应模型进行meta分析;如果I2>50%,提示异质性较大,采用随机效应模型进行meta分析,同时对于异质性较大的进行亚组分析,明确异质性来源。对于文献数目>10篇的指标,使用漏斗图评价纳入文献的发表偏倚。上述统计学分析使用Revman5.3.0软件进行。
2 结果
2.1 文献检索
检索关键词共获得相关文献1582篇,其中PubMed259篇;万方1036篇;知网287篇。通过阅读题目和摘要,初步排除内容明显不相关、重复、综述、个案报道等文献后,还余192篇。进一步阅读原文,剔除研究类型不符53篇,样本量不足16篇,数据不全21篇,NOS评分<5分72篇,最终纳入30篇文献[2,4-32],其中病例组9850人,对照组24 998人。纳入研究特征见表1。

表1 纳入研究的基本特征
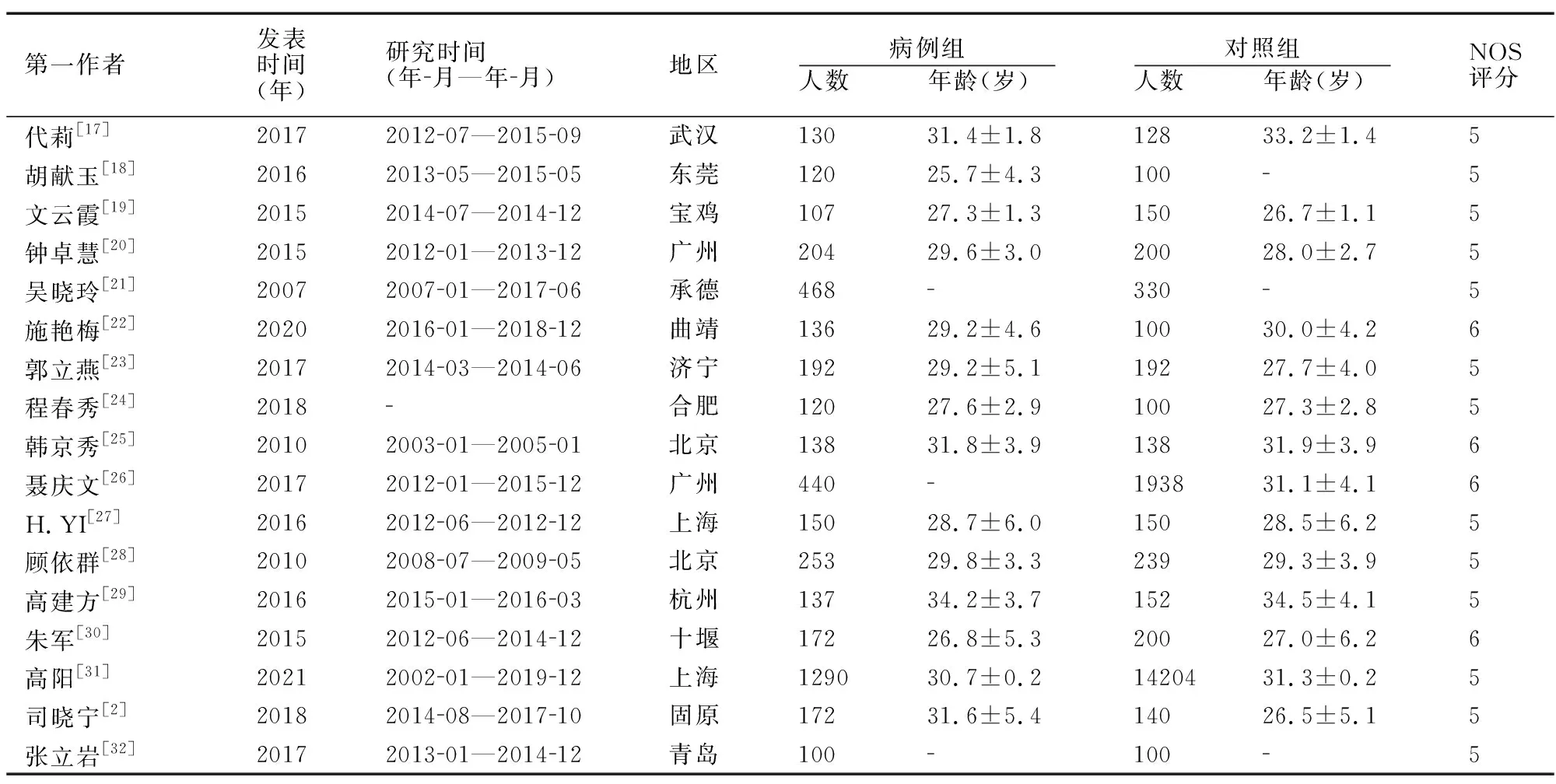
续表
2.2 meta分析
2.2.1 孕妇高龄共13篇文献[4-16]研究了年龄对胎停育的影响。部分研究[13,15]认为年龄是胎停育的危险因素,但没有划分年龄段;梅花等[15]的研究认为年龄>33岁是胎停育的危险因素;其他10项研究[4-13]则以35岁为节点分析了孕妇高龄对胎停育的影响,通过meta分析发现孕妇高龄(≥35岁)为发生胎停育的危险因素(OR=1.65,95%CI 1.25~2.17)。见图1。
2.2.2生殖道感染研究生殖道感染对胎停育影响的文献有10篇[4-5,7,11,17-22]。根据感染类型进行亚组分析,结果显示沙眼衣原体(CT)感染和解脲支原体(UU)感染是胎停育的危险因素(OR=4.15,95%CI 1.96~8.77;OR=8.15,95%CI 3.46~19.19),而TORCH感染不是胎停育的危险因素(OR=6.65,95%CI 0.80~55.09)。见图2。
2.2.3不良生活习惯多个研究[4,6-7,9,11-13,22-23]分析了不良生活习惯对胎停育的影响,本研究结果显示吸烟和饮酒等不良生活习惯是胎停育的危险因素(OR=3.02,95%CI 1.74~5.24;OR=4.97,95%CI 3.92~6.30)。见图3,4。部分研究[13,24]认为睡眠不足是胎停育的危险因素,但是各研究对睡眠不足的定义略有区别,杨立黔等[13]研究表明每天睡眠时间<7h是胎停育的危险因素,而程春秀等[24]的研究显示每日睡眠时间<6h是胎停育的危险因素。meta分析显示睡眠不足不是胎停育的危险因素(OR=3.64,95%CI 0.86~15.39)。见图5。
2.2.4既往流产经历有12篇文献[2,4,7-8,10-11,13,15,23,25-27]研究了既往流产经历对胎停育的影响,本结果显示既往流产经历是胎停育的危险因素(OR=5.59,95%CI 3.19~9.51)。见图6。
2.2.5补充叶酸有5篇研究[6,14,23,28-29]比较了补充叶酸对胎停育的影响,meta分析显示补充叶酸是胎停育的保护因素(OR=0.30,95%CI 0.21~0.45)。见图7。
2.2.6不良心理有3篇研究[4,23,25]分析了不良心理对胎停育的影响,meta分析结果显示不良心理是胎停育的危险因素(OR=3.51,95%CI 2.34~5.28)。见图8。
2.2.7不良环境有8篇研究[4,6,8-9,23-25,28]直接观察了环境因素(包括接触装修材料、电器辐射等)对胎停育的影响,meta分析结果显示不良环境是胎停育的危险因素(OR=4.36,95%CI 2.08~9.17)。见图9。朱军等[30]的研究发现孕妇血铅、镉水平高是胎停育的危险因素,而血铅、镉水平与职业暴露等有相关性,间接提示不良环境可能对胎停育有影响。
2.2.8胎儿染色体异常有2篇研究[4,18]分析了胎儿染色体异常对胎停育的影响,meta分析结果显示胎儿染色体异常是胎停育的危险因素(OR=5.83,95%CI 4.36~7.78)。见图10。
2.2.9其他孕酮水平低下[31](OR=1.73,95%CI 1.16~1.79)、甲状腺自身抗体阳性[32](OR=2.72,95%CI 1.08~6.89)、孕期用药[4,23,25](OR=2.74,95%CI 1.69~4.69)等是胎停育的危险因素,而甲亢[4,8](OR=1.84,95%CI 0.85~3.97)不是胎停育的危险因素。
2.3 异质性评价
本研究中纳入的研究之间的异质性较高,亚组分析后异质性仍较高,可能的原因是各研究之间观察指标定义不同,如流产史包括自然流产和人工流产,多数研究并没有详细阐述调查的是所有流产的经历,还是仅指自然流产或人工流产;如吸烟包括主动吸烟和被动吸烟,多数研究未对此详细描述。
2.4 发表偏倚评估
对孕妇高龄和既往流产史的文献进行发表偏倚评价。漏斗图明显左右不对称,提示存在一定的发表偏倚。见图11、12。
3 讨论
本研究纳入了30篇文献,meta分析的结果显示,高龄(≥35岁)、生殖道感染、不良生活习惯、既往流产史、不良环境、不良心理、胎儿染色体异常等均是胎停育的危险因素,而补充叶酸则是胎停育的保护因素。
高龄孕妇本身卵巢功能下降,孕激素分泌不足,不利于受孕,而且卵子质量下降,容易出现胚胎染色体异常,进而导致胎停育。此外,高龄女性子宫内膜的性激素受体减少,反应性变差,即使妊娠也不易维持,容易发生胎停育[11]。目前多数文献是以35岁作为节点研究的,此节点是否适宜还有待进一步的研究。有研究认为女性的最佳生育年龄是25~30岁[2],建议适龄女性最好在此阶段生育。
孕期生殖道感染后,致病菌(CT、UU等)可直接或间接损害胚胎,导致胎停育。加强产前检查,及时治疗生殖道感染,有利于减少胎停育的发生。
不良的生活习惯可能通过影响孕妇的体内环境和各系统功能,或直接损害胎儿发育,导致胎停育。吸烟导致胎停育的机制尚不清楚,可能与烟草烟雾通过缩血管和改变血液黏度影响胎儿的血液供应,以及一氧化碳诱发自由基的释放损害胎盘功能有关[4,6,33]。孕期吸烟包括主动和被动吸烟两种,结合我国国情,与被动吸烟相比,主动吸烟占比相对较少,但目前多数文献仍关注的是主动吸烟,被动吸烟与胎停育的关系还有待进一步验证。酒精可能通过使胎儿的中枢神经系统和其他组织细胞受损而导致胎停育[4,6,33],但饮酒导致胎停育的阈值尚不确定,酒的种类是否对结果有影响也需要进一步分析。备孕期的女性最好戒烟、戒酒,养成良好的生活习惯,提高生育质量。
有流产史可能会增加胎停育的发生风险,研究显示随着流产次数的增加,胎停育的发生风险也逐渐增加[34],可能的原因为反复流产易导致子宫内膜变薄,不利于胚胎着床和妊娠维持。因此,对于暂无生育计划的女性应做好避孕提醒,告知其反复流产可能会导致胎停育风险。此外,对于有多次流产史的女性应做好妊娠登记,便于有针对性地进行干预,提高优生优育。
补充叶酸是否可以降低胎停育的发生仍有一定的争议,有研究认为只有在胎儿染色体存在异常时,叶酸水平低与胎停育的发生有关[35]。此外,现有的大多数研究未明确描述叶酸的用法用量,还需要进一步探讨。现阶段,研究叶酸基因多态性对胎停育的影响是一个热点话题,如亚甲基四氢叶酸还原酶(MTHFR)和甲硫氨酸合成还原酶(MTRR)是叶酸代谢途径中重要的代谢酶,MTHFR第677位C→T突变和1298位A→C突变,或MTRR 66A→G突变,会影响体内叶酸的水平,可能导致胎停育[29],但具体的机制尚不明确,仍需进一步地研究。目前临床中仍然推荐孕妇常规补充叶酸,以预防神经管畸形,一般建议从孕前3个月开始服用,推荐剂量为0.4~1mg。
不良的心理状况,如过度焦虑、暴躁易怒等,可导致孕妇内环境失调,进而影响胚胎发育导致胎停育。因此,关注孕妇的心理状况,促进其心理健康,有利于预防胎停育的发生。
邻苯二甲酸酯(染发剂中的一种物质)可以引起母体和胎儿的多种毒性,阻碍胚胎或胎儿的正常发育,妊娠早期暴露容易导致胎停育[36]。此外,甲醛、苯、铅等重金属接触也会导致胎停育的发生率增加。长时间的电离辐射会导致细胞DNA断裂,电磁产品的使用频率增加和使用时间延长可能导致胎停育的发生风险增加。因此,对于备孕期和妊娠期的女性,建议尽量避免或远离不良环境。
目前大多数研究认为胎儿染色体异常是导致胎停育的主要因素,其中染色体数目异常最为常见,如常染色体三倍体[37]。胎儿染色体异常的原因可能是父母异常染色体遗传或外界多种因素的综合影响。有研究表明年龄≥35岁的孕妇,胎儿出现染色体异常的可能性更高[38],可能是由于年龄大的孕妇卵子质量变差,进行减数分裂时,微管运动异常,导致染色体不能正常分离。目前,胎儿染色体分析主要在胎停育的孕妇中进行,缺乏相应的对照组,胎儿染色体异常与胎停育的关系还有待进一步探究。对于胎停育的孕妇,临床上可建议其进行胎儿染色体检查,为进一步研究胎停育,促进优生优育提供依据。
由于本研究的目的是分析胎停育所有可能的危险因素,初步纳入的文献为病例对照研究,存在一定的偏倚。此外,多数研究对于混杂因素没有详细描述,提取的信息有限,不能进行更细致的分层研究。从最终的结果可以看出,本文纳入的研究多为国内研究:一方面国内外的国情和对胎停育的重视程度不同;另一方面,由于本研究未纳入队列研究和随机对照研究,结果可能存在一定的偏倚,有待进一步研究验证。
