D-二聚体、IL-8、IL-10及sIL-2R在儿童肺炎支原体肺炎并发胸腔积液的诊断和预后预测中的价值*
2022-09-27桂明珠谢晓恬
桂明珠,李 静,谢晓恬
1.上海市宝山区罗店医院儿科,上海 201908;2.上海市同济医院儿科,上海 200065
肺炎支原体肺炎(MPP)占儿童社区获得性肺炎的20%~40%[1]。虽然MPP通常被认为是一种自限性疾病,但有时也可引起难治性支原体肺炎(RMPP),表现为临床和影像学恶化,并发展为危及生命的肺炎。严重的MPP患者可出现较长时间发热、胸腔积液、肺坏死、肺不张、肺实变和呼吸衰竭等并发症[2-3]。因此,为了有效预防病情的发展,儿科医生应尽早诊断重症MPP患儿。MPP并发胸腔积液的发病机制尚不清楚[4]。既往文献报道,某些血清学指标,如C反应蛋白(CRP)和乳酸脱氢酶(LDH)在重度MPP患儿并发胸腔积液中具有预测作用[5]。有研究发现MPP患儿急性期血清白细胞介素(IL)-37和IL-18水平明显高于恢复期,因此推测IL可能在MPP的免疫发病机制中发挥作用[6]。有研究认为重症MPP患者对大环内酯类耐药的发生率达到87.7%,与非重症MPP患者的耐药率无明显差异[7]。本研究拟探讨部分血清学指标[包括白细胞计数(WBC)、CRP、降钙素原(PCT)、LDH、D-二聚体、IL-8、IL-10、IL-18、sIL-2R]对于儿童MPP并发胸腔积液的诊断及预后预测的价值,现报道如下。
1 资料与方法
1.1一般资料 将2019年1月至2020年12月在上海市宝山区罗店医院住院治疗的MPP患儿共146例纳入研究。纳入标准:(1)符合《儿童肺炎支原体肺炎诊治专家共识:2015年版》[8]与《儿童社区获得性肺炎诊疗规范:2019年版》[9]定义的MPP标准;(2)入院时表现为肺炎的体征和症状,包括发热、咳嗽、肺听诊异常和胸片上出现新发浸润;(3)诊断为胸腔积液的患儿,需有影像学证据,包括多层螺旋CT和彩色多普勒超声扫描确诊的MPP并发胸腔积液;(4)研究所需数据资料完整,满足分析的需要。排除标准:(1)肝肾功能不全及凝血功能异常;(2)患呼吸系统疾病,如原发性纤毛营养不良、囊性纤维化、先天性支气管肺发育不良、血管环畸形、支气管异物、哮喘、肺结核、肺肿瘤、非感染性肺间质性疾病等;(3) 既往有糖皮质激素或免疫抑制剂使用史;(4)基本资料、影像学资料或血清学指标不全。按照是否并发胸腔积液,分为胸腔积液组71例,无胸腔积液组75例。胸腔积液组中男38例、女33例,年龄10月至14岁、平均(5.86±1.91)岁,平均发热(9.47±2.08)d;无胸腔积液组中男36例、女39例,年龄9月至12岁、平均(5.91±1.72)岁,平均发热(5.76 ±1.19)d。两组患儿性别、年龄比较,差异无统计学意义(P>0.05);两组患儿平均发热时间比较,差异有统计学意义(P<0.01)。本研究经上海市宝山区罗店医院审批(批号:2018-LD029),所有患儿家属均签署知情同意书。
1.2仪器与试剂 迈瑞BC6800血常规分析仪(迈瑞公司)、Abbott c16000生化仪(美国Abbott Laboratories公司)、Sysmex cs5100血凝仪[希森美康医用电子(上海)有限公司]、Immulite 1000 型全自动分析仪(美国西门子公司)、MP-IgM酶联免疫试剂盒(赛尔生物技术有限公司)。所有仪器质控在控,标本检测严格按照试剂盒说明书进行操作。
1.3方法
1.3.1标本采集及检测 所有患儿在常规感染筛查后24 h内入院,两组患儿于入院次日采集空腹静脉血3管,每管3 mL。一管用于检测血常规[包括外周血白细胞计数(WBC)、中性粒细胞比例(N%)]、淋巴细胞比例(L%)、中性粒细胞绝对值计数(ANC)等;一管静置20 min后,以3 000 r/min离心5 min,取上清液,检测LDH、IL-8、IL-10、IL-18和sIL-2R,并采用明胶颗粒凝集试验检测MP-IgM抗体滴度;另一管采用枸橼酸钠抗凝,用于检测D-二聚体。
1.3.2患儿不良预后的判断 MPP患儿的不良预后定义为患儿出现了其他系统的严重并发症(肝功能异常、凝血功能异常、心肌酶谱异常、皮肤组织损害等)、肺实变、ARDS、其他导致死亡或入住重症监护室的并发症。本研究的观察终点为痊愈出院或并发不良预后,因而本研究的不良预后为院内观察指标。依据预后,将胸腔积液组患儿分为预后好组和预后差组。

2 结 果
2.1两组患儿血清学指标对比 胸腔积液组的D-二聚体、IL-8、IL-10、IL-18、sIL-2R水平均明显高于无胸腔积液组,差异有统计学意义(P<0.05),见表1。

表1 并发胸腔积液和无胸腔积液MPP患儿血清学指标比较或M(P25~P75)]

组别nD-二聚体(mg/L)IL-8(pg/mL)IL-10(pg/mL)IL-18(pg/mL)sIL-2R(pg/mL)胸腔积液组712.14(0.93~3.68)464.76±73.9127.81±9.28162.49±51.362 313.41±846.28无胸腔积液组750.58(0.35~1.06)225.82±47.7412.02±3.7166.69±19.32840.58±284.49t或Z12.68123.32711.82812.69612.291P0.0010.013<0.0010.001<0.001
2.2MPP并发胸腔积液的影响因素分析 将两组差异有统计学意义的指标纳入多因素Logistic回归分析,结果显示,D-二聚体、IL-8、IL-10、sIL-2R均是MPP并发胸腔积液的独立影响因素(P<0.01)。见表2。
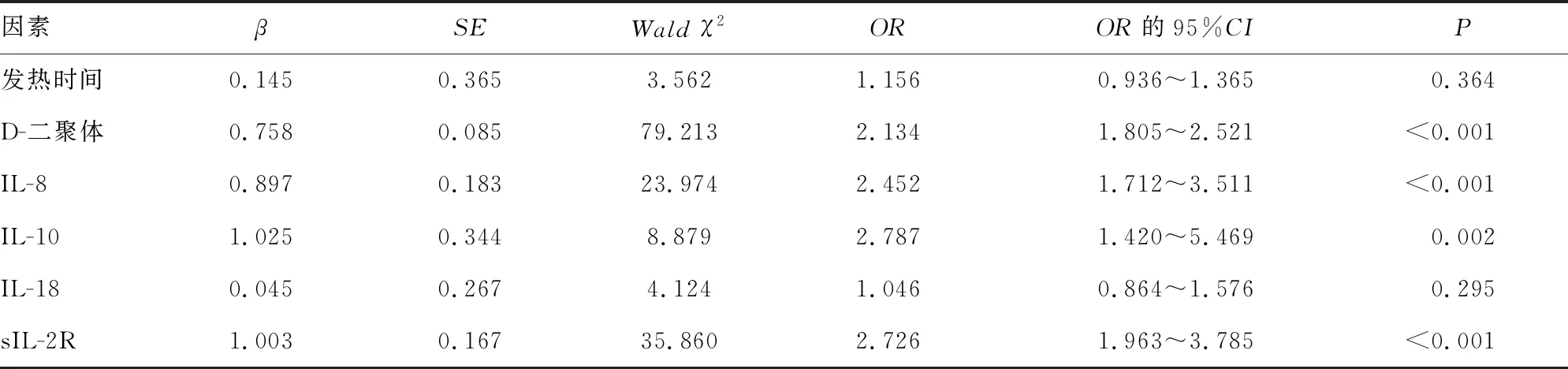
表2 MPP并发胸腔积液的影响因素分析
2.3D-二聚体、IL-8、IL-10及sIL-2R诊断MPP并发胸腔积液的ROC曲线分析 选择多因素分析中有意义的指标并绘制ROC曲线,结果显示:sIL-2R诊断MPP并发胸腔积液的曲线下面积(AUC)最高,为0.923;D-二聚体、IL-8及IL-10诊断MPP并发胸腔积液的AUC分别为0.688、0.794和0.697,均具有诊断效能。见表3。

表3 D-二聚体、IL-8、IL-10及sIL-2R诊断MPP并发胸腔积液的ROC曲线分析
2.4不同预后组患儿血清D-二聚体、IL-8、IL-10及sIL-2R水平比较 胸腔积液组患儿中,预后好组45例,预后差组26例。预后差组患儿血清IL-8及sIL-2R水平明显高于预后好组,差异有统计学意义(P<0.01),但两组血清D-二聚体、IL-10比较,差异无统计学意义(P>0.05)。见表4。
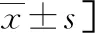
表4 不同预后组患儿血清D-二聚体、IL-8、IL-10及sIL-2R水平比较[M(P25~P75)或
2.5IL-8及sIL-2R预测MPP并发胸腔积液患儿预后的ROC曲线分析 IL-8预测MPP并发胸腔积液患儿不良预后的AUC为0.664,最佳临界值为502.76 pg/mL时,其灵敏度、特异度分别为39.29%、93.44%。sIL-2R预测MPP并发胸腔积液患儿不良预后的AUC为0.835,最佳临界值为2 579.84 pg/mL时,其灵敏度、特异度分别为78.57%、85.25%。
3 讨 论
胸腔积液是MPP的常见并发症,其形成机制尚不明确,既往研究多认为MP感染机体导致直接损伤和间接损伤,引起炎性反应增强和多种细胞因子释放,导致通透性增加和渗出液的增多,从而形成胸腔积液[10]。通常认为,儿童MPP并发胸腔积液会导致预后不良,而早期诊断并及时使用糖皮质激素则可改善预后[11],因而明确MPP并发胸腔积液的风险因素和预测因素至关重要。
血清学检查作为一种廉价且易得的诊断手段,已被广泛用于MPP患者的临床诊断。有研究报道MPP患儿的D-二聚体水平高于健康儿童,而重症患儿的D-二聚体水平高于轻症患儿,且D-二聚体对于重症MPP患儿并发肺外并发症有一定的预测作用[12]。HUANG等[13]报道,入院前发热持续时间、CRP、LDH和D-二聚体为难治性MPP的独立危险因素。高岭等[14]研究了58例MPP并发胸腔积液患儿血清D-二聚体、PCT、CRP的变化,以健康儿童为对照,结果发现MPP并发胸腔积液患儿的D-二聚体、PCT和CRP水平均高于健康儿童。徐友宁[15]选取了76例MPP并发胸腔积液的患儿,并与同期60例MPP无胸腔积液的患儿对比,发现并发胸腔积液组D-二聚体、PCT、CRP均显著高于对照组以及发病恢复期。胡艳立等[16]发现MPP并发胸腔积液患者血清IL-6、IL-8和IL-10水平显著高于无胸腔积液患者。本研究通过多因素Logistic回归分析显示:D-二聚体、IL-8、IL-10、sIL-2R均为MPP并发胸腔积液的独立影响因素。此外,本研究显示,血清sIL-2R水平对MPP患儿发生胸腔积液有良好的诊断价值,但仍需更大样本量的研究以验证sIL-2R水平诊断MPP并发胸腔积液的临床价值。
MPP并发胸腔积液患者的预后也是临床上关注的重点。李丽萍等[17]报道,MPP并发胸腔积液的患者经抗菌药物治疗后,PCT水平与患者预后病情显著相关,而CRP和IL-8对于疾病早期的指导作用有限。王崇杰等[18]研究发现,90.3%的重症MPP 患儿胸腔积液可在12周内吸收,LDH 是预测吸收时间延迟的指标之一;同时该研究认为D-二聚体与社区获得性肺炎患儿胸部影像受累程度及疾病严重度有关。既往文献报道,CRP≥50 mg/L和LDH≥480 U/L与胸腔积液吸收速度有关,而ROC曲线分析显示N%、CRP和LDH可用于难治性MPP与普通MPP的鉴别[19]。在本研究中,按患儿预后分组,并进行多因素Logistic回归和ROC曲线分析,结果发现,sIL-2R是预测MPP并发胸腔积液患儿不良预后的有效指标,其灵敏度、特异度分别为78.57%、85.25%;IL-8对不良预后也有一定的预测作用,但其灵敏度较低,而特异度高达93.44%。
既往研究已经证实,IL与MPP并发胸腔积液的严重度和预测有关。陈颖[20]的研究发现,MPP并发胸腔积液患儿胸腔积液中IL-6、CCL2和IL-8水平升高可能与MP直接侵犯胸膜有关。此外,基础研究表明,MP感染C57BL/6小鼠后,CD4+T细胞和CD8+T细胞的缺失都会影响sIL-2R的表达,表明细胞免疫的某些过程受sIL-2R调控。TANAKA等[21]研究发现,MPP伴有胸腔积液患者的血清sIL-2R水平显著高于无胸腔积液患者,且重症MPP患者血清sIL-2R水平显著高于轻症MPP患者,该研究结果提示sIL-2R是反映MPP患者病情严重程度的重要指标。
综上所述,D-二聚体、IL-8、IL-10及sIL-2R均是MPP并发胸腔积液的独立影响因素。sIL-2R在儿童MPP并发胸腔积液的诊断和预后预测中均有较高的价值,D-二聚体、IL-8、IL-10对MPP并发胸腔积液的诊断有一定意义。
