开发炎症 - 免疫反应评分预测老年髋部骨折患者术后脑卒中发生风险
2022-09-26杨锦李俊卢士学杨慧沙玉山
杨锦 李俊 卢士学 杨慧 沙玉山
老年髋部骨折发生率呈逐年上升趋势,且被描述为人生中“最后的骨折”。手术是治疗髋部骨折常用方法,其术后并发症一直是临床关注焦点,尤其是短期及长期死亡风险。然而临床中对术后心脑血管疾病风险知之甚少,尤其是脑卒中。事实上,髋部骨折与脑卒中风险因素在很大比例上存在重叠,如高龄、合并症、肌力减弱、认知损害、创伤应激及炎症 - 免疫反应、围术期药物使用和术后病理生理变化。有研究发现老年髋部骨折术后脑卒中风险增加数倍。然而,在实际临床工作中,关于术后脑卒中风险诊疗决策缺乏相关理论依据和预防策略。脑卒中发生机制中存在炎症和免疫反应。炎症反应主要是由中枢神经胶质细胞、内皮细胞和外周来源免疫细胞产生不同介质激活,如细胞因子、趋化因子、活性氧和次级信使。免疫反应结合先天免疫反应和适应性免疫反应。典型参与先天反应的免疫细胞包括自然杀伤细胞、中性粒细胞、树突状细胞和巨噬细胞等。老年髋部骨折患者机体炎症 - 免疫反应明显被激活且与术后并发症相关。同时,髋部骨折会导致明显全身性炎症反应,且老年大鼠髋部骨折后全身性炎症反应更为明显。上述研究结果强调炎症 - 免疫反应对脑卒中发生具有重要促进作用;同时,也在老年髋部骨折患者中被显著激活。假设老年髋部骨折患者术前炎症 - 免疫反应与术后脑卒中风险相关。基于此,本研究对中性粒细胞与淋巴细胞比值 ( neutrophil to lymphocyte ratio,NLR )、血小板与淋巴细胞比值( platelet to lymphocyte ratio,PLR )、淋巴细胞与单核细胞比值 ( lymphocyte to Monocyte ratio,LMR )、单核细胞与高密度脂蛋白比值 ( Monocyte to highdensity lipoprotein cholesterol ratio,MHR )、C 反应蛋白 / 白蛋白比值 ( C-reactive protein to albumin ratio,CAR )、红细胞沉降率与 C 反应蛋白比值 ( erythrocyte sedimentation to C-reactive protein ratio,ECR ) 和红细胞分布宽度与血小板比值 ( red blood cell distribution width to platelet ratio,RPR ) 进行深入研究,探讨炎症 - 免疫反应标志物与老年髋部骨折患者术后脑卒中风险关系。部分炎症 - 免疫反应标志物被报道与髋部骨折术后并发症相关。重要的是,单一炎症 - 免疫反应标志物未必能全面反应老年髋部骨折患者机体炎症 - 免疫反应状态。本研究主要目的是整合炎症 - 免疫反应标志物并开发一种新型炎症 - 免疫反应评分 ( novel inflammatory immune response score,NIIRS ) 来综合、准确评估机体炎症反应状态。目前,还没有理想风险评估工具来预测老年髋部骨折患者术后脑卒风险。在现有模型中,Nomogram 模型可以实现个体化和循证风险评估,指导临床管理决策。本研究将 NIIRS 结合其它危险因素构建预测老年髋部骨折患者术后脑卒中风险的Nomogram,以便能为术后脑卒中风险提供诊疗决策和预防策略理论。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 年龄 ≥ 65 岁者;( 2 ) 髋部骨折 ( 股骨颈骨折或转子间骨折 ) 诊断明确者;( 3 ) 低能创伤所致骨折者。
2. 排除标准:( 1 ) 近 6 个月内手术者;( 2 ) 高能量损伤、开放性骨折、转子下骨折、多处骨折及病理性骨折者;( 3 ) 既往接受过肾移植和免疫抑制治疗者;( 4 ) 近 3 个月曾感染、输血或服用影响免疫药物者;( 5 ) 自身免疫性疾病,如类风湿、混合性结缔组织病或重症肌无力者;( 6 ) 有精神疾病或沟通障碍者;( 7 ) 预期寿命短或院内死亡者;( 8 ) 临床资料不全或者随访丢失者。
3. 剔除标准:( 1 ) 患者或其家属主动要求退出随访或拒绝随访者;( 2 ) 随访期间因非脑卒中导致死亡者;( 3 ) 随访期间再次出现骨折或者原部位骨折需要翻修者;( 4 ) 随访期间出现急性或者慢性感染者。
二、一般资料
选取我院 2018 年 1 月至 2021 年 4 月进行手术治疗的老年髋部骨折患者,最终纳入 497 例,其中男 175 例,女 322 例;年龄 65~95 岁,平均( 77.22±7.26 ) 岁;体质量指数 ( body mass index,BMI ) 平均 23.87±2.54。本研究患者或其家属均知情同意且获得医院伦理委员会批准通过 ( 批准号LAEY-2021-003 )。
三、研究方法
1. 数据收集:( 1 ) 一般临床资料:患者年龄、性别、BMI,美国麻醉医师协会 ( American Society of Anesthesiologists,ASA ) 评分,基础疾病 ( 糖尿病、高血压、冠心病、脑卒中史 ),吸烟,骨折类型 ( 股骨颈骨折、粗隆间骨折 ),骨折位置 ( 左、右 ),手术方式 ( 内固定术、髋关节置换术 ),手术时间,术中出血量;( 2 ) 血液检查资料:丙氨酸转氨酶 ( alanine transaminase,ALT ),天冬氨酸转氨酶 ( aspartate transaminase,AST ),空腹血糖 ( fasting blood glucose,FBG ),总胆固醇 ( total cholesterol,TC ),甘油三酯 ( triglyceride,TG ),白细胞 ( white blood cell,WBC ),NLR,PLR,LMR,MHR,CAR,ECR 及 RPR。
2. 随访程序及脑卒中诊断标准:入组患者均记录随访信息。以电话随访为主,门诊随访为辅。从术后第 1 天开始计算,到术后出现脑卒中或末次随访定义为无脑卒中生存时间。脑卒中被定义为大脑半球、脑干或小脑的动脉血管区域出现急性发作的神经功能缺损;诊断依据患者意识、肢体表现、头部 CT 和 MRI。
3. 构建 NIIRS:采用单因素 Cox 风险回归筛选与脑卒中相关的炎症 - 免疫反应标志物,随后采用最小绝对收缩和选择运算符 ( least absolute shrinkage and selection operator,Lasso ) Cox 风险回归筛选构建NIIRS 的炎症 - 免疫反应标志物。Lasso 是一种高维度预测回归方法,可以最可限度保留有价值的临床变量,避免过度拟合。NIIRS 的计算方法如下公式:∑ ( 回归系数×炎症 - 免疫反应标志物数值)。根据 NIIRS 中位值,将患者分为低炎症 - 免疫反应状态 ( 低于或等于中位值 ) 及高炎症 - 免疫反应状态( 高于中位值 )。
四、统计学处理

结 果
一、本组老年髋部骨折患者临床资料特点
本组所有患者均获得有效随访,随访时间8~591 天,平均 ( 287.81±16.82 ) 天。随访期间,58 例出现脑卒中,发生率 11.7%。ASA 评分:1~2 分 273 例 ( 54.9% );3~4 分 224 例 ( 45.1% )。基础疾病:糖尿病 11 例 ( 2.2% ),高血压 165 例( 33.2% ),冠心病 62 例 ( 12.5% ),脑卒中史 104 例( 20.9% )。吸烟 88 例 ( 17.7% )。骨折类型:股骨颈骨折 238 例 ( 47.9% ),粗隆间骨折 259 例 ( 52.1% )。骨折位置:左 295 例 ( 59.4% ),右 202 例 ( 40.6% )。手术方式:内固定术 389 例 ( 78.3% ),髋关节置换术 108 例 ( 21.7% )。手术时间 ( 125.58±19.58 ) min;术中出血量 ( 276.85±33.47 ) ml;ALT ( 25.35±6.84 ) U / L;AST ( 27.58±7.11 ) U / L;FBG ( 5.19±1.89 ) mmol / L;TC ( 4.19±0.89 ) mmol / L;TG( 1.48±0.77 ) mmol / L;WBC ( 8.69±1.22 ) 10/ L;NLR 6.87±2.11;PLR 165.54±45.78;LMR 5.14±1.84;MHR 0.37±0.19;CAR 2.62±1.07;ECR 2.48±1.14;RPR 0.09±0.02。
二、炎症 - 免疫反应标志物的单因素 Cox 风险回归及 Lasso 回归分析
将 7 个炎症 - 免疫反应标志物 ( NLR、PLR、LMR、MHR、CAR、ECR 及 RPR ) 进行单因素 Cox风险回归分析,结果见图 1a,NLR、PLR、CAR、ECR 及 RPR 是老年髋部骨折术后脑卒中风险的危险因素 (< 0.05 ),LMR 及 MHR 是老年髋部骨折术后脑卒中风险的保护因素 (< 0.05 )。在 Lasso Cox风险回归模型中对 7 个炎症 - 免疫反应标志物进行三重交叉验证,结果见图 1b。NLR、PLR、CAR 及RPR 进入 Lasso Cox 风险回归模型中,回归系数分布见图 1c。根据 NLR、PLR、CAR 及 RPR 中位数进行Kaplan-Meie 分析,高于 NLR、PLR、CAR 及 RPR 中位值的患者无脑卒中生存率低于 NLR、PLR、CAR及 RPR 中位值的患者 (< 0.05 ),结果见图 1d。
三、炎症 - 免疫反应标志物及 NIIRS 的 ROC分析
根据图 1c 分析结果,NIIRS = 0.386 076 215×NLR 数值 + 0.333 045 048×PLR 数值 + 0.200 222 438×CAR 数值 + 0.058 444 147×RPR 数值。根据患者是否发生术后脑卒中,对 7 个炎症 - 免疫反应标志物 ( NLR、PLR、LMR、MHR、CAR、ECR 及 RPR )及 NIIRS 进行 ROC 分析,结果见图 2。NIIRS 诊断术后 1 年及 2 年脑卒中风险的 AUC 分别为 0.746 及0.774,均高于 7 个炎症 - 免疫反应标志物的 AUC。

图 1 炎症 - 免疫反应标志物的单因素 Cox 风险回归及 Lasso 回归分析 a:NLR、PLR、LMR、MHR、CAR、ECR 及 RPR 的单因素 Cox 风险回归森林图;b:偏似然偏差被绘制成对数 ( λ ),λ 是调谐参数;c:Lasso Cox 风险回归后,NLR、PLR、CAR 及 RPR的回归系数直方图;d:根据 NLR、PLR、CAR 及 RPR 中位值的无脑卒中发生生存曲线Fig.1 Univariate Cox risk regression and Lasso regression analysis of inflammation-immune response markers Logarithms ( λ ), while λ was the tuning parameter; c: Histogram of regression coefficients for NLR, PLR, CAR, and RPR after Lasso Cox risk regression; d: Strokefree survival curve according to median NLR, PLR, CAR and RPR
四、临床资料的单因素及多因素 Cox 风险回归分析
对除 7 个炎症 - 免疫反应标志物的临床资料进行单因素 Cox 风险回归分析,年龄、ASA 评分 ( 3~4 分 )、脑卒中史及吸烟是老年髋部骨折术后脑卒中风险的危险因素 (< 0.05 ),结果见图 3a。多因素Cox 风险回归结果显示年龄、ASA 评分 ( 3~4 分 )、脑卒中史及 NIIRS 是老年髋部骨折术后脑卒中风险的独立危险因素 (< 0.05 ),结果见图 3b。
NIIRS 的 Kaplan-Meie 分析结果显示高炎症 - 免疫反应状态患者无脑卒中生存率低于炎症 - 免疫反应状态患者 (< 0.05 ),结果见图 3c。
五、构建预测老年髋部骨折术后脑卒中风险的Nomogram 模型
对年龄、ASA 评分 ( 3~4 分 )、脑卒中史及NIIRS 进行多因素 Cox 风险回归分析,结果见表 1。基于回归系数构建预测老年髋部骨折术后脑卒中发生风险的 Nomogram 模型见图 4。

表 1 多因素 Cox 风险回归分析结果Tab.1 Multivariate Cox risk regression analysis results

图 2 炎症 - 免疫反应标志物及 NIIRS 的 ROCFig.2 Inflammation-immune response markers and ROC of NIIRS
六、Nomogram 模型内部数据的 ROC 分析及决策曲线分析
采用内部数据对 Nomogram 模型进行效能验证。ROC 分析结果显示 Nomogram 模型诊断术后1 年及 2 年脑卒中风险的 AUC 分别为 0.831 及0.888,结果见图 5a;决策曲线分析结果显示,Nomogram 模型在术后 1 年及 2 年脑卒中风险的预测中提供显著临床净收益且收益程度高于年龄、ASA评分 ( 3~4 分 )、脑卒中史及 NIIRS,结果见图 5b。

图 3 单因素及多因素 Cox 风险回归结果 a:临床资料的单因素Cox 风险回归结果森林图;b:多因素 Cox 风险回归结果森林图;c:基于 NIIRS 中位值的无脑卒中发生生存曲线Fig.3 Univariate and multivariate Cox risk regression results a: Forest plot of univariate Cox risk regression results of clinical data;b: Forest plot of multivariate Cox risk regression results; c: Stroke-free survival curve based on NIIRS median
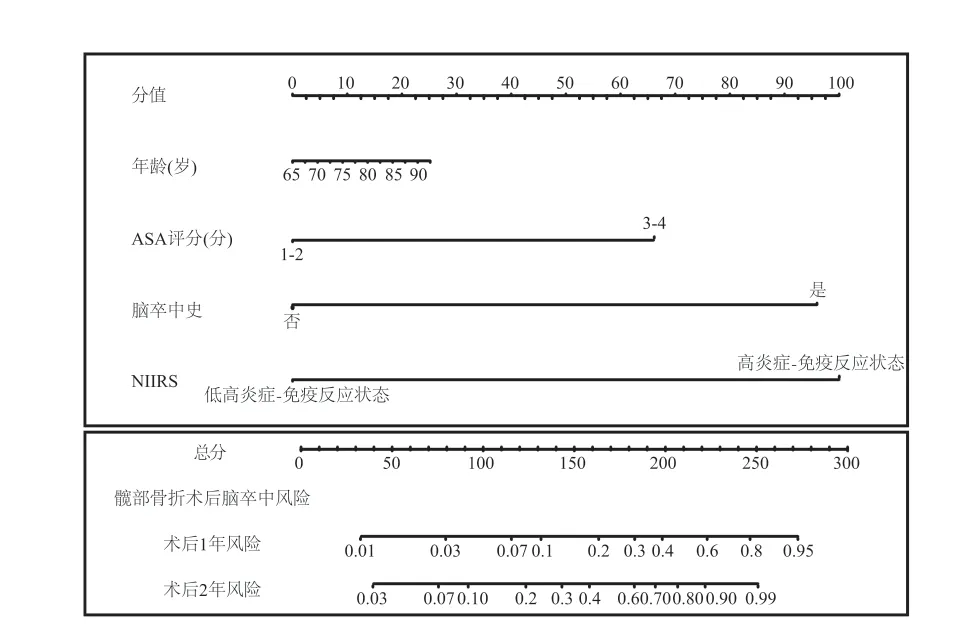
图 4 预测老年髋部骨折术后脑卒中发生风险的 Nomogram 模型Fig.4 Nomogram model to predict the risk of stroke after hip fracture in the elderly
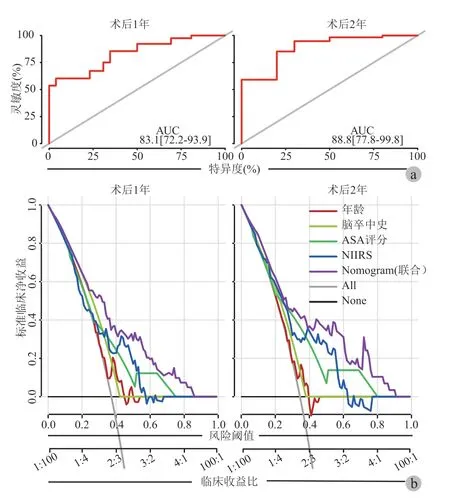
图 5 Nomogram 模型内部数据的效能验证Fig.5 Validation of the internal data of the Nomogram model
讨 论
老年髋部骨折术后 1 周、1 年脑卒中发生率分别为 2.3%、8.6%。本研究中对 497 例进行长期随访并发现老年髋部骨折术后脑卒中发生率为11.7%。该结果强调老年髋部骨折术后脑卒中风险较高,提示临床医师、护理人员及家庭成员应进行积极评估预后。单一炎症 - 免疫反应标志物在预后评估中缺乏可靠性,推荐使用联合标志物进行预后评估。本研究基于 NLR、PLR、CAR 及 RPR 开发出 NIIRS 并证实预测术后脑卒中风险效能高于单一炎症 - 免疫反应标志物。随后将 NIIRS 结合其它临床变量构建出预测老年髋部骨折术后脑卒中风险的Nomogram 模型。内部数据集验证结果证实该模型具有较满意预测术后脑卒中风险效能。据笔者所知,这是第一个将 NLR、PLR、CAR 及 RPR 进行整合来探讨与老年髋部骨折术后脑卒中风险关系;同时,Nomogram 模型对提高预测术后脑卒中风险准确性具有重要临床意义。
炎症、先天免疫与老年髋部骨折术后并发症之间存在很强因果关系,也参与脑卒中发生机制,这种联系被认为是慢性全身炎症 - 免疫反应结果。与假设理论一致,7 个炎症 - 免疫反应标志物 ( NLR、PLR、LMR、MHR、CAR、ECR 及 RPR ) 与老年髋部骨折术后脑卒中风险相关。进一步 Lasso Cox 风险回归发现 NLR、PLR、CAR 及 RPR 与老年髋部骨折术后脑卒中风险独立相关。随后,证实高于 NLR、PLR、CAR 及 RPR 中位值患者无脑卒中生存率低于 NLR、PLR、CAR 及 RPR 中位值患者。这些结果均强调炎症 - 免疫反应标志物可以预测术后脑卒中风险。中性粒细胞激活后会释放活性氧、髓过氧化物酶和蛋白水解酶,破坏血脑屏障和损伤脑组织。淋巴细胞是主要免疫调节细胞,特定淋巴细胞亚型促进抗炎细胞因子分泌,抑制促炎细胞因子和肿瘤坏死因子-α,从而诱导神经保护。血小板可以被炎症因子介导激活,包括细胞因子、多巴胺和 p-选择素等,在脑卒中发生机制中发挥重要作用。CRP 参与先天免疫和获得性免疫过程,与纤溶系统失衡相关,导致内皮功能障碍和血管内斑块聚集,引发缺血性疾病。白蛋白具有免疫调节作用,通过多种机制发挥神经保护作用,如改善脑血流灌注,增强微血管灌注,减少各种细胞因子在毛细血管后微循环中的黏附。病理状态下,白蛋白进入大脑后,通过增加丙酮酸对神经元的输出,维持神经元代谢。RDW 是反映红细胞体积大小异质性参数,以往主要应用于贫血诊断。目前研究证实 RDW 也参与机体炎症 - 免疫调节反应;同时,水平增加会引起机体缺氧状态,增加血脑屏障通透性,导致血管源性水肿、微血管缺血或脑梗死出血性转化。上述研究似乎能解释 NLR、PLR、CAR及 RPR 作为预测老年髋部骨折术后脑卒中风险的依据。由于 NLR、PLR、CAR 及 RPR 反应机体不同的炎症 - 免疫反应特点且单一的炎症 - 免疫反应标志物很难对患者状态进行全面描述。因此,本研究构建NIIRS,在诊断术后 1 年及 2 年脑卒中风险的 AUC 均高于 7 个炎症 - 免疫反应标志物的 AUC;多因素 Cox风险回归及 Kaplan-Meie 分析也证实 NIIRS 与术后脑卒中风险相关。这些结果强调 NIIRS 预测术后脑卒中风险效能且优于单一炎症 - 免疫反应标志物。本研究也发现高龄、脑卒中史、较高 ASA 评分与术后脑卒中风险相关,与既往研究结果一致。年龄虽然作为独立危险因素,但不能排除其它混杂效应,如骨质疏松症、认知损害等。对于脑卒中史患者,建议手术至少延迟 9 个月,局部麻醉代替全身麻醉,避免围术期低血压发生和围术期脑卒中复发。ASA评分是评估患者慢性疾病和麻醉风险的重要方法。优化 ASA 评分较高患者住院期间手术条件对降低术后脑卒中风险具有重要临床意义。
脑卒中是老年髋部骨折患者术后严重并发症,可导致较高病死率和增加医疗费用。在临床实践中,早期发现且获得有效治疗,预后越好。目前缺乏能够有效预测老年髋部骨折术后脑卒中风险临床模型。本研究基于 NIIRS 结合高龄、脑卒中史及 ASA 评分构建预测老年髋部骨折术后脑卒中风险的 Nomogram 模型。内部数据集验证结果显示 Nomogram 模型诊断术后 1 年及 2 年脑卒中风险的 AUC 分别为 0.831 及 0.888,提供显著临床净收益且收益程度高于年龄、ASA 评分、脑卒中史及NIIRS。这些验证结果强调 Nomogram 模型可以有效预测老年髋部骨折术后脑卒中风险。根据该模型计算规则,在术前识别高危患者,医护人员实施围术期脑卒中风险控制的一级预防策略;居家康复期间可以接受综合社区一级预防干预。但笔者认为未来工作需要明确术前针对炎症 - 免疫反应的治疗策略是否会改善这些患者预后。Nomogram 模型中预测因子均具有经济、检测简单、易于被大多数患者接受等优点,利于临床开展术后脑卒中风险诊疗决策和实施预防策略。但是本研究也存在几个局限性。首先,本研究无法排除潜在增加术后脑卒中风险疾病,如肾功能不全。其次,本研究无法明确术后并发症,包括手术部位感染、深静脉血栓形成与术后脑卒中风险关系;最后,Nomogram 模型采用外部数据集验证,准确性还需进行大样本、多中心研究来验证。
综上所述,本研究开发出的 NIIRS 可以有效预测老年髋部骨折术后脑卒中风险。结合 NIIRS 构建的 Nomogram 模型可以识别高危患者,为实施术后脑卒中一级预防策略提供切实可行的临床工具。
