倒刺线缝合假性疝囊预防直疝术后血清肿应用研究
2022-09-22莫宇轩汤凌佳
莫宇轩,汤凌佳
与开放性腹股沟疝修补术相比,腹腔镜腹股沟疝修补术(LIHR)具有伤口美观、术后疼痛轻、恢复快等优点得到广泛普及,其术式包括经腹腔腹膜前修补术(TAPP)与全腹膜外修补术(TEP)。然而,腹腔镜疝修补术也面临着一些新的、独特的并发症,其中术后血清肿形成已被认为最主要的并发症之一。研究显示,TEP 术后血清肿形成的发生率为0.5%~12.2%[1],TAPP 术后的发生率为3.0%~8.0%[2]。血清肿不仅让患者感到不适及焦虑,增加医源性感染的可能,诊治会增加疝复发率[3]。因此,如何有效预防和减少腹腔镜下直疝修补术后血清肿的发生是疝外科医师十分关注的问题。我们在临床实践过程中,应用倒刺线缝合直疝假性疝囊,取得良好的效果,本文对手术操作方法、技巧等进行探讨,总结如下。
1 临床资料与方法
1.1 一般资料
本研究纳入2020年01月01 日至2021年01月31 日期间54 例行腹腔镜下TEP 的腹股沟直疝患者,由计算机生成的随机序号并将患者按相等比例随机分配到倒刺缝合组(试验组)或无倒刺缝合组(对照组),即试验组27 例患者术中均采用倒刺线缝合假性疝囊,而对照组27 例术中对假性疝囊不采取任何干预措施。
入组标准:美国麻醉医师协会(ASA)评分为Ⅰ~Ⅱ级的患者,按2003年国内疝学组分型[4]为Ⅱ~Ⅲ型(Ⅱ型:疝环缺损最大直径1.5~3.0 cm(约2 个指尖);Ⅲ型:疝环缺损≥3.0 cm(大于两指)直疝。排除标准:①嵌顿疝或绞窄疝、双侧疝、复发疝、切口疝;②伴有凝血功能障碍、严重心肺功能障碍等腹腔镜手术耐受性差患者;③存在下腹部手术病史患者,如前列腺手术、直肠癌手术等。退出标准:术中发现诊断不符合腹股沟直疝、分型为Ⅰ型直疝、合并其它需手术干预疾病。纳入的病例均为男性患者,其中左侧24例,右侧30例。倒刺线组平均年龄为64岁,而对照组平均年龄为67 岁。
1.2 方法
器械及耗材准备:10 毫米的30°腹腔镜,腹腔镜常规器械(如剪刀、电凝钩、分离钳、无损抓钳),特殊耗材为倒刺线(3-0,Stratafix 爱惜捷,美国强生公司ETHICON)、3DMAX 补片(10.8 cm×16.0 cm,美国巴德公司)。
术前禁水4 h,禁食12 h;术区常规备皮、特别注意消毒棉签清洁脐部;诱导麻醉成功后常规留置导尿管,保证术中膀胱呈空虚状态。
手术操作包括Trocar 孔布置、腹膜前间隙游离、直疝疝囊分离、精索成分腹壁化、补片置放与固定等步骤均严格按照中华医学会外科学分会疝与腹壁外科学组制定的《腹腔镜腹股沟疝手术操作指南(2017 版)》所采用的手术方法进行操作[5]。术中先在腹壁下血管、耻骨梳韧带及腹直肌外侧缘三者围成的直疝三角内寻找直疝疝囊;然后将疝入的腹膜、腹膜前脂肪与后方增厚的腹横筋膜分离,此处无输精管、精索血管等重要结构,故完全游离难度不高。图1A 为完全游离直疝后清晰显露的耻骨支、耻骨梳韧带和假性疝囊等解剖结构。最后,处理假性疝囊后,置入3DMAX 补片完全覆盖耻骨肌孔并与周围组织足够重叠,直视下解除气腹结束手术。
关键手术技巧(倒刺线关闭假性疝囊):试验组在游离并回纳直疝疝囊、充分显露整个耻骨肌孔后,需使用倒刺线关闭假性疝囊。首先,主刀右手腹腔镜针持夹持倒刺线针从假性疝囊外侧腹横筋膜进针,注意避开腹壁下血管,左手辅助将第1 针倒扣入末端的圆环内拉紧缝线,自我锁定;然后,主刀左手用无损抓钳抓持假性疝囊底部,并往腹腔方向拉回,右手持针穿越假性疝囊底部出针,再经假性疝囊内侧腹横筋膜进出针完成第1 次水平线缝合,收紧每一针缝线;对于比较大的假性疝囊,需连续3~5 次水平线缝合才可完全关闭假性疝囊;最后,缝合完毕后剪断缝线,留约2 cm 的线尾即可有效防止线结松开,一般无需打结和使用hemolock 夹闭(图1)。
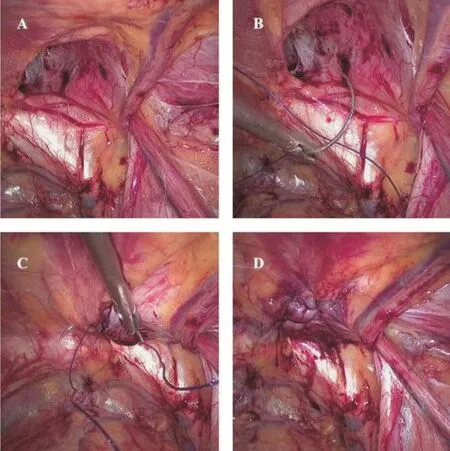
图1 A:直疝三角区“假性疝囊”的缺损;B:倒刺线针从假性疝囊外侧腹横筋膜进针;C:经假性疝囊内侧腹横筋膜出针完成第一次缝合;D:连续缝合4 针后收紧倒刺线后关闭假性疝囊的效果
1.3 术后处理
术后不常规使用止血药、镇痛药及抗生素;术后腹股沟区无需沙袋压迫;患者清醒后即可恢复正常饮食;术后12 h 内视患者膀胱功能恢复情况拔除尿管;术后24 h~48 h 病情无特殊可办理出院。
1.4 随访及观察
患者术后7 天、1 个月、3 个月和6 个月门诊随访,常规查体及腹股沟区B 超检查。随访时间截止至2021年7月31 日,54 例患者均获得随访。在术后随访期间,主要观察指标为术后腹股沟区域的超声血清肿数量和体积,次要观察指标为手术时间、住院时间、伤口感染、术后疼痛、腹股沟区慢性疼痛(疼痛持续>3 个月)及术后疝复发率。血清肿分型按2012年欧洲疝协会(The European Hernia Society,EHS)提出的Morales-Conde 方法[6]。术后患者疼痛的评估采用视觉模拟评分(VAS)。腹股沟区慢性疼痛根据国际疼痛研究协会(IASP)定义。
1.5 统计方法
用SPSS 23.0 软件对两组资料进行统计分析。手术时间、住院时间、术后疼痛评分等计量资料,若数据呈正态分布,则以均数±标准差(±s)表示,并用t检验,否则用中位数和四分位数M(P25,P75)表示,采用秩和检验。计数资料采用数量或百分比率描述,计数资料采用χ2检验。P<0.05 表示差异有统计学意义。
2 结 果
54 例男性患者均顺利完成TEP,术中无一例中转开放及中转TAPP,所有手术均由同一个手术团队完成。倒刺线缝合组患者平均年龄为63.93±1.28 岁,术中明确Ⅱ型15 例、Ⅲ型12 例。对照组患者平均年龄为66.56±1.52 岁,术中明确Ⅱ型19 例、Ⅲ型8 例。倒刺线缝合组平均随访时间为5.8 个月,对照组为5.6 个月。两组患者基本资料,包括年龄、性别、疝类型、疝位置、手术方式和随访时间,在统计学上无显著差异(表1)。
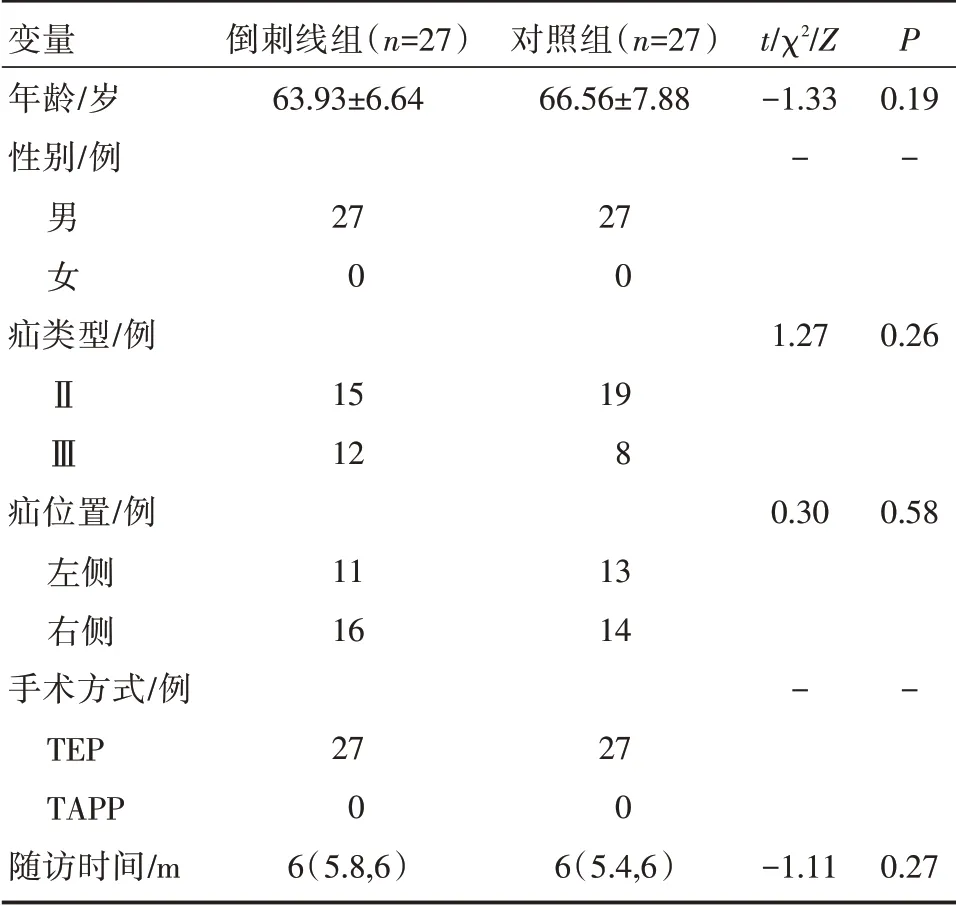
表1 倒刺线组与对照组患者基本资料对比
术后7 天血清肿形成总发生率为44.44%(n=24),定义为Ⅰ型血清肿。术后1 个月总发生率为22.22%(n=12),定义为Ⅱa 型血清肿。然而,腹股沟区血清肿的总体发生率在3 个月(Ⅱb 型血清肿)的随访中下降到5.56%(n=3),6 个月(Ⅲ型血清肿)下降到0%(n=0)。与对照组相比,倒刺线缝合组术后7 天、1 个月出现血清肿的患者明显减少(分别P<0.001、P=0.05)。此外,术后第7 天、1 个月倒刺线组的超声血清肿量显著减少(分别P<0.001、P=0.01)。两组术后急性疼痛评分和住院时间差异无统计学意义(分别P=0.16、P=0.17)。倒刺线缝合组手术时间长于对照组(55.13 minvs.41.15 min;P<0.001)。两组均未观察到需要外科处理的Ⅳ型血清肿、慢性疼痛、早期复发或其他术后并发症(表2)。
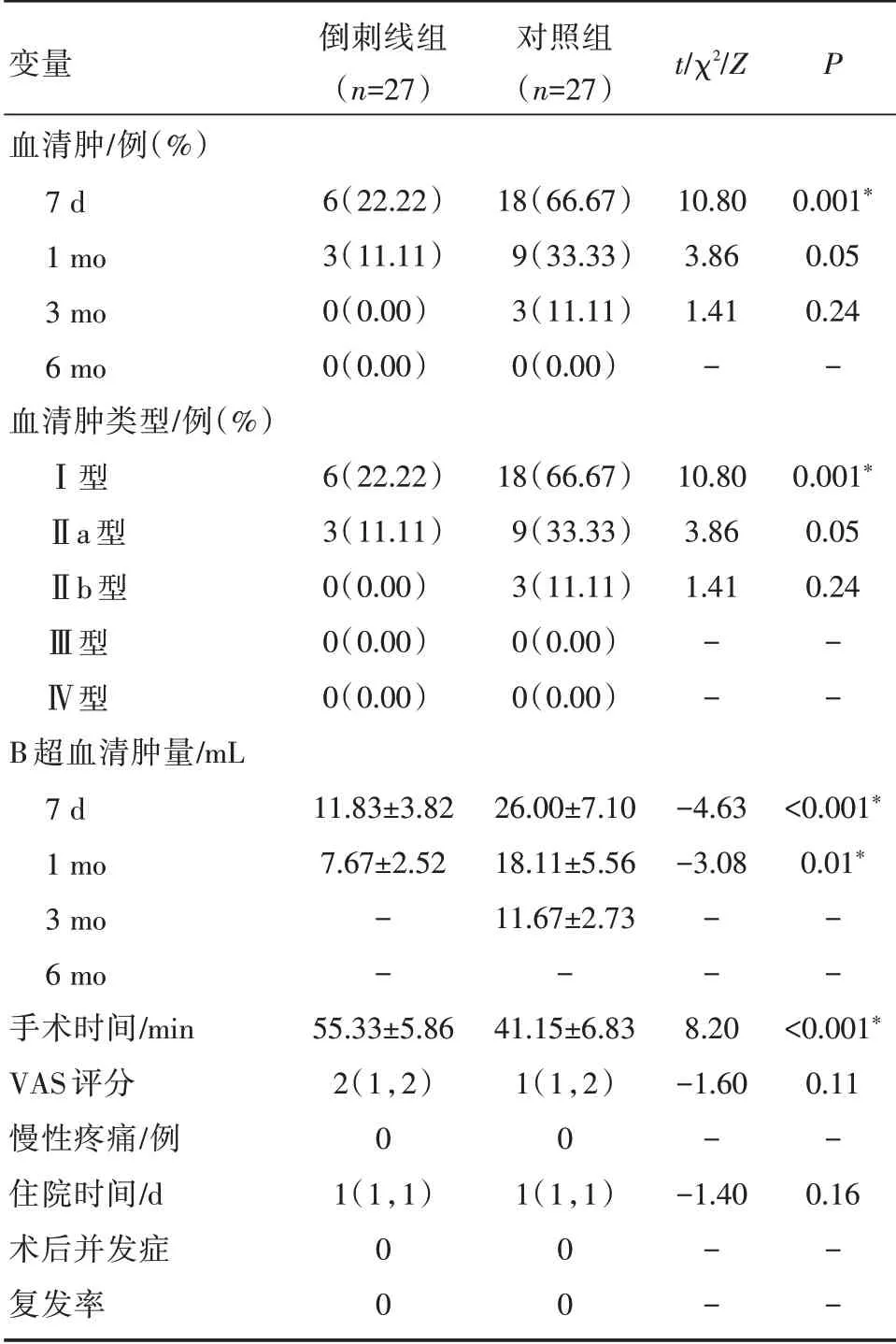
表2 倒刺线组与对照组手术结果对比
3 讨 论
LIHR 治疗直疝具有微创、切口美容、术后恢复快及复发率低等优点,虽然临床上已广泛开展,然而假性疝囊形成的空腔缺损容易导致术后渗液积聚并形成血清肿,已被证实为术后主要的并发症之一[7-8],引起业界学者广泛关注。研究表明,无论术中腹股沟区解剖的精细度和手术完成的熟练度,假性疝囊缺损直径大于1.5 cm 出现血清肿概率明显增加[9]。
术后血清肿具有潜在的危害性。①患者可能出现不适感,蜂窝组织炎甚至继发感染[16]。②局部肿块使患者误认为术后疝复发,增加患者心理负担,引起医疗纠纷。③部分血清肿吸收缓慢,需反复穿刺抽液,易造成医源性感染。④血清肿还与疝复发相关,血清肿会增加补片修补部位的张力,造成补片移位导致复发[17]。鉴于其危害性和重要性,2012年EHS 对腹部疝修补术后发生的血清肿进行详细阐述,并提出了Morales-Conde分型,将临床血清肿分为0~Ⅳ型,并指出Ⅰ型和Ⅱ型为单纯事件,而Ⅲ型和Ⅳ型定义为术后并发症[6]。
因此,LIHR 术中对大的假性疝囊的处理显得尤为关键,2018年国际腹股沟疝管理指南中也建议腹腔镜下翻转并固定松弛的腹横筋膜可有效减少大的直疝术后血清肿的发生率[10]。近年来,国内外众多学者不断探索有效的解决办法,根据国内外文献报道主要有以下几种方法,第一,负压引流法:Ismail 等[11]和Gao 等[12]研究认为术中留置引流管可有效引出腹膜前间隙渗液,不仅起到防止术后感染,又利于补片与周围组织更好重叠,临床效果良好。而Shpitz 等[13]认为此方法不仅增加患者术后活动的不便和疼痛,而且容易导致医源性感染的潜在可能。另有学者[14]也不建议腹膜前间隙放置负压引流,因其容易导致补片移位的风险,影响患者术后舒适度,与目前推崇的加速康复外科的理念不符。第二,钉枪固定法:较多研究采用钉枪将假性疝囊与耻骨梳韧带钉合固定[2,15],优点是操作简便、快速和效果确切,但也存在不少弊端。钉合过程有误伤血管或者神经可能,导致出血及术后疼痛[16]。目前常用的钉枪多为不可吸收材料,作为永久性异物残留患者体内。另外钉枪昂贵费用增加了患者经济负担。第三套扎法:Berney 教授[1]报道LIHR 术中应用endoloop 圈套器将假性疝囊拉回套扎,76 例术后仅1 例发生血清肿。但该方法对于大的缺损效果较差。第四,缝合关闭法:国内有使用3-0 prolene 缝线、改良“单手四针缝合法”关闭假性疝囊的方法[17],但缝合关闭法难度较高,学习曲线长,不利于技术推广。首先,假性疝囊位于前下腹壁,缝合操作类似在天花板平面进行缝合,而且假性疝囊弹性好易回缩,术者需持续牵拉假性疝囊,夹针、调针、出针、拉线等精细操作都只能依靠单手来完成[18]。其次,假性疝囊外侧紧贴腹壁下血管,缝合欠熟练易造成血管损伤[19]。另外,也有学者用“经腹直肌悬吊法”[20]、“透壁缝合法”[21]处理假性疝囊,这些方法均需经腹壁穿透置入缝线,增加细菌入侵感染补片的机会,有一定局限性。
最近,Li 等[22]报道了一项用倒刺线缝合假性疝囊以防止术后血清肿形成的研究,结果显示这种方法简便、有效,不仅关闭了缺损,而且消除死腔间隙,因此术后血清肿的发生率大大降低。然而,这只是一项纳入少数病例的试验性研究,没有设立对照组。因此我们进行了这项随机对照试验来确认倒刺线关闭直疝假性疝囊的有效性和安全性。
在本研究中,在术后第7 天,倒刺缝合组的血清肿形成发生率显著低于对照组(22.22%vs.66.67%,P<0.001)。此外,倒刺线缝合组术后1 个月仅出现3 个血清肿,3 个月和6 个月后均未出现血清肿。虽然,倒刺线缝合组总手术时间长于对照组(55.33±5.86 minvs.41.15±6.83 min,P<0.001),这可能是由于倒刺线缝合步骤所花费的时间。此外,我们的研究表明,与对照组相比,倒刺线缝合并没有增加术后急性疼痛的风险(P=0.16)。最后,倒刺线缝合组和对照组均未出现慢性疼痛、早期复发及其他术后并发症。
我们总结倒刺线关闭假性疝囊具有以下优点:①保持LIHR 创伤小、疼痛轻、美容效果好的优点;②与普通缝线相比,倒刺线缝合全程一致连贯、张力均匀,无需助手牵拉缝线,无需打结,大大提高缝合效率,降低了缝合难度,使初学者学习曲线大大缩短;③负压引流法、套扎法、钉枪固定法只是将假性疝囊翻转或闭合,术后缺损间隙仍然存在,并没有起到加强腹壁缺损的作用。而倒刺线将增厚的假性疝囊拉入缝合,这样不仅关闭直疝三角缺损,而且愈合后假性疝囊可充当新的腹壁组织,一定程度上加强了薄弱的腹横筋膜[23];④倒刺线为PDS 缝线,属于惰性材料,其组织反应小,单股编织使细菌不易窝藏,慢吸收缝线,既无异物残留又能长时间保持张力。
正确、有效使用倒刺线缝合假性疝囊需注意:①Ⅰ型直疝因缺损直径小,且周围腹横筋膜有张力以及腹股沟管后壁完整,术后积液可能性小、局部外观并不明显,因此术中可不处理;②对于Ⅱ、Ⅲ型直疝,必须重视关闭腹壁缺损的重要性,因为它更符合生理的腹壁重建,从本质上预防术后血清肿,对于Ⅱ型直疝仅需连续缝合2~3 针即可关闭缺损,而Ⅲ型直疝往往需连续缝合3~5 针才能完全关闭缺损,消灭死腔;③缝合时可嘱助手用血管钳在直疝三角体表投影处轻压,便于术者缝合过程易牵拉假性疝囊底部并将其缝入,另外借助外力亦可减少缝合时张力;④缝合尽量从外侧开始,紧贴腹壁下血管内侧进针,可避免出针时方向把握不准损伤腹壁下血管导致出血。
然而,此临床研究仍存在一些不足之处:首先,由于疫情原因,本研究在研究期间纳入的病例数较预期减少(预计纳入200 例,实际收集54 例),而且收集的病例以Ⅱ型直疝为多,导致研究结果出现Ⅲ型和Ⅳ型血清肿量少,并不能很好体现了倒刺线缝合假性疝囊预防血清肿的意义,后期我们会继续开展多中心、大样本、长期随访的临床研究进一步证实。其次,本研究中大多数患者的直疝缺损直径<3 cm,为了得到更可靠的结论,应该纳入更多缺损大的直疝病例。最后,倒刺线关闭假性疝囊,理论上相当于张力缝合修补术,但我们术中主要是将腹横筋膜拉回进行缝合关闭从而消灭死腔,并非缝合肌肉,故产生张力较小。研究结果显示患者术后疼痛轻,也说明局部张力不高。
综上,倒刺线应用于LIHR 关闭直疝假性疝囊具有创新性、简捷性、安全性,并能很好解决了术后血清肿问题,而且该技术学习曲线短。
