成人十二指肠蹼致急性胰腺炎1例
2022-09-21费洁莹林嘉英陈豪谢芳白岚
费洁莹 ,林嘉英 ,陈豪 ,谢芳 ,白岚
【提要】 本案例介绍了一名28岁年轻女性患者,既往有房间隔缺损病史,反复餐后上腹痛2年余,多与饮食、体位改变相关,腹部查体无明显压痛及反跳痛。外院查脂肪酶显著升高,考虑急性胰腺炎,予胰腺炎对症治疗有效,近期腹痛发作次数进行性增加,体重明显减轻。入院后完善实验室检查、内镜检查、上消化道造影以及全腹增强CT,考虑成人十二指肠蹼,于普外科进行外科手术治疗。术后1个月随访,患者可正常进食普食,无餐后痛,体重较前增加10公斤。
十二指肠蹼(duodenal web)是先天性消化道畸形的一种,常伴有其他部位的发育畸形,其发病率为1 ∶10 000~1 ∶40 000[1],其病因是由于胚胎时期的肠管空泡化不全所致[2],在新生儿或婴儿时期更常见,成人中非常少见[3-4]。十二指肠蹼的临床症状不典型,通常表现为上腹痛、恶心、腹胀及体重减轻[5],因而易发生误诊或漏诊。我院收治了1例成人十二指肠蹼引起急性胰腺炎反复发作患者,经外科手术治疗后症状明显缓解,术后随访未见复发,患者体重较前增加,现报道如下。
1 病历资料
患者女性,28岁,反复上腹痛2年余,再发加重13天于2020年7月31日入院。患者反复出现上腹部间歇性胀痛,不伴有背部放射痛。自诉疼痛与饮食、体位相关,多为进食硬物后出现,平卧疼痛可减轻,偶有恶心、厌油,无呕吐、嗳气。外院查血清脂肪酶3倍升高,考虑为“急性胰腺炎”,予禁食、禁水、护胃、抑酸、抑酶等对症处理后症状可缓解。而后2年内腹痛发作次数进行性增加,仅可进食半流食,体重减轻10 kg,外院多次行CT及MRI检查均未见明显异常。追问既往史及家族史,患者诉2年前外院诊断“房间隔缺损”,曾行房间隔缺损修补术。
入院主要实验室检查:患者入院前胰腺炎指标已恢复正常值,但既往有脂肪酶的明显升高以及上腹部剧烈疼痛,故本次仍考虑为急性胰腺炎发作,但急性胰腺炎病因尚未明确。查血常规、血脂、肝功、肾功、凝血功能均未见明显异常,血清免疫球蛋白G4 (IgG4)3.18 g/L(参考值范围:0.030~2.010 g/L)。患者体型偏瘦,营养状态较差,且血脂指标正常,暂排除脂源性胰腺炎可能,考虑自身免疫性胰腺炎,尚不排除胆源性胰腺炎可能。
入院辅助检查:查肝、胆、胰、脾彩超提示:肝内胆管、胆总管及胆囊均未见结石影,暂排除胆源性胰腺炎可能;主胰管稍增宽,胰头区见一大小约为1.0 cm×0.9 cm的低回声区,边界不清,形态尚规则,其内未见明显异常彩色血流信号,考虑为炎性结节,尚不能排除肿瘤可能。为明确胰头区占位性质,行超声内镜及超声内镜引导下细针穿刺活检术(EUS-FNA),内镜下可见胰腺形态尚正常,回声明显增粗、增强,分布不均匀,散在斑片状及条状强回声影,胰头见一不均质低回声区,切面大小约22.1 mm×11.3 mm,内可见多发片状高回声,不伴声影,边界尚清晰,ELST弹性成像提示红绿色混杂回声;主胰管走形稍迂曲,管壁节段性回声增强,内径约1.8~2.1 mm,未见明显结石影。细针活检病理提示:查见极少许胰腺导管及腺泡结构,未见异型。液基薄层细胞学提示:见少量腺上皮细胞,未见异性细胞。以上检查排除胆源性胰腺炎、自身免疫性胰腺炎及胰腺肿瘤可能,不排除胰腺及其周围组织结构畸形。上腹部增强CT提示:十二指肠降段前壁局部管壁薄弱,前方见一含气囊袋状影,各期相显示大小不一,于静脉期显示较清晰,大小约为4.9 cm×2.0 cm(图1)。上消化道造影提示:口服优维显后,十二指肠降段偏下位置可见一囊袋状致密影,直径约为4.9 cm,内可见对比剂填充,边界清晰。囊腔与周围正常的肠黏膜分界清楚,可见环形透亮线,多次转动体位,仍可见该病灶(图2)。电子胃-十二指肠镜检查提示:进镜至十二指肠降部,见一盲端,盲端右侧壁见另一通道,可通向乳头,乳头形态如常(图3)。
我院行多学科会诊讨论,本例患者进食半流食后,充盈变大的囊状袋可能阻挡十二指肠乳头开口处,导致胆汁及胰液排泄受阻,从而诱发急性胰腺炎。另一方面,囊状袋中的食物可经开口缓慢通过,十二指肠乳头开口处无外物阻挡后,胰腺炎缓解。结合患者既往有房缺病史,考虑“十二指肠蹼”可能性大,且有手术指征。完善围手术期准备后,行腹腔镜下探查,探查可见胃及十二指肠近端轻度扩张,沿十二指肠降部纵向切开,位于十二指肠降始部可见一3 cm×5 cm的囊袋状隔膜,其中央处可见直径约1 cm圆孔(图4),将吸引器伸入圆孔内,可吸引出少量食物残渣及胆汁状液体,圆孔开口连通远端肠腔,向下可触及乳头开口位于隔膜边缘远端约1 cm处。反复确认囊状袋的位置后切除整个囊状袋,用间断缝线缝合十二指肠壁,随后横向闭合十二指肠。
术后1个月复查上消化道造影,患者口服优维显后,对比剂可顺利通过十二指肠(图5)。患者目前可正常进食,体重增加10 kg。

图1 十二指肠蹼在全腹增强CT表现横截位(A)、冠状位(B)及矢状位(C)均可见十二指肠降段前壁囊袋状含气影,十二指肠前壁管壁变薄

图2 十二指肠蹼在上消化道造影表现上消化道造影清晰地揭示了造影剂(优维显)通过十二指肠的完整过程。A、B:造影剂在进入十二指肠降部时先进入了一个“囊袋”(影像学术语为“风向袋”),然后“囊袋”逐渐充盈,直到被拉伸到至4.9 cm;C:囊腔与周围正常的十二指肠黏膜界限分明
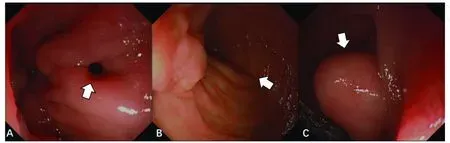
图3 十二指肠蹼胃-十二指肠镜下表现A:十二指肠降部有一盲端,盲端的右侧壁上有一孔洞(箭头所示);B:将内镜深入孔洞,可勉强通过洞口,向下可通往十二指肠乳头;C:用内镜推动孔洞,可以向下拉伸成一个“囊袋”
2 讨论
十二指肠蹼是先天性十二指肠不全性梗阻(incomplete congenital duodenal obstruction,iCDO)的常见病因,多在产前诊断时或在新生儿进食辅食后发现,成人中少见。据报道,多达84%的婴儿会发生包括心脏和染色体数目(非整倍体)的异常,最常见的异常就是心脏异常,占总体的48%[6-7]。十二指肠蹼的发病机制与妊娠第8~10周时十二指肠管腔再通异常有关,胚胎第4~6周时,十二指肠腔被快速生长的上皮覆盖,形成暂时充实期,第7周后再通,而在这个过程中任一环节出现异常都有可能导致十二指肠蹼的形成[2]。与先天性十二指肠闭锁不同,十二指肠蹼的纤维隔膜存在一个或多个中心孔或偏心孔,因而部分食物可以从中间通过。随着肠道运动以及食物残渣重力作用,纤维隔膜被拉伸并逐渐形成囊状袋(亦称风向袋),最长可拉伸至十二指肠远端。十二指肠蹼的种类繁多,受其位置、形状及开口情况等多种因素影响[5]。据统计,85%~90%十二指肠蹼位于十二指肠的降部,少部分位于十二指肠的水平部或升部。十二指肠蹼的开口大小从2~10 mm不等,开口的数量通常是单个而不是多个,这些因素均不同程度影响十二指肠梗阻的症状及程度,同时也决定了发病年龄的时间[4,8]。本案例十二指肠蹼位于十二指肠降部,近十二指肠乳头开口处,肠蹼中央可见一直径大小为1 cm圆孔,食物可经开口缓慢通过进入十二指肠远端。随着年龄的增长,患者对固体食物的需求量显著增加,流体食物的需求量相对减少,固体食物通过开口速度较流食慢,滞留食物的重力使得肠蹼逐渐拉伸成一囊袋,而急性胰腺炎的反复发作可能与囊袋逐渐增大密切相关。汪悦[9]、赵民[10]等都曾报道过十二指肠内憩室引起反复急性胰腺炎发作的案例,且腔内憩室的位置均位于十二指肠壶腹部周围,因此我们推测十二指肠蹼致急性胰腺炎的主要机制与其相似,为内容物增多,囊袋逐渐充盈变大并阻挡乳头开口,致使胰液排泄不畅,胰管压力升高,从而诱发胰腺炎。
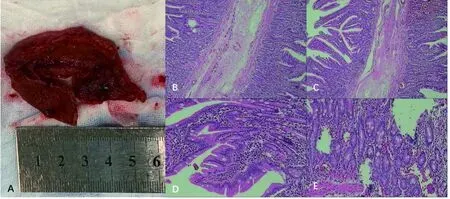
图4 十二指肠蹼的大体及病理表现 A:十二指肠降部见3 cm×5 cm的囊状袋,中央处可见直径约1 cm圆孔;B-E:术后病理,十二指肠蹼由黏膜和黏膜下层组成,无肌层(B、C,HE,×40,D、E,HE,×200)
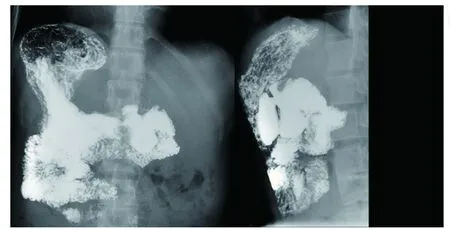
图5 术后1个月复查上消化道造影 对比剂可顺利通过十二指肠
十二指肠蹼作为先天性疾病可能存在着一些遗传因素。相关小鼠研究表明,成纤维细胞生长因子10 (Fgf10)基因信号传导的中断导致30%~50%的敲除小鼠胚胎出现十二指肠异常[11]。Crystal发现GATA6可以影响人类内胚层及胰腺的发育[12]。本例患者在院期间接受了全外显子组测序(WES),结果提示包括GATA6、CCN1、SCNSA、CCDC40、GLB1、ATM、COL6A1、RP2、ABCA4、CERKL、APOP、SLC17A5、MSH6、RYR1、AMT、CPT2、SLCO1B7、LSS和ANKRD26在内19个基因存在差异表达。我们使用WebGestalt (基于网络的基因集分析工具包)来进行基因富集分析[13]。结果表明,该患者差异表达基因涉及内胚层发育、胰腺发育和心脏发育的生物学过程,这与之前的研究结果一致。在我们未来的研究中,还需要进一步完善上述基因在十二指肠蹼中的确切作用。
综上所述,成人先天性十二指肠蹼也是引起急性胰腺炎的少见病因之一,对于反复胰腺炎发作找不到原因且同时还存在其他发育畸形病史的患者,临床上应注意完善消化内镜检查、上消化道造影及CT等检查,避免漏诊。
