艾滋病相关性弥漫大B细胞淋巴瘤4例临床病理分析
2022-09-18吕亮宋玉燕李同心张英
吕亮,宋玉燕,李同心,张英
(重庆市公共卫生医疗救治中心,重庆 400036)
获得性免疫缺陷综合征/艾滋病(AIDS)是由人类免疫缺陷病毒(Human immunodeficiency virus,HIV)引起的免疫抑制性疾病。
患者由于CD4+T细胞的进行性下降,逐渐出现严重免疫缺陷,导致感染或肿瘤的发生率明显增加。目前,随着高效抗反转录病毒(HAART)的广泛应用,AIDS相关性淋巴瘤(AIDS-related lymphoma,ARL)的发生率有所下降,但仍成为常见的AIDS恶性肿瘤之一[1]。ARL是指发生在HIV感染患者的高度侵袭性淋巴瘤,病理分型上以B细胞来源的淋巴瘤为主,占90%以上,主要包括弥漫大B细胞淋巴瘤(DLBCL)、伯基特淋巴瘤(BL)、浆母细胞淋巴瘤(PBL)和原发性渗出性淋巴瘤(PEL)等非霍奇金淋巴瘤,其中又以DLBCL为最主要的类型(80%~90%),多发生在AIDS晚期[2],T细胞淋巴瘤少见。现将本院收治的4例AIDS-DLBCL的临床特点总结如下。
1 资料与方法
1.1 一般资料 收集重庆市公卫中心病理科2019年11月—2020年7月间诊治的AIDS-DLBCL 4例存档蜡块、切片及临床病例资料,对所有病例的手术标本行病理学检查。
1.2 方法 全部病例均经4%中性甲醛液固定,常规脱水、石蜡包埋、4 μm切片、HE染色及光镜检查。免疫组化染色采用EnVision法。EBER、CD3、CD20、Ki-67、Bcl-2、C-myc、CD30、CD5、CyclinD1、CD10、Bcl-6、MUM-1、Pax-5 抗体均购自北京中杉金桥生物技术有限公司。
2 结果
2.1 临床特点 4例患者中3例为男性,1例为女性,发病年龄34~54岁,平均46岁。主要症状为局部淋巴结肿大。4例均有乏力、纳差、体质量下降等消耗性症状,病例1出现发热,以下午及夜间发热为主,最高体温达39.5℃。病例2出现右面部麻木。4例患者在淋巴瘤诊治前均进行HAART治疗。其临床表现见表1。
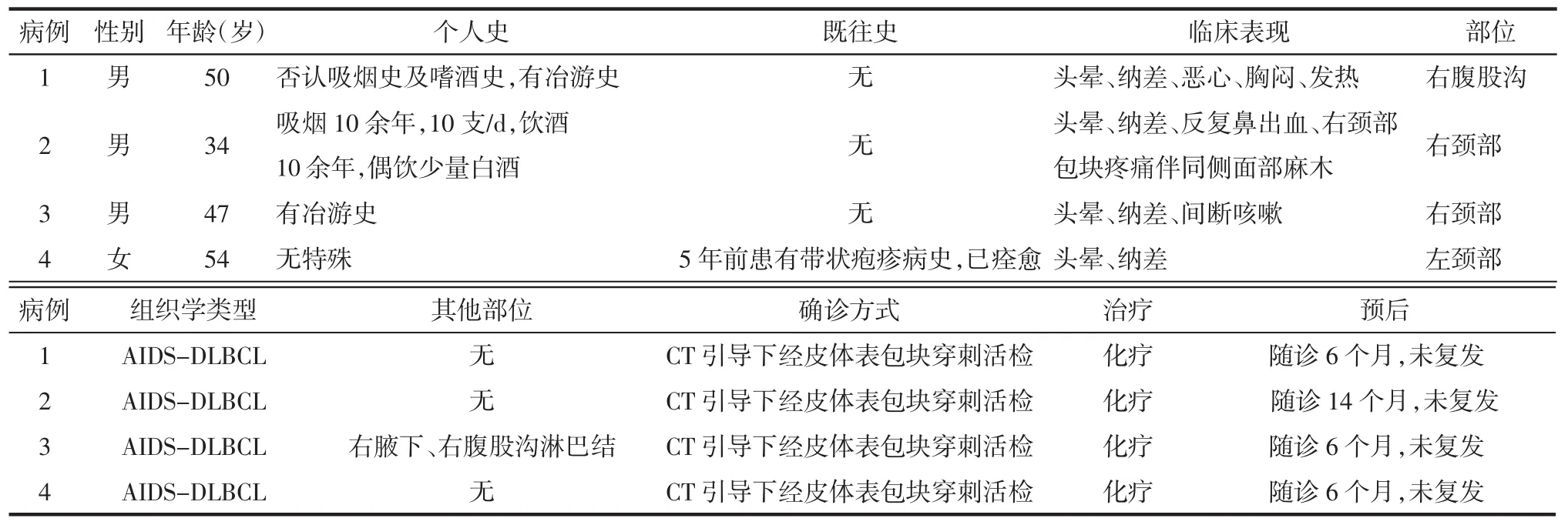
表1 4例AIDS-DLBCL患者临床病理资料
2.2 病理特点 4例均诊断为AIDS-DLBCL。镜下见中等—大淋巴细胞弥漫浸润,圆形、卵圆形或不规则形,细胞异型性明显,胞质少,核仁可见,细胞核深染,部分核呈点彩状,核染色质粗糙且分布不均,病理性核分裂象常见,可见浆细胞样分化及凋亡小体,肿瘤细胞周围见反应性小淋巴细胞。
2.3 免疫组化 4例具体免疫组化结果见表2。
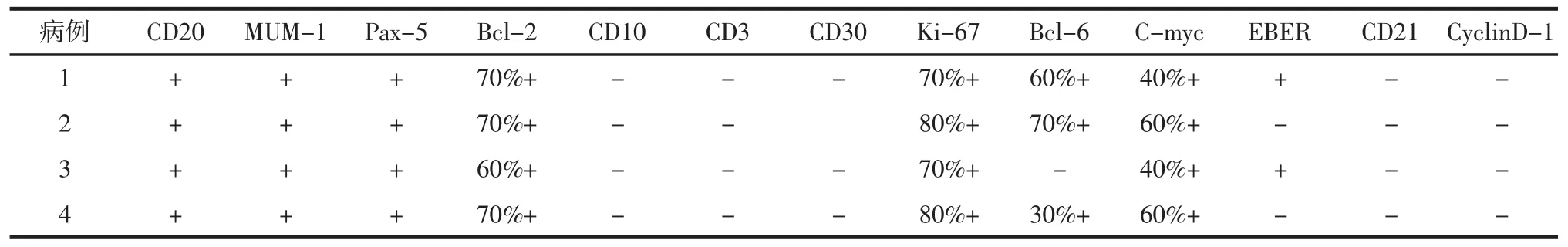
表2 4例AIDS-DLBCL患者免疫组化结果
3 讨论
HIV阳性患者是一个独特的群体,发展为淋巴增生性疾病的趋势较强,比普通人群更容易发展成高度侵袭性恶性肿瘤。虽然导致HIV患者死亡的原因大多数与感染有关,但肿瘤长期以来一直被认为是导致HIV患者死亡的主要原因,且HIV感染可使淋巴瘤的发生率增加60~110倍[2]。HIV作为一种慢病毒,对CD4+T淋巴细胞、树突状细胞和单核细胞有显著的趋向性,该病毒利用宿主CD4细胞趋化因子受体进入宿主细胞,整合到宿主细胞基因组中进行自我复制,导致CD4细胞数量严重减少,进而扰乱宿主的免疫反应。该病目前发病机制仍不明确,包括慢性抗原刺激释放白细胞介素-6(IL-6),IL-10、免疫抑制状态、细胞因子 CD23,CD30,CD44失调、MYC癌基因,Bcl-6基因,IG重链、轻链重排和埃博拉病毒(EBV)、人类疱疹病毒8型(HHV8)感染等因素,不同的发病途径提示其发病过程的异质性。AIDS-DLBCL好发于男性,发病年龄普遍<60岁,侵袭性较强,临床分期晚,进展快,结外器官易受累,患者生存率低于普通非霍奇金淋巴瘤(NHL)患者。大部分患者在首次接受抗HIV治疗后的18个月内发生淋巴瘤,临床主要表现为无痛性、进行性淋巴结增大,易出现发热、消瘦、盗汗等临床症状[3-4],可伴有胃肠道、肝、肺、脑膜等多器官受累表现。AIDS-DLBCL主要由中心母细胞和免疫母细胞组成,但中心母细胞更常见。镜下:中心母细胞由呈圆形核或卵圆形核的大细胞组成,见图1,有2个或2个以上核仁,常沿核膜排列,核分裂象常见,见图2,缺少星空现象;免疫母细胞由胞浆深嗜碱性或双嗜性的大细胞组成,并可能表现为有核窝特征的浆细胞样,核中有1个突出的中央核仁。表达B细胞相关免疫标记,包括 CD20、CD19、Bcl-6、MUM-1、CD10、PAX-5、CD79a等抗体,见图 3~6。约 30%的病例存在EBV,并伴有原癌基因(MYC)易位的表达[5],远高于非 AIDS-DLBCL。
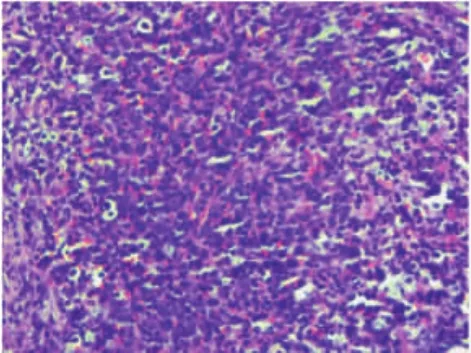
图1 中等大小的淋巴细胞弥漫浸润
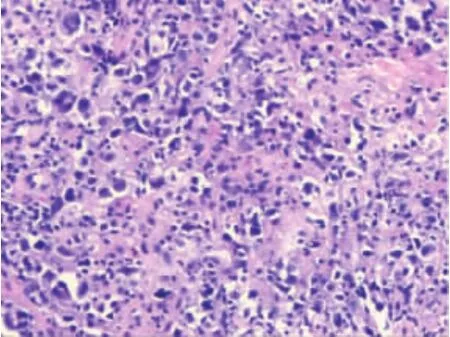
图2 细胞异型性明显,核染色质粗糙
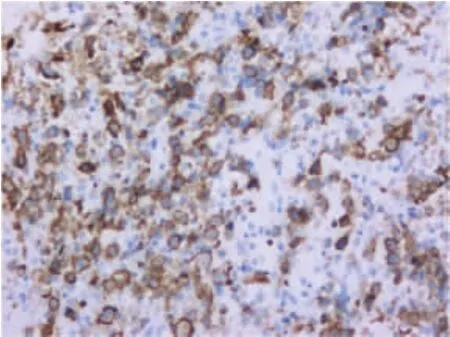
图3 肿瘤细胞CD20(+)EnVision两步法
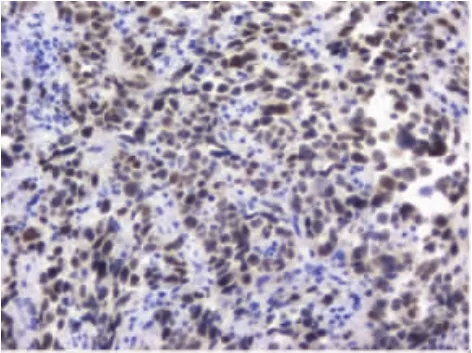
图4 肿瘤细胞PAX-5(+)EnVision两步法
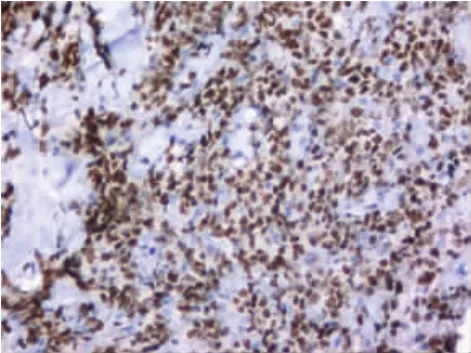
图5 Ki-67增殖指数约80%EnVision两步法
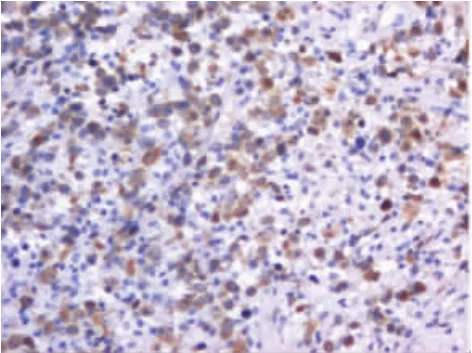
图6 肿瘤细胞Bcl-2(+)EnVision两步法
AIDS患者的免疫抑制状态使得治疗的选择很困难,常常因感染而复杂化,对这些患者的治疗通常侧重于免疫调节,其次是化疗,前者能有效提高患者CD4+T细胞计数和化疗耐受性,减少机会性感染的发生[6]。目前AIDS-DLBCL化疗推荐方案是CHOP(环磷酰胺,阿霉素,长春新碱,强的松),推广方案是EPOCH(依托泊苷,多柔比星或吡柔比星,长春新碱,环磷酰胺,泼尼松)、CDE(环磷酰胺,多柔比星,依托泊苷)。研究表明,联合HAART和规范化化疗的患者,1年生存率可达66%,5年生存率可达55%,显著高于单纯化疗人群[7]。另有数据表明,RCHOP+HAART联合方案,可明显提高中位生存率,2年中位生存率可达65%,2年无进展生存率76%,2年总生存率67%[8]。另外,在AIDS-DLBCL患者CD4+T细胞计数<50/μL时,应用R-CHOP方案可增加治疗相关死亡率,CD4+T细胞计数>100/μL时,则安全有效,因此,临床医生应警惕,合理选用治疗方案,及时预防潜在并发症。此外,大剂量化疗联合自体造血干细胞移植也是复发性难治性ARL的备选治疗方案。
综上所述,在AIDS患者的诊治过程中,针对复杂的临床表现,应尽可能行手术或穿刺活检明确诊断,避免误诊或漏诊,实施规范化、个体化的联合治疗方案,提高患者总体生存期和生活质量。
