高频超声在乳腺导管疾病患者中的诊断价值及误诊影响因素分析
2022-09-13袁悦李薇易永忠
袁悦 李薇 易永忠
乳腺导管疾病是指乳头溢液、脓性、导管大量炎症细胞引起的疾病,且临床上可分为良性病变与恶性病变两种[1]。病理组织检查是乳腺导管疾病诊断的“金标准”,能指导临床治疗,且多数患者能从中受益[2]。但是,病理组织检查具有较高的风险性、创伤性,导致患者诊断耐受性与依从性较差。高频超声是临床上常用的检查方法,具有频率高、波长短、绕射现象小等优点,且该方法方向性好,可作为射线定向传播[3-4]。因此,乳腺导管疾病患者借助高频超声能观察乳腺导管内的异常,其诊断敏感度与特异度较高。但是,高频超声临床使用时,对于乳腺导管内体积较小病变、良恶性病变超声图像表现存在重叠,导致临床误诊率较高[5-6]。因此,明确高频超声诊断乳腺导管疾病误诊可能的影响因素,对指导临床诊疗具有重要的意义[7-9]。本研究以疑似乳腺导管疾病患者为对象,探讨高频超声在乳腺导管疾病中的检出率及误诊的影响因素,现报道如下。
1 资料与方法
1.1 一般资料 选取2019 年5 月-2021 年12 月萍乡市人民医院收治的100 例疑似乳腺导管疾病患者。纳入标准:(1)所有患者均在常规体查后疑似为乳腺导管疾病;(2)拟行高频超声检查且患者均可耐受;(3)病情稳定且患者均为首次就诊,检查前均未行放化疗、生物免疫治疗。排除标准:(1)凝血功能异常、伴有自身免疫系统疾病;(2)妊娠期、哺乳期或合并其他部位恶性肿瘤;(3)无法行手术或穿刺组织病理检查。年龄21~73 岁,平均(56.79±6.71)岁;病灶直径4~49 mm,平均(25.32±5.49)mm;体重指数(BMI)19~32 kg/m2,平均(24.39±4.51)kg/m2。本研究涉及内容均经过本院伦理委员会批准,患者及家属签署知情同意书。
1.2 方法(1)检查方法。所有患者入院后均行高频超声检查,具体方法如下,高频超声型号为飞利浦IU22.GES6.GEE8,高频探头,频率为6~15 MHz。检查时叮嘱患者取仰卧位,以患者乳头为中心点,进行放射状扫查,常规完成两侧乳腺及腋窝检查,充分观察乳腺内部,确定是否发生导管扩张,观察并记录病变、乳头回声、乳晕皮肤厚度等。同时,密切观察乳房部位是否存在肿块,对于存在肿块者详细记录肿块的位置、性状、边界、回声及包膜情况,判断淋巴结是否发生转移,并完成纵横比的计算。借助彩色多普勒超能量图和彩色多普勒血流显像等,充分显示血流信号,并在血流信号最丰富部位放置取样容积,保证血流方向夹角与频谱多普勒取样线角度≤60°,完成血流多点取样,记录血流的阻力指数(RI)、搏动指数(PI)。对于超声下可见明显的病灶组织,且病灶组织与周围组织边界不清楚,呈强回声、伴有包膜或发生淋巴结转移者为阳性。以病理检查结果作为“金标准”,计算高频超声在乳腺导管疾病中的检出率及误诊率[9-10]。(2)误诊影响因素分析。查阅患者病历资料及超声征象,包括:边界、形态规则、内部回声、增强范围、增强强度、均匀增强、增强后病灶边缘、扩张导管内径、RI、PI 等,对误诊患者可能的影响因素进行单因素和多因素logistic 回归分析。
1.3 统计学处理 采用SPSS 24.0 软件处理,计量资料用()表示,比较采用t 检验;计数资料以率(%)表示,比较采用χ2检验;对误诊患者可能的影响因素进行单因素和多因素logistic 回归分析。P<0.05 差异有统计学意义。
2 结果
2.1 高频超声在乳腺导管疾病中的检出率 100 例疑似乳腺导管疾病患者经病理检查确诊70 例,确诊率为70.00%。高频超声检查最终确诊67 例,与金标准诊断符合率为71.00%[(54+17)/100]。诊断敏感度为77.14%(54/70),特异度为56.67%(17/30);阳性预测值为80.60%(54/67)、阴性预测值51.52%(17/33),误诊率为43.33%(13/30)。见表1。
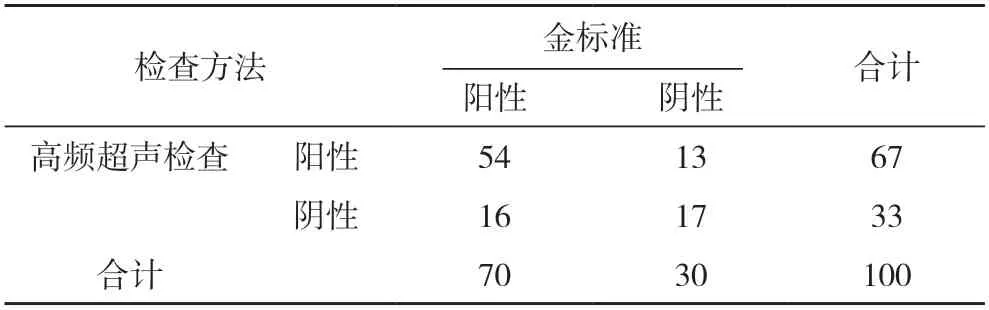
表1 高频超声在乳腺导管疾病中的检出情况(例)
2.2 乳腺导管疾病确诊患者与误诊患者超声征象比较 乳腺导管疾病确诊与误诊患者边界清晰、形态规则、增强强度、均匀增强、扩张导管内径比较,差异均无统计意义(P>0.05)。乳腺导管疾病确诊与误诊患者内部回声、增强范围、增强后病灶边缘、RI、PI 比较,差异均有统计学意义(P<0.05),见表2。
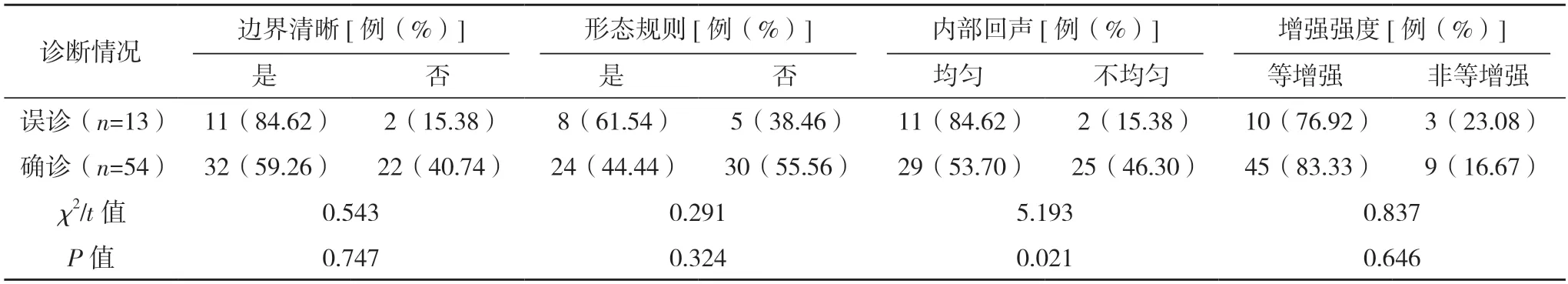
表2 乳腺导管疾病确诊患者与误诊患者超声征象比较

表2(续)
2.3 高频超声诊断乳腺导管疾病患者误诊影响因素赋值说明 对上述单因素中可能的相关因素完成赋值,设定赋值水准α=0.571,对高频超声诊断乳腺导管疾病患者误诊的影响因素完成多因素logistic 回归分析,见表3。

表3 高频超声诊断乳腺导管疾病患者误诊影响因素赋值说明
2.4 高频超声诊断乳腺导管疾病患者误诊影响多因素logistic 回归分析 多因素logistic 回归分析结果表明,内部回声均匀、增强范围不扩大、增强后病灶边缘光滑是高频超声诊断乳腺导管疾病患者误诊的危险因素,PI、RI 是高频超声诊断乳腺导管疾病患者误诊的保护因素(P<0.05),见表4。

表4 高频超声诊断乳腺导管疾病患者误诊影响多因素logistic回归分析
3 讨论
乳腺导管疾病在临床上发生率较高[10],临床上多以病理组织检查为主,并将其视为“金标准”,但是该检查方法具有一定的风险性、创伤性,导致患者诊断耐受性及依从性较差[11-12]。近年来,高频超声在乳腺导管疾病患者中得到应用,且效果理想[13-14]。本研究中,100 例疑似乳腺导管疾病患者经病理检查确诊70 例,确诊率为70.00%。高频超声检查最终确诊67 例,与金标准诊断符合率为71.00%[(54+17)/100]。诊断敏感度为77.14%(54/70),特异度为56.67%(17/30);阳性预测值为80.60%(54/67)、阴性预测值51.52%(17/33),误诊率为43.33%(13/30),从本研究结果看出,高频超声用于乳腺导管疾病患者中,能获得较高的检出率,诊断敏感度与特异度亦相对较高,能为临床诊疗提供参考依据。高频超声属于是一种无创检查方法,能实现病灶的全面评估,可确定病灶的范围、腺体内肿物的数量、大小、位置、性质与腋窝淋巴结情况。同时,高频超声临床使用时能实现低速大转矩,具有良好的控制性、结构简单,对于仪器及设备要求较低,适合基层医院推广应用[15-18]。
本研究发现,内部回声均匀、增强范围不扩大、增强后病灶边缘变得光滑是高频超声诊断乳腺导管疾病患者误诊的危险因素,而RI 和PI 为高频超声诊断乳腺导管疾病患者误诊的保护因素(P<0.05)。分析其原因,可能为高频超声难以显示微小病灶组织引起误诊或漏诊;对于漏诊患者由于高频超声中缺乏病灶特征表现[19];超声下乳腺良性疾病、乳腺癌均可表现为实质性肿瘤,再加上临床表现不典型而引起误诊[20]。从本研究结果看出,在乳腺导管疾病患者中使用高频超声诊断仍有一定的误诊率,而误诊的发生往往与内部回声均匀、增强范围不扩大、增强后病灶边缘光滑以及RI 或PI 水平下降存在密切相关性。分析其原因,既往临床一直将内部回声不均匀、增强范围扩大、增强后病灶边缘不光滑等作为高频超声检查的典型特征,在缺少此类典型特征时导致更易出现误诊情况,进而应避免由于缺乏典型超声特征而漏诊、误诊,必要时对患者行病理检查,提高临床检出率。
综上所述,高频超声用于乳腺导管疾病患者中能获得较高检出率,但是亦具有一定的误诊病例,其受到的影响因素较多,应根据可能的影响因素采取相应的措施干预,提高患者检出率。
