江西地区997对自然流产夫妇外周血染色体变异分析
2022-09-13饶慧华刘艳秋黄淑晖周吉会杨必成
饶慧华 刘艳秋 黄淑晖 周吉会 杨必成
江西省妇幼保健院医学遗传中心,江西省出生缺陷防控重点实验室(南昌 330006)
自然流产的发生率约占所有妊娠的10%~15%[1],病因复杂,与遗传、免疫、内分泌、生殖器官解剖结构、环境等因素相关,胚胎染色体异常是造成早期自然流产的常见因素,且与母亲年龄、既往流产次数等临床因素有关[2-3]。双亲之一携带染色体异常会造成减数分裂期间同源染色体不平等交换,导致配子染色体不平衡性的重排,如重复或缺失,从而造成自然流产[4]。尽管之前的大多数研究报告称,女性更有可能携带染色体异常,但一些研究报告称男性的比例更高[5],也有研究认为具有流产史的夫妇男女染色体异常携带率无差别[8],而且对有流产史的夫妇何时进行外周血染色体核型分析众说纷纭[6-7]。国际上不同国家和地区关于反复自然流产(RSA)的定义不同,主要表现在流产次数和孕周等方面。因此本研究依照《自然流产诊治中国专家共识(2020年版)》,将在妊娠28 周之前连续发生2 次及2 次以上的胎儿丢失定义为RSA,通过对江西地区997 对(1 994 例)自然流产夫妇的外周血染色体进行外周血染色体核型分析,比较不同流产次数夫妇染色体变异的类型、发生率及其在男、女性中的分布差异,探讨自然流产与染色体变异的关系,为临床诊疗和遗传咨询提供理论支持。
1 资料与方法
1.1 一般资料选取2020年1月至2021年12月就诊于江西省妇幼保健院习惯性流产门诊的夫妇997 对(1 994 例),年龄21~40 岁,自然流产次数1~6次。根据自然流产次数对研究对象进行分组:流产1、2、3、4次及以上。纳入标准:不明原因自然流产1次及以上夫妇;自然流产孕周<28周;夫妇同时进行染色体核型分析者;排除标准:因免疫、生殖解剖结构异常、内分泌等因素引起的自然流产;人工流产者;夫妻一方未行染色体检查者。所有受检者表型和智力均正常,非近亲婚配,均签署知情同意书。
1.2 方法
1.2.1 G显带染色体核型分析抽取夫妇双方静脉血3~5 mL,接种0.3~0.5 mL 至1640 培养基,37℃培养72 h;收获前4 h 加入秋水仙素,使终浓度为0.08 μg/mL;细胞收获:加入0.4%氯化钾,37 ℃水浴30 min,立即加入固定液(冰醋酸:乙醇=1∶3)0.4 mL进行预固定,2 000 rpm离心10 min,弃上清液,再加入固定液6~7 mL,吹打混匀,固定10 min,2 000 rpm离心10 min,弃上清液;重复上述步骤;滴片、胰酶消化、吉姆萨染色,采用徕卡GSL-120 全自动染色体扫描系统进行扫片;核型分析:计数20个细胞,分析5 个核型,若发现性染色体嵌合体则增大计数量至50个,计算嵌合比例;按照《人类细胞基因组学国际命名体系》(ISCN 2020)对染色体核型进行命名。
1.2.2 统计学方法采用SPSS 25.0 软件,组间率与构成比的比较采用卡方检验,流产次数与染色体畸变率的关联性分析采用logistic 回归,P<0.05为差异有统计学意义。
2 结果
2.1 997 对自然流产夫妇染色体变异检出总体分布和比例997 对自然流产夫妇中共检出染色体多态83 例;染色体畸变56 例,其中染色体数目异常6 例,包括2 例性染色体嵌合体,2 例47,XXX 和2 例47,XY,+mar;染色体结构异常50 例,包括平衡易位31 例,罗伯逊易位11 例,倒位5 例,其他染色体结构异常3 例。RSA 夫妇中染色体变异检出率为16.05%(83/517),流产1 次夫妇中染色体变异检出率为11.67%(56/480),两组的染色体变异类型构成比差异有统计学意义(χ2=13.43,P=0.003)。见表1。

表1 517 对RSA 夫妇异常染色体核型Tab.1 Abnormal karyotypes of 517 RSA couples
2.2 染色体异常在男、女性中的分布情况流产1 次夫妇中男性与女性染色体变异类型差异无统计学意义(χ2=3.49,P>0.05)。在RSA 夫妇中,女性多态携带率为3.48%(18/517),染色体畸变率为5.03%(26/517),男性多态携带率为4.84%(25/517),畸变率为2.71%(14/517),男、女性染色体变异类型差异有统计学意义(χ2=11.29,P=0.018)。见表2。

表2 997 对自然流产夫妇染色体变异核型Tab.2 Chromosomal variation karyotype in 997 couples with spontaneous abortion例
2.3 染色体异常检出情况与流产次数比较不同流产次数夫妇染色体变异类型不同,差异具有统计学意义(χ2=21.77,P=0.001);其中,流产1 次、2 次、3 次组之间染色体多态性差异无统计学意义(P>0.05),而流产≥4 次组染色体多态性与其他组相比差异具有统计学意义(P<0.05);流产次数与染色体数目异常之间差异无统计学意义(P>0.05);流产2 次和流产3 次夫妇相比,染色体结构异常差异无统计学意义,而该两组与流产1 次夫妇相比,差异均有统计学意义(χ2=9.64,P=0.002;χ2=15.48,P<0.001)。见表3。自然流产3次以内,随着自然流产次数增加,染色体畸变率增加,自然流产次数与染色体畸变率的关联存在着统计学意义(OR=1.648,95%CI:1.163~2.334,P<0.05)。见图1。
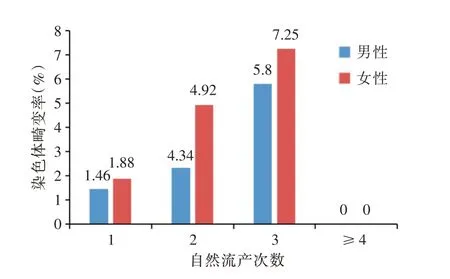
图1 自然流产次数与染色体畸变率的关系Fig.1 The relationship between the number of spontaneous abortion and chromosome aberration rate

表3 自然流产次数与染色体变异之间的关系Tab.3 The relationship between frequency of spontaneous abortion and chromosomal variation例
3 讨论
3.1 染色体结构异常与自然流产本研究在自然流产史夫妇中共检出染色体畸变56 例,主要是染色体结构异常,其中染色体平衡易位占比最高(55.36%),其次为罗伯逊易位(19.64%),与王瑾等[6]的研究一致。染色体易位指两条或两条以上的染色体发生断裂后,断片之间相互交换位置而形成不同的衍生染色体,由于携带者并无遗传物质的增减,故表型和智力一般正常,但平衡易位携带者在与正常人婚配后理论上只有1/18 的概率生育正常人,1/18 的概率为易位携带者,其余均为部分单体或部分三体,通常不能正常发育而发生流产或停育[8]。涉及3 条染色体的复杂平衡易位携带者在生殖细胞减数分裂中至少产生32 种配子,
仅有一个正常配子和一个平衡易位配子,其余均为不平衡的配子[9]。但也有学者认为实际临床中产生正常和易位型的配子概率远高于前述的理论几率[10],本研究就发现一例复杂平衡易位的女性,核型为46,XX,t(10;12;22)(q22;q13;q12),曾生育一胎表型正常的女孩,之后因自然流产3 次就诊。罗伯逊易位为相互易位的另一种形式,指两条近端着丝粒染色体在着丝粒处或其附近断裂后,着丝粒融合形成两条衍生染色体,非同源罗伯逊易位携带者形成正常配子的概率为1/6,同源罗伯逊易位携带者产生的配子类型均为不平衡配子,不能生育正常的后代[6]。因此在临床咨询时,应根据不同的染色体结构异常给予针对性的遗传咨询方案,必要时进行胚胎植入前产前诊断。
3.2 染色体多态与自然流产染色体多态性指染色体异染色质区DNA 数量或位置的改变,一般发生在1、9、16、Y 染色体的着丝粒区和近端着丝粒染色体的短臂[11]。HERNANDEZ-NIETO 等[11]研究认为双亲之一携带染色体多态并不会增加辅助生殖人群胚胎染色体非整倍体的风险。这与ANTON等[12]的研究结果相反,不少学者均认为染色体多态性会干扰同源染色体配对,造成减数分裂期间染色体分离错误,与不孕不育和早期流产等不良孕产史相关,对辅助生殖有不利影响[13]。本研究共检出染色体多态83 例,流产1 次、2 次、3 次之间染色体多态性检出率差异无统计学意义,但流产≥4 次组染色体多态性检出率(28.57%)明显高于其他组,其中男性染色体多态的检出率高于女性,可能是因为男性存在独有的Y 染色体,剔除Y 染色体多态后两性之间染色体多态检出率差别并无统计学意义,这与赵冰清等[7]的研究结果一致。WANG 等[13]认为Y 染色体多态性是RSA 的独立危险因素,Yqh 的增加或减少使Y 染色体不稳定增加,影响常染色质基因的表达,导致精子生成异常,配偶易出现流产、停育等不良妊娠结局。另外,Yqh-极易合并AZF 基因微缺失现象,引起不同程度的精子质量异常[14]。因此临床上对于Y 染色体多态应同时进行Y 染色体微缺失位点检测,科学指导妊娠。另外9 号染色体臂间倒位inv(9)在国内普通群体中的发病率为0.8%,被认为是一种多态性,关于其是否与生殖异常相关国内外学者众说纷纭,本研究中流产≥4 次夫妇中虽然inv(9)的发生率为50%(3/6),由于病例数量太少,不足以说明inv(9)对自然流产的遗传效应,可下一步扩大样本量做进一步的研究。
3.3 染色体异常与自然流产次数本研究发现亲代染色体异常与自然流产次数存在相关性,自然流产3 次以内,随着自然流产次数增加,染色体畸变率增加,这与赵冰清等[7]的研究结果不全一致,后者虽然认为流产次数与男女性染色体畸变率存在趋势差异,但流产3 次、4 次及4 次以上人群的染色体畸变率均无差异,而本研究中流产≥4 次组的染色体畸变率为0,这可能与本研究的样本量不足、受试人群不同有关。本研究发现流产2 次和流产3 次夫妇之间染色体变异类型构成比并无差别,但两组的染色体畸变率均高于流产1 次夫妇。因此本研究仍支持罗英等[15]将连续发生2 次自然流产就应归于复发性流产的结论。
3.4 男女性同时检测染色体的必要性PARK等[7]对1.9 万例RSA 夫妇进行染色体分析发现女性染色体异常携带率显著高于男性,其中平衡易位和罗伯逊易位男女携带比例分别为1∶1.38 和1∶1.30。王瑾等[6]的研究显示自然流产夫妇中男女性染色体异常比为0.97∶1,认为两者染色体异常携带率并无差别。本研究发现在流产1 次夫妇中男女染色体变异类型并无差别,但在RSA 夫妇男女性染色体异常类型有差异,主要体现在染色体畸变率女性携带率高于男性,男性染色体多态发生率高于女性,这与PARK 等[5]的研究一致。本研究中携带罗伯逊易位的RSA 患者均为女性,这可能与罗伯逊易位男性携带者的细胞大部分不能进入第二次减数分裂而发生凋亡,导致无精或少弱精子症有关[16-18]。胡一珍等[18]对47 例男性易位携带者进行细胞遗传学分析时发现64.10%(25/39)的染色体易位携带男性存在不育(无精、少弱精子症)。考虑到男性Y 染色体多态可能对生殖存在不利影响[12],因此建议临床上对RSA 夫妇应双方都常规行外周血染色体检查。
综上所述,染色体异常与自然流产存在明显相关性。对于自然流产2 次及以上的夫妇应常规进行染色体检查,明确病因,指导遗传咨询和确定临床诊疗方案。对于并无染色体畸变的RSA 患者应重视其染色体多态性的遗传效应,评估再生育风险,必要时给予辅助生殖。
