异烟肼针对性预防肾移植受者结核潜伏感染的回顾性研究
2022-09-13刘俊志曾军徐媛晁晟牛玉林
刘俊志 曾军 徐媛 晁晟 牛玉林
贵州医科大学附属医院器官移植科(贵阳 550004)
近年来,肾移植被认为是终末期肾病患者的最佳替代疗法,随着新型免疫抑制剂的使用,受者继发感染风险也在增加[1]。移植术后结核病是结核分枝杆菌所导致的一种少见但后果严重的感染性疾病[2-4]。我国作为结核病大国,移植受者术后结核发病率更是高达506~512/10 万人年[5-6]。
肾移植术后结核感染途径主要分三种[7]:(1)术前潜伏结核感染(latent tuberculosis infection,LTBI)重新激活;(2)既往无结核感染的移植受者术后接触活动性结核后新发感染;(3)供者来源的结核感染。移植术后活动性结核多数情况下被认为是LTBI 的重新激活[8]。世界卫生组织建议临床医生在移植前对LTBI 进行筛查和管理,以减少再次激活的可能性[9]。因此,在移植受者结核预防中,行LTBI 的危险因素筛查、诊断和治疗就显得尤为重要。目前国内鲜有针对LTBI 肾移植受者术后结核预防的对比疗效报道。本研究通过回顾性分析贵州医科大学附属医院2017-2021年间肾移植受者临床资料,评估术前高危LTBI 患者针对性异烟肼预防方案的有效性,并进一步明确肾移植术后结核发生的危险因素,为移植受者术后结核预防提供参考。
1 资料与方法
1.1 一般资料回顾性分析2017年3月至2021年6月在贵州医科大学附属医院进行肾移植手术的604 例肾移植受者的临床资料。纳入标准:(1)年满18 岁的肾移植受者。排除标准:(1)多器官联合移植;(2)并发恶性肿瘤患者;(3)移植肾失功者;(4)临床信息不全者。纳入研究共592 例。数据资料均在电子病历系统中检索获得,术后结核发生病例通过病历检索和电话随访获得。
1.2 分组严格筛查术前结核病史如结核高发区居住史(西藏、新疆等地)、既往结核感染病史、活动性结核患者接触史、胸部影像学检查怀疑结核感染或提示陈旧性结核病灶、既往结核菌素实验阳性,满足以上条件之一定义为LTBI 高危,无上述病史者定义为LTBI 低危。根据LTBI 危险因素将592 例移植受者分成LTBI 高危组127 例、低危组465 例。根据术后预防方案将LTBI 高危组分为高危预防组53 例和高危不预防组74 例。高危预防组与高危不预防组患者中位随访时间分别为29 个月和32 个月,随访时间内两组均未发生非结核感染。低危组患者中位随访时间为28 个月,随访时间内共有93 例发生非结核感染。
1.3 诊断标准结核诊断以病原学(细菌学、分子生物学)检查为主,结合患者流行病史、临床表现、胸部影像表现、辅助检查等进行综合评估。其中病原学、病理学结果作为确诊依据。结核诊断分为3 类:疑似病例、临床诊断病例和确诊病例。所有肺结核诊断参照中华人民共和国国家卫生和计划生育委员会2017年发布的《WS288-2017 肺结核诊断》行业标准,肺外结核均依据病理学检查诊断。在本研究中将临床诊断病例、确诊病例统归为结核诊断病例,具体诊断由我院结核科、呼吸科及其他科室共同完成。
1.4 免疫抑制方案及结核预防方案本中心根据移植受者实际情况制定特定免疫诱导方案,具体如下:(1)兔抗人胸腺细胞免疫球蛋白(1 mg/kg,手术当日至术后第2 天);(2)抗人胸腺细胞免疫球蛋白-F(1 mg/kg,手术当日至术后第3 天);(3)IL-2受体拮抗剂(20 mg/d,手术当日与术后第4 天);术后常规采用标准三联免疫抑制方案他克莫司+吗替麦考酚酯+泼尼松。结核预防方案采用异烟肼300 mg(国药准字H33020996,片剂,100 mg,浙江巨泰药业有限公司)和维生素B6 10 mg(国药准字H11021502,片剂,10 mg,华润双鹤药业股份有限公司)(疗程9月)。活动性肺结核患者确诊后,转至贵州省肺科医院接受规范化抗结核治疗。
1.5 研究内容收集人口统计学数据,包括年龄、性别、既往结核病史、卡介苗接种史、结核高发地区居住史、术前胸部影像学检查、移植次数、非结核感染史。
研究结局:比较各组受者术后结核发生部位、时间、发生率。并明确肾移植受者术后结核发生的危险因素。
1.6 统计学方法采用SPSS 26.0 软件进行统计学分析。符合正态分布的计量资料以均数±标准差表示,组间比较采用独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料采用例数和百分数进行描述,组间比较采用χ2检验或Fisher 检验。采用Cox 回归分析方法分析肾移植受者术后结核发生的危险因素。P<0.05为差异有统计学意义。采用Graphpad 8.0 作图。
2 结果
2.1 LTBI 高危组和低危组行肾移植受者手术前后比较两组年龄、既往结核病史、术前胸部影像学异常、疫苗接种史、结核高发地区居住史比较差异有统计学意义(P<0.01),见表1。LTBI 高危组25 例(19.7%)发生结核,LTBI 低危组4 例(0.9%)发生结核,两组术后结核复发、非结核感染比较差异有统计学意义(P<0.01),其余比较差异无统计学意义(P>0.05),见表2。
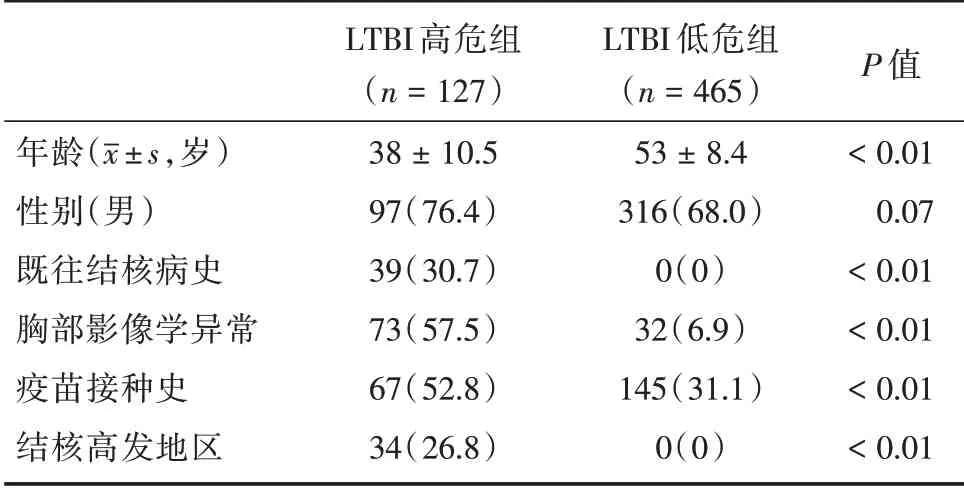
表1 LTBI 高危组与低危组行肾移植受者术前的基本资料比较Tab.1 Basic characteristics of preoperative kidney transplant recipients in LTBI high-risk group and low-risk group例(%)
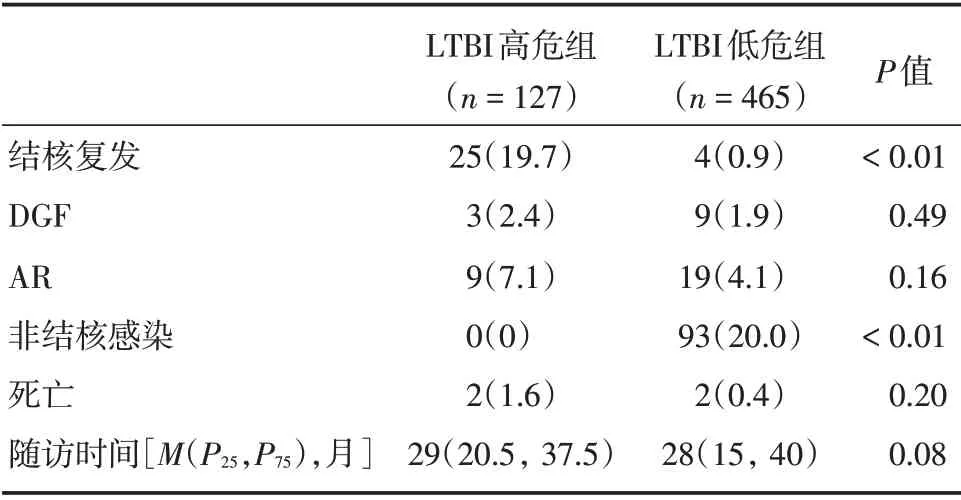
表2 LTBI 高危组与低危组行肾移植受者术后情况比较Tab.2 Postoperative status of kidney transplant recipients inLTBI high-risk group and low-risk group 例(%)
2.2 LTBI 高危预防组与不预防组行肾移植受者手术前后比较两组既往结核病史、术前胸部影像学异常、疫苗接种史、结核高发地区居住史比较差异均无统计学意义(P>0.05),见表3。LTBI 高危预防组术后无结核发生,高危不预防组术后25 例(33.8%)发生结核,两组术后结核复发比较差异有统计学意义(P<0.01),术后发生移植肾功能延迟恢复、急性排斥反应、死亡比较差异无统计学意义(P>0.05),见表4。
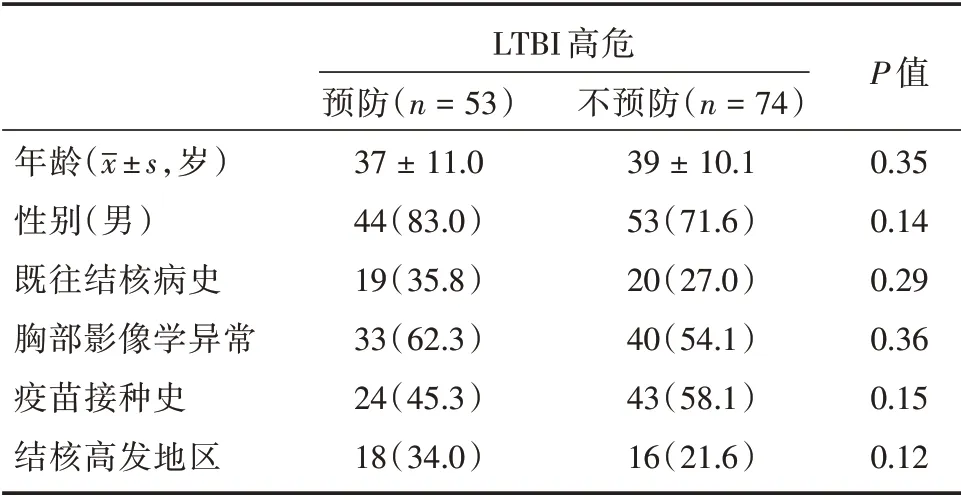
表3 LTBI 高危预防组与高危不预防组行肾移植受者术前的基本资料Tab.3 Basic characteristics of preoperative kidney transplant recipients in LTBI high-risk prevention group and high-risk nonprevention group 例(%)
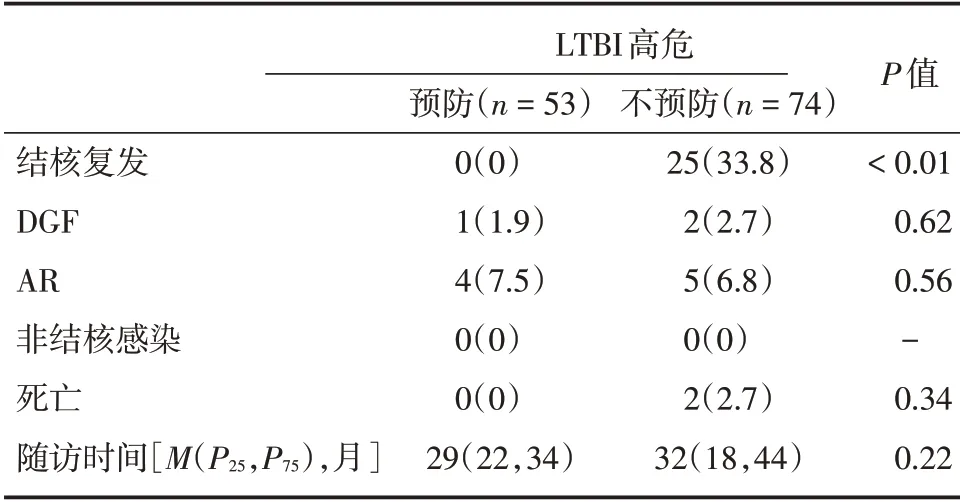
表4 LTBI 高危预防组与高危不预防组行肾移植受者术后情况Tab.4 Postoperative status of kidney transplant recipients in LTBI high-risk prevention group and high-risk non-prevention group 例(%)
2.3 移植术后结核发生情况592 例患者术后共计29 例(4.9%)发生结核,其中肺内结核20 例(69.0%),肺外结核9 例(31.0%)。移植术后1年内发生结核12 例(41.4%),其中肺内8 例,肺外4 例;术后1-2年发生结核10 例(34.5%),其中肺内8 例,肺外2 例;术后2年及以上发生结核7 例(24.1%),其中肺内4 例,肺外3 例。见图1。
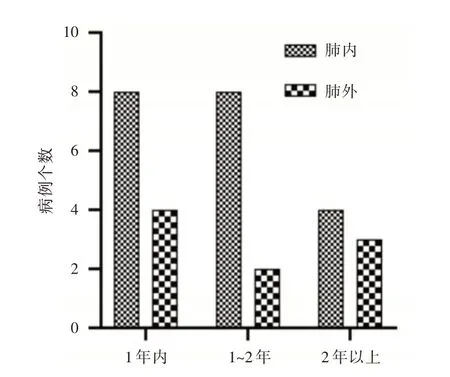
图1 术后结核发生部位及时间Fig.1 Location and time of postoperative tuberculosis
2.4 移植术后结核发生的危险因素在单因素分析中,将单因素分析差异有统计学意义的因素(年龄、性别、既往患有结核病、术前胸部影像学异常、ATG 诱导)纳入多因素分析中,结果显示:术前胸部影像学异常(OR=8.607,95%CI:3.202~23.134,P<0.001)是移植术后结核发生的独立危险因素,见表5。
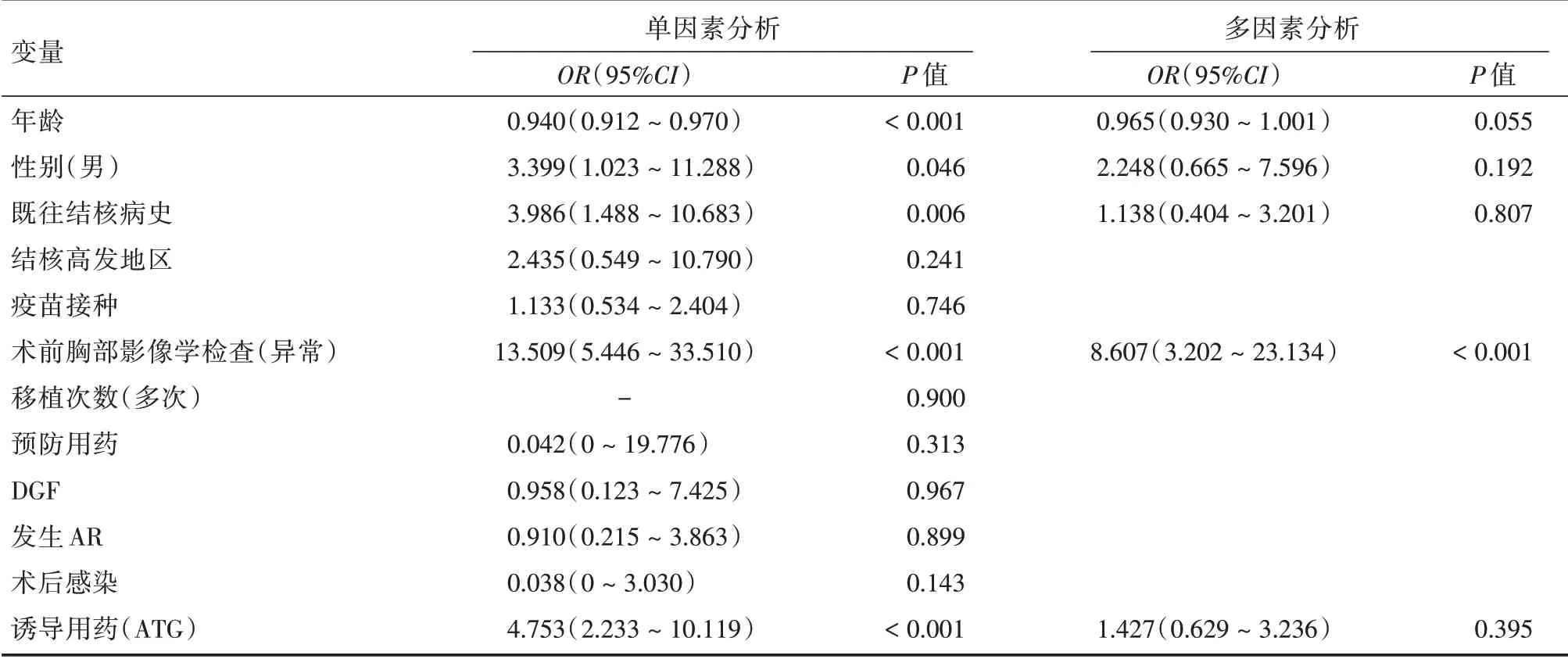
表5 肾移植术后结核发生Cox 回归分析Tab.5 Coxregression analysis of tuberculosis after kidney transplantation
3 讨论
结核分枝杆菌是移植受者主要机会致病菌,实体器官移植术后结核发病率明显升高[10],其主要源于体内LTBI 的重新激活[11-13]。在本研究中,回顾性分析发现术后对高危LTBI 移植受者积极预防可有效减少移植术后结核发生率。术后活动性结核发生主要集中于移植术后2年内(75.9%),其中仍以肺内结核较为常见(69.0%),肺外结核发生率约占31.0%。因此,移植术后活动性结核病防治主要取决于术前严密筛查,LTBI 针对性预防,同时移植术后长期随访监测。
移植术前对于LTBI 的诊断尤为重要,应该严格评估体内结核感染状态,如既往结核感染病史、活动性结核接触史、既往结核菌素实验等[12]。本中心通过术前对移植受者结核相关病史进行筛查,根据是否行结核预防治疗,将受者分为三组,分析结果发现:LTBI 高危预防组53 例中无结核发生,LTBI 高危不预防组74 例中25 例发生结核,而低危组465 例共计4 例发生结核,LTBI 高危不预防组结核发生率远远大于另外两组。KIM 等[14]通过对移植受者术前筛查结核γ-干扰素释放试验来评估受者LTBI 感染状态,研究发现217 例术前检查阳性患者(高危LTBI)未予以预防治疗后共计7 例发生结核感染,而105 例术前检查阳性患者采用异烟肼预防后无结核感染(P<0.05)。本研究与此一致,说明对于移植受者,术前积极筛查LTBI危险因素并行针对性结核预防治疗可降低结核发生趋势。对于术前LTBI 的预防策略,移植专家曾建议9 个月的异烟肼作为LTBI 的首选治疗方法,但由于其潜在的肝脏毒性一直备受争议[15]。世界卫生组织也推荐了5 种结核病预防性治疗方案[16]。本研究对于高危LTBI 患者,在采用异烟肼(9月)预防治疗随访期间,并未发现明显毒副反应。
术后通过Cox 回归分析发现,移植术前胸部影像学异常表现是移植术后结核发生的独立危险因素,其异常表现主要包括磨玻璃样结节影、粟粒状结节影、条索状影等,而这些表现很可能是LTBI在胸部影像学上的特征。据报道,移植术后结核发生的主要方式是LTBI 重新激活[17],由于移植受者术后长期服用大量免疫抑制药物,导致机体抵抗力降低,LTBI 重新激活,最终引起结核感染。因此对移植术前胸部影像学异常表现的患者,围术期应该严密关注并采取针对性处理,可能减少移植术后结核的发生。
MARQUES 等[11]研究发现实体器官移植术后结核病发生中位时间为196 d,其中多数(67%)发生在移植术后一年内。本研究中,肾移植受者结核发生在移植术后一年内最多(41.4%),术后1~2年内约占34.5%,与国外报道一致。这可能是由于肾移植受者在术后第一年内,需服用大量免疫抑制剂维持移植肾功能,致使机体免疫力低下,重新激活LTBI 感染所致[18]。移植术后结核发生临床表现多样但不典型,午后潮热、盗汗等经典TB症状在移植受者中并不多见,主要表现为发热或淋巴结肿大[11-12]。这使得移植术后结核诊治复杂困难[8],因而其发病率、病死率也明显高于非移植患者[19-20]。移植受者术后播散性或肺外TB 的发病风险较普通人群更高,据报道,在移植受者中肺外结核发病率较普通人群有所增加[4,21]。在一项48 例移植术后确诊结核病患者中,肺内结核发生率约占70%,肺外结核率约占30%,本文与此报道相似[22]。
目前国内针对移植患者术前LTBI 感染预防报道样本较少。本文回顾分析发现对于移植受者术后采用异烟肼预防安全有效,针对术前高危LTBI患者术后采用异烟肼预防可有效降低结核发生率。但本研究作为单中心回顾性研究具有一定的局限性。首先,本文系回顾性研究,部分患者病史资料存在一定缺少,可能造成一定偏倚;其次,本文对LTBI 术前状态主要考虑其临床病史资料,而未行结核菌素试验或者结核γ-干扰素释放试验,需要后期研究结合此类检查综合判断并做预防治疗;最后,本研究单用异烟肼预防治疗,需后期前瞻试验比较其他预防方案优劣性。在下一步的临床研究中应该针对LTBI 患者术前常规筛查γ-干扰素释放试验评估结核感染状态,同时依据其检测值采用针对性预防方案可有效对移植患者采取精准结核预防治疗,以期使患者最大程度获益。
综上所述,移植受者术前应该严格筛查结核感染状态,尤其对于胸部影像学检查异常患者。针对高危结核潜伏感染患者,术后应积极预防以减少结核发生,并行长期随访监测,从而提高患者及移植物长期存活率。
