中老年2型糖尿病合并骨质疏松症风险预测模型的构建与验证
2022-09-09谢碧燕陈小燕
谢碧燕 陈小燕
在全球,2型糖尿病(T2MD)患者高达4.63亿,预计到2030年,T2MD患者将高达5.78亿[1]。其中,我国的糖尿病患者例数位居全球第一,给医疗资源和经济发展带来了沉重负担。骨质疏松症(OP)是一种临床常见的因骨量减少,骨组织显微结构破化,导致脆性骨折的风险增加的系统性骨骼疾病,常发生于老年人群[2]。T2MD患者存在不同程度的骨量降低,其机制暂无明确定论[3]。OP患者骨骼强度降低,容易引起骨折,轻者可使活动受限,重者须长时间卧床,给社会和家人造成很大负担。以往有部分研究从激素水平、脂肪代谢、糖尿病并发症等方面讨论了绝经后T2MD女性合并OP的独立影响因素[4]。但是以上研究均仅限于临床特征和影响因素的讨论,没有将影响因素转化为预测模型,对临床T2MD合并OP预测价值有限。本研究通过筛选影响因素后构建风险预测模型,并对模型预测效能进行了评价,具体研究如下。
1 资料与方法
1.1 一般资料
回顾性分析2019年2月-2021年8月中国人民解放军联勤保障部队第九〇九医院住院治疗的中老年T2MD患者100例。纳入标准:年龄≥50岁,且临床诊断为T2MD患者,T2MD诊断符合中华医学会糖尿病分会规定的T2MD诊断标准[5]。排除标准:甲状腺炎、甲状腺功能亢进;有非OP如佝偻病、骨质软化、骨质硬化等其他骨代谢异常疾病;服用钙剂、糖皮质激素、降钙素等影响骨代谢的药物;长期卧床及严重营养不良。年龄50~90岁,平均(66.98±9.34)岁;男42例,女58例。本研究经医院医学伦理委员会批准,所有研究对象均签署知情同意书。
1.2 方法
1.2.1 分组 采用全身双能X射线骨密度仪(美国Norland公司)测定患者骨密度,检测部位包括第1~4腰椎(L1~4)、股骨颈、股骨大转子、股骨内部及股骨Ward三角区域,根据中华医学会骨质疏松和骨矿盐疾病分会制定的相关诊断标准,任意检测部位T值≤-2.5 SD纳入OP组,T值>-2.5 SD纳入非OP组[6]。
1.2.2 临床资料 收集入院时T2MD患者临床资料,包括性别、年龄、糖尿病病程、体重指数(BMI)、空腹血糖(FPG)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、糖化血红蛋白(HbA1c)、碱性磷酸酶(ALP)和并发症(糖尿病肾病、视网膜病变、周围神经病变),BMI=体重(kg)/身高(m)2。
1.2.3 预测模型构建 通过单因素分析筛选中老年T2MD合并OP的潜在影响因素,将影响因素中有统计学意义的指标纳入二元Logistic回归分析,构建中老年T2MD合并OP风险预测模型,根据预报概率构建受试者工作曲线(ROC),分析模型区分度。比较最佳预报概率和0.500预报概率时模型预测结果差异。
1.3 观察指标
统计分组情况,对中老年T2MD合并OP的影响因素进行单因素及多因素分析,构建中老年T2MD合并OP风险预测模型并对其进行评价。
1.4 统计学处理
本研究数据采用SPSS 16.0统计学软件进行分析和处理,正态分布的连续变量以(±s)表示,两组间比较采用独立样本t检验,偏态分布的定量资料采用[M(P25,P75)]表示,组间比较采用秩和检验。分类变量以率(%)表示,采用χ2检验,单因素分析中有统计学意义的指标纳入二元Logistic回归分析,并建立Logistic回归模型,根据预测概率,建立ROC曲线,通过曲线下面积(AUC)和最佳截断值判断模型的预测效能,利用Medcalc软件,通过Z检验对不同AUC进行比较,通过Hosmerlemeshow(H-L)检验分析模型的校准度。
2 结果
2.1 分组情况
100例患者中,OP组50例,非OP组50例。
2.2 中老年T2MD合并OP单因素分析
OP组年龄、糖尿病病程、糖尿病肾病占比均高于非OP组,男性占比、BMI均低于非OP组(P<0.05)。两组FPG、HbA1c、TC、TG、HDL、LDL、ALP、视网膜病变占比、周围神经病变占比比较差异均无统计学意义(P>0.05),见表1。
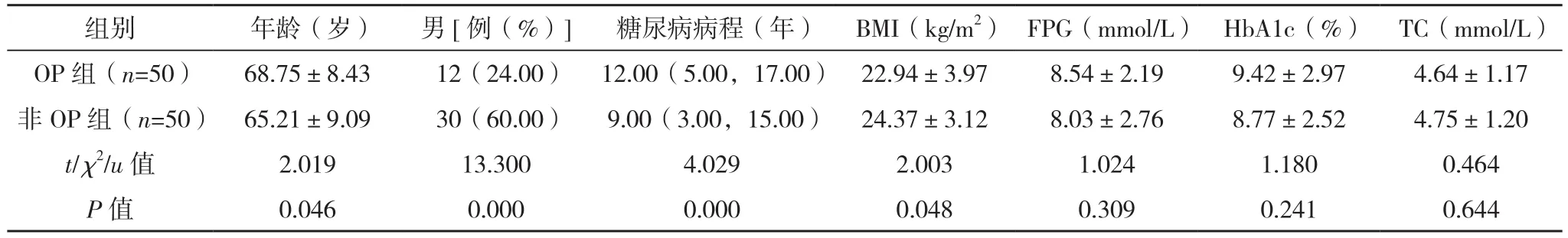
表1 中老年T2DM合并OP单因素分析
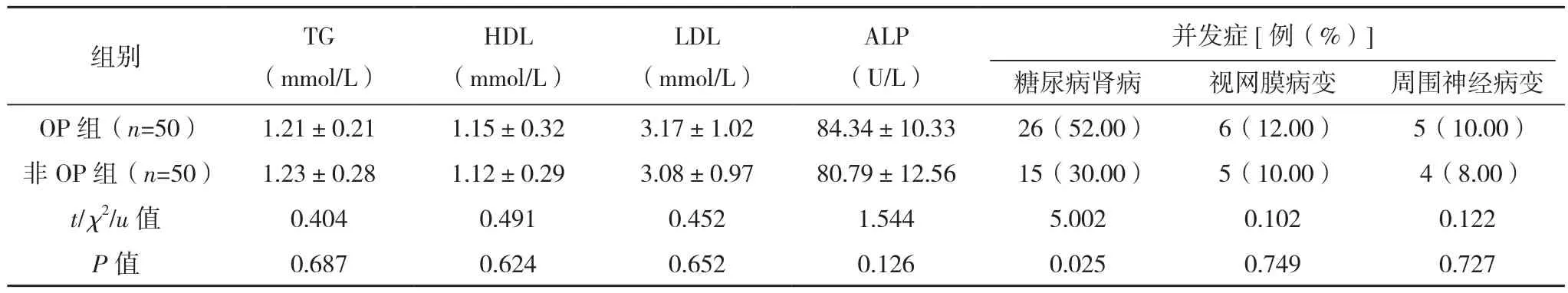
表1(续)
2.3 中老年T2MD合并OP多因素分析
将单因素分析中有统计学意义的指标纳入二元Logistic回归分析,分类变量赋值如下,女=0,男=1,非糖尿病肾病=0,糖尿病肾病=1,是否OP(非OP=0,OP=1)作为应变量,年龄、性别、糖尿病病程、BMI、糖尿病肾病作为自变量,进行二元Logistic回归分析。年龄、病程、糖尿病肾病均为中老年T2MD合并OP的独立危险因素,男性、BMI均为中老年T2MD合并OP的保护因素(P<0.05)。基于二元Logistic回归分析原理,构建中老年T2MD合并OP风险预测模型,P=1/{1+exp[-(3.986+0.041×年龄-1.639×性别+0.115×糖尿病病程-0.345×BMI+0.843×糖尿病肾病)]},见表2。
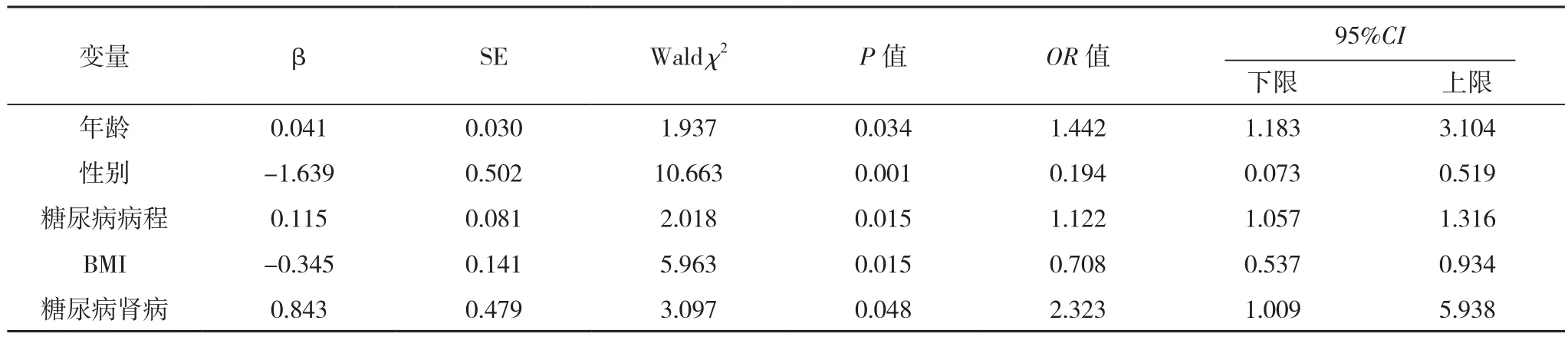
表2 中老年T2MD合并OP多因素分析
2.4 模型预测效能评价
将临床指标回代风险预测模型,得出中老年T2MD合并OP预测概率,以是否OP为金标准,绘制T2MD合并OP模型预测的ROC曲线,AUC为0.798(0.713,0.884),说明模型有较高预测价值,与随机面积0.500比较差异有统计学意义(Z=3.412,P<0.05)。H-L 检验χ2=1.967,P=0.302,说明模型有较好的校准度。分别取预测概率0.544(Youden指数最大)和0.500两个切割点,当切割点为0.544,预测敏感度为76.00%,特异度为74.00%,正确率为75.00%,Youden指数为0.50;当预测概率切割点为0.500,模型预测敏感度为72.00%,特异度为68.00%,准确率为70.00%,Youden指数为0.40,见图1、表3。
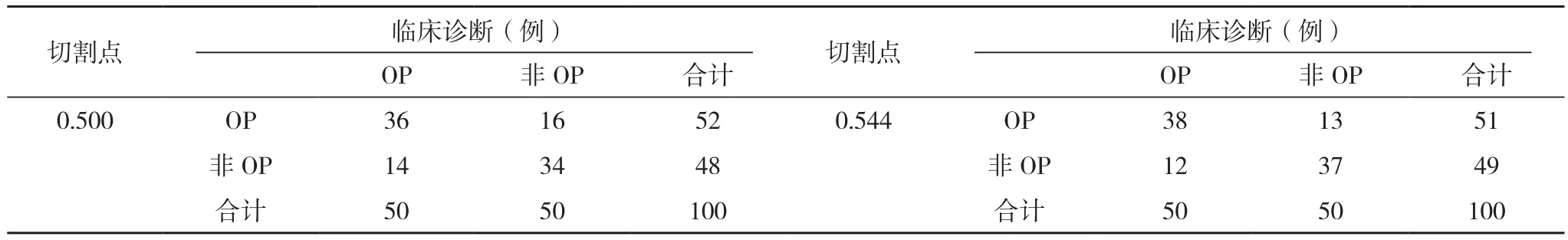
表3 模型预测效能评价
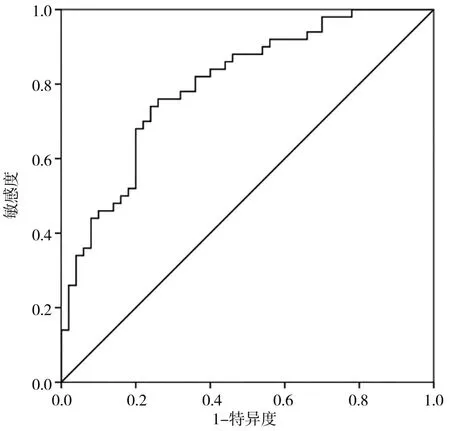
图1 T2MD合并OP模型预测ROC曲线分析
3 讨论
随着老龄化进程的加快,老年人群占比持续升高,OP和T2MD发生率均持续增高[7]。陈冠亚等[8]研究发现,年龄、文化程度、绝经年限、合并心血管疾病和周围神经疾病均为T2MD女性合并OP的独立影响因素。姜丽燕等[9]研究发现,肾功能异常、血糖控制不佳、病程长、高龄T2MD患者合并OP风险较大。显然,单纯了解疾病的临床特征及影响因素存在一定欠缺,临床无法根据影响因素对疾病风险大小进行评估,应用价值有限。因此,全面了解中老年T2MD合并OP患者的临床特征,筛选与中老年T2MD合并OP的影响因素,并构建风险预测模型,针对低风险人群通过宣传教育提高骨质疏松防范意识,对于高危人群,积极采用抗OP治疗,对于降低OP发生率,提高中老年人身体健康水平有一定价值。
本研究通过单因素和多因素分析发现,OP组年龄、糖尿病病程、糖尿病肾病占比均高于非OP组,男性占比、BMI均低于非OP组(P<0.05)。年龄、病程、糖尿病肾病均为中老年T2MD合并OP的独立危险因素,男性、BMI均为中老年T2MD合并OP的保护因素(P<0.05)。分析其具体机制可能如下:(1)随着年龄的增加,胃肠道功能降低,钙等矿物质吸收降低,导致成骨细胞活性降低,破骨细胞活性升高,进而引起骨量丢失,骨皮质结构破坏,强度降低[10]。(2)血糖控制不加,病程延长可加速钙、镁、磷等矿物质的丢失,影响骨代谢,从而加速OP的发生。以往研究对象主要集中于绝经后女性人群,并认为,女性绝经时长是影响OP发生的独立影响因素[11]。(3)肾脏作为调节钙、磷代谢的重要器官,对维持其正常浓度有重要作用,肾损伤发生后,一方面,肾小球电荷屏障受损,滤过增多,另一方面,肾小管重吸收减少,导致尿钙、磷等排出增多,钙吸收障碍[12]。1-α羟化酶活性降低,影响骨形成和骨质矿化,骨脆性增加。(4)女性绝经后,雌激素水平降低,成骨细胞活性减弱,破骨细胞活性增加,由此引起骨量丢失、骨密度降低,进而引起OP发生。而在男性人群中,睾酮的降低可能具有类似但不那么明显的影响,从而导致性别因素是OP发生的最强影响因素[13]。(5)肥胖与骨代谢的作用非常复杂,目前没有明确的机制予以说明。BMI被纳入骨折风险评估工具,BMI越高,骨折风险越低[14]。其可能机制为BMI较高的人群承受机械压力较大,对骨骼有更强的刺激,脂肪组织中雌二醇与雌酮有利于成骨细胞活性增强及骨胶原形成。
本研究根据以上影响因素,利用二元Logistic回归原理构建中老年T2MD患者合并OP风险预测模型,经证明该模型有较好的预测区分度和校准度,可以作为临床辅助判断依据,对于高风险人群采用抗骨质疏松治疗。针对低风险人群,可以加大OP宣传力度,提高人群预防意识。本研究为单中心、回顾性分析,纳入研究样本量较小,可造成样本选择偏倚。其次,构建的预测模型计算量较大,便利性存在一定欠缺。以上弊端,需采用多中心、前瞻性、大样本、列线图研究予以解决。
综上所述,中老年T2MD患者合并OP影响因素较多,根据独立影响因素构建的风险预测模型有较好的预测效能,可为临床早期识别T2MD患者合并OP提供参考依据,根据风险大小,制定对应的干预措施,降低骨质疏松发生风险,提高骨密度水平,减少骨折等情况发生。
