超早期神经康复疗法对急性期脑梗死患者的影响
2022-09-09林荣英
林荣英
脑梗死是因脑血管急性血液循环障碍导致的脑组织缺血性坏死疾病,患者的神经功能会出现一过性或永久性的损害,尽早恢复脑组织血流灌注是减轻神经功能损害、改善患者预后的关键[1-2]。临床虽然可以通过神经康复治疗促进神经功能的修复、提高患者的肢体运动功能和日常生活能力,改善其预后,但是神经的修复对时间有很高的要求,若是患者未能及时进行针对性的治疗,其神经功能修复效果便会大打折扣[3-4]。对此,本文选择2020年7月-2021年7月在漳州市第三医院接受治疗的100例急性期脑梗死患者,试分析应用超早期神经康复疗法的效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2020年7月-2021年7月在本院接受治疗的100例急性期脑梗死患者,给予回顾性分析,纳入标准:(1)与文献[5]《中国脑卒中康复治疗指南》中的相关标准相符;(2)处于急性期;(3)均为初发病;(4)非大面积脑梗死;(5)非过敏性体质;(6)未接受其他治疗。排除标准:(1)合并有脑出血等其他脑血管疾病;(2)发病前已存在残疾、失语、吞咽功能障碍;(3)心、肾、肝、肺功能异常;(4)患有免疫系统疾病、血液系统疾病或恶性肿瘤等疾病;(5)中途退出研究;(6)存在影像学检查禁忌证;(7)因精神疾病、依从性差等原因无法配合完成研究。将采取不同治疗措施的患者分别归入对照组、研究组,各50例。研究组:男38例,女12例;年龄52~88岁,平均(70.24±13.28)岁;发病至就诊时间 3~21 h,平均(12.56±2.11)h。对照组:男36例,女14例;年龄53~87岁,平均(70.29±13.17)岁;发病至就诊时间4~20 h,平均(12.23±2.45)h。将平均年龄、男女例数、发病时间等纳入统计学软件中,经计算差异无统计学意义(P>0.05),有可比性。患者及其家属同意参与本研究,且医学伦理委员会也批准此次研究。
1.2 方法
对照组采取常规治疗:给予补液,吸氧,抗感染、双抗、营养神经、扩张脑血管、肠外营养支持等对症治疗,以改善脑组织血液循环,平衡酸碱度与水电解质,预防并发症发生。此外,监测患者生命体征。
研究组加行超早期神经康复疗法,在患者生命体征恢复稳定后立即开展治疗。(1)针对偏瘫:摆放良肢位,引导肢体关节进行被动运动和主动运动,定期为患者翻身,待患者肌力恢复后过渡到坐位、爬行、站立、行走等训练,待身体反应能力恢复后指导患者进行日常生活行为的练习。(2)针对吞咽障碍:通过屏气发声、咳嗽、深呼吸、屏气吞咽等工作的训练改善口腔周边肌肉的肌力,借助低频电刺激治疗仪对咽喉肌肉进行刺激,辅以针刺风池穴、夹承浆穴、内关穴、廉泉穴等穴位来达到刺激经络,改善局部血液循环的目的,进而改善患者吞咽障碍。(3)针对失语:在医护人员指导下,患者从单音节字开始练习发音,随后逐步过渡到双音节字、简单的词汇、短句、长句,练习过程中医护人员可以借助视频和图片引导患者思考,以改善其逻辑思维能力,提高其表达能力。(4)患者清醒后立刻给予其鼓励安抚,以稳定其情绪,康复治疗期间可给予患者健康宣教,以缓解患者负性心理,提高其配合度,确保治疗的顺利进行。
1.3 观察指标及评价标准
1.3.1 治疗前和治疗3个月后的FMA评分、Barthel指数、NIHSS评分 FMA评分用于评估患者肢体运动功能,使用Fugl-Meyer运动功能量表评分,可分为上肢和下肢两部分,包括反射活动、屈肌和伸肌的协同运动、伴协同运动活动、反射亢进、协调能力及速度等,其中上肢10项,下肢7项,计算总分,最低0分,最高100分,评分越低,运动功能障碍越严重[6]。Barthel指数用于评估患者日常生活能力,BI指数的编制者为Dorother Barthel,该指数共有进食、梳妆、洗漱、洗澡、如厕、穿衣、转移、行走、上下楼梯、坐起10种日常生活行为,按照患者能否自行独立完成分别计0~10分,计算总分,最低0分,最高100分,评分越高,日常生活能力越强[7]。NIHSS评分用于评估患者神经功能受损程度,NIHSS量表由美国国立卫生研究院制定,评估项目共有11项,分别为下肢运动、上肢运动、面瘫、意识水平、凝视、视野、感觉、共济失调、构音障碍、语言、忽视,计算总分,最低0分,最高42分,评分越高,神经功能受损越严重[8]。
1.3.2 治疗前和治疗3个月后的脑组织影像学指标 脑组织影像学指标主要包括表观弥散系数、各向异性分数2项,均以MRI扫描仪进行检测。
1.3.3 治疗3个月后的后遗症发生率 后遗症主要包括失语、偏瘫、吞咽障碍等。
1.3.4 治疗前和治疗3个月后的功能性经口摄食量表(FOIS)评分、语言功能评分 FOIS评分:完全无法经口进食计1分,需要经鼻饲管才能补充少量的营养剂或流食计2分,需要经鼻饲管摄入营养剂或流食计3分,只能摄入质地单一的食物计4分,需要进行特殊准备才能摄入多种质地的食物计5分,不进行特殊准备便能摄入多种质地的食物计6分,无任何限制便可正常进食计7分。评分高低和吞咽功能强弱呈正相关[9]。语言功能评分,以语言功能量表评估,共有颜色名称、短句理解、听名指图、语言、听名指物、复述、执行命令等维度,计算总分,最低0分,最高10分,评分高低与语言功能恢复状况呈正相关[10]。
1.4 统计学处理
本研究数据全部纳入统计学软件SPSS 19.0中进行计算和对比,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后的FMA评分、Barthel指数、NIHSS评分对比
治疗前,研究组的FMA评分、Barthel指数、NIHSS评分与对照组比较,差异无统计学意义(P>0.05);治疗3个月后,研究组的FMA评分、Barthel指数高于对照组,NIHSS评分低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组治疗前后的FMA评分、Barthel指数、NIHSS评分对比[分,(±s)]
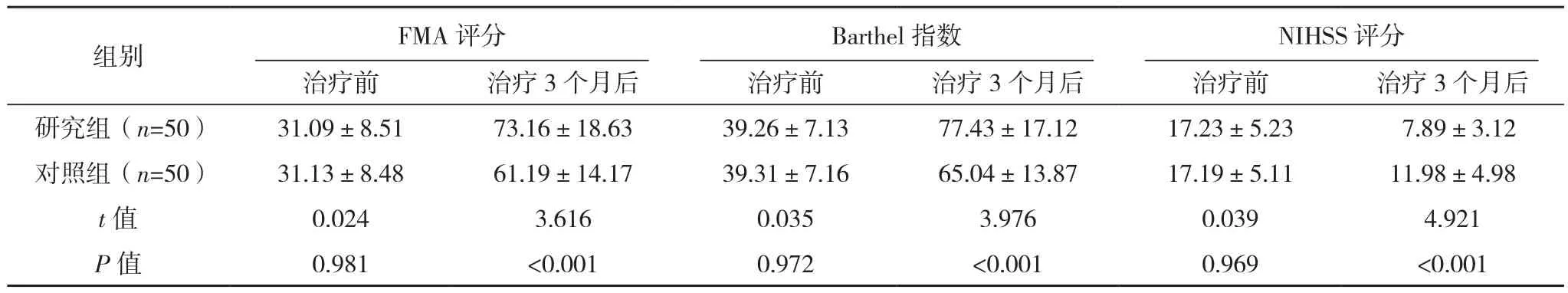
表1 两组治疗前后的FMA评分、Barthel指数、NIHSS评分对比[分,(±s)]
组别 FMA评分Barthel指数NIHSS评分治疗前 治疗3个月后 治疗前 治疗3个月后 治疗前 治疗3个月后研究组(n=50) 31.09±8.51 73.16±18.63 39.26±7.13 77.43±17.12 17.23±5.23 7.89±3.12对照组(n=50) 31.13±8.48 61.19±14.17 39.31±7.16 65.04±13.87 17.19±5.11 11.98±4.98 t值 0.024 3.616 0.035 3.976 0.039 4.921 P值 0.981 <0.001 0.972 <0.001 0.969 <0.001
2.2 两组治疗前后的脑组织影像学指标对比
治疗前,研究组的表观弥散系数、各向异性分数与对照组比较,差异无统计学意义(P>0.05);治疗3个月后,研究组的表观弥散系数高于对照组,各向异性分数低于对照组,差异有统计学意义(P<0.05),见表 2。
表2 两组治疗前后脑组织影像学指标对比(±s)

表2 两组治疗前后脑组织影像学指标对比(±s)
组别 表观弥散系数(×10-3 mm2/s) 各向异性分数治疗前 治疗3个月后 治疗前 治疗3个月后研究组(n=50) 0.39±0.04 0.85±0.11 0.24±0.11 0.05±0.01对照组(n=50) 0.41±0.07 0.61±0.09 0.29±0.19 0.15±0.04 t值 1.754 11.940 1.610 17.150 P值 0.083 <0.001 0.111 <0.001
2.3 两组的后遗症发生率对比
治疗3个月后,研究组的后遗症发生率(10.00%)低于对照组(30.00%),差异有统计学意义(P<0.05),见表 3。
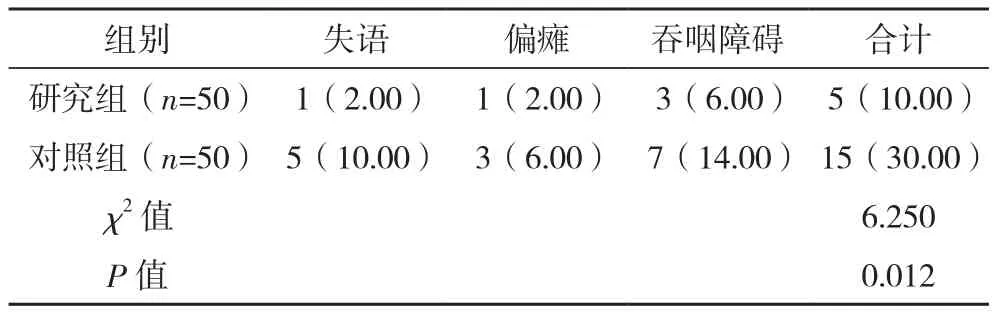
表3 两组的后遗症发生率对比[例(%)]
2.4 两组治疗前后的语言功能和FOIS评分对比
治疗前,研究组的语言功能评分和FOIS评分与对照组比较,差异均无统计学意义(P>0.05);治疗3个月后,研究组的语言功能评分及FOIS评分比对照组高,差异有统计学意义(P<0.05),见表4。
表4 两组治疗前后的语言功能和FOIS评分对比[分,(±s)]
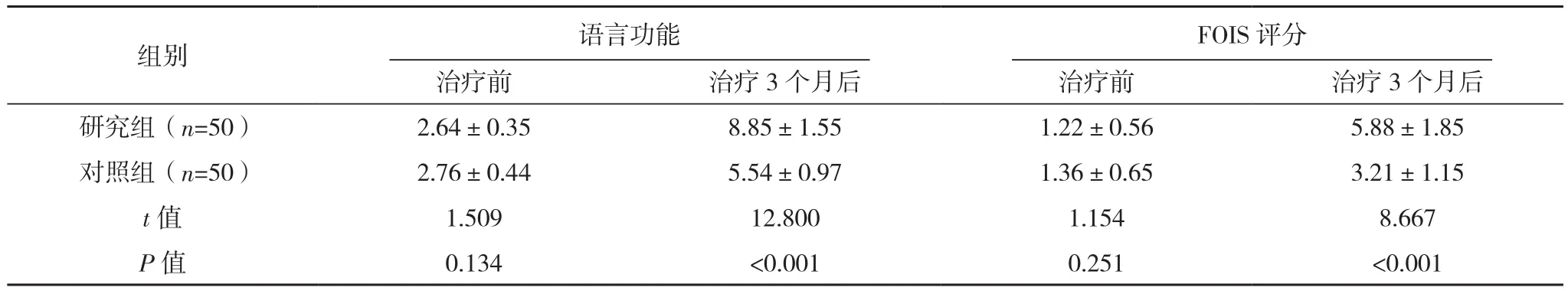
表4 两组治疗前后的语言功能和FOIS评分对比[分,(±s)]
组别 语言功能治疗前 治疗3个月后 治疗前 治疗3个月后研究组(n=50) 2.64±0.35 8.85±1.55 1.22±0.56 5.88±1.85对照组(n=50) 2.76±0.44 5.54±0.97 1.36±0.65 3.21±1.15 t值 1.509 12.800 1.154 8.667 P值 0.134 <0.001 0.251 <0.001
3 讨论
临床治疗急性脑梗死的手段主要是药物和手术,二者均可阻断急性脑梗死的病理过程,恢复神经组织的血液灌注,保护神经细胞,减少脑组织受到的损害。虽然疗效显著,但若仅采取药物和手术治疗,患者会因为长期卧床、缺少运动而发生压疮、关节痉挛等并发症,神经组织的自我修复能力也难以被调动起来,从而影响肢体功能的恢复[11]。常规治疗对患者病情改善效果一般,且见效较慢,患者发生失语、偏瘫等后遗症的风险较高,术后生活质量较为一般。神经康复治疗可以针对神经功能受损导致的偏瘫、失语、吞咽障碍等后遗症进行针对性的治疗,以恢复相应的神经功能,改善患者的生活质量。本文中研究组采取的康复治疗,便是通过吞咽功能练习,借由肌肉运动及冷刺激来提高口咽部的肌力,通过咀嚼动作间接刺激神经,以促进神经组织的重塑,使局部再次得到神经支配;而语言功能练习则是通过循序渐进的发音练习逐渐恢复患者的语言能力,在练习的过程中患者不断思考,更是有助于神经功能的康复;肢体功能训练也是借助反复的机械性练习来刺激远端神经,进而对中枢神经系统实现间接性的刺激,从而使中枢神经逐步恢复对肢体的支配能力。可以说,采取康复治疗对患者脑组织影像学指标、肢体功能、侧支循环状况、吞咽功能、语言功能等均有积极的影响,为了改善患者的预后,临床非常有必要为患者开展康复治疗。目前,临床主要在康复治疗的时机上存在争议,部分医学工作者认为过早进行康复治疗不利于患者病情的稳定,而另外一部分医学工作者则认为越早进行康复治疗,患者的神经功能越能更早且更好地恢复。实际上,神经修复能力具有较高的“时效性”要求,如果过晚进行神经康复治疗,那么神经功能的修复效果将会大打折扣。马灿灿等[12]便在其研究中指出,在术后超早期(24~48 h)进行神经康复治疗,可以刺激患侧肢体发挥原始本能,学习健侧肢体的运动,从而促进神经细胞的再生和神经功能的重建,从而发挥神经系统代功能,使患者肢体运动功能得到显著改善[13]。本文中研究组选择在超早期(生命体征稳定后)进行神经康复治疗,孟磊等[14]则是在溶栓的基础上行超早期神经康复治疗,笔者和孟磊都以调动神经的自我修复能力,在尽可能短的时间内恢复患者的神经功能为目的,针对偏瘫、失语、吞咽障碍进行了相应的训练,最终本文中研究组的后遗症发生率(10.00%)低于对照组(30.00%),治疗3个月后的NIHSS评分低于对照组(P<0.05),孟磊等[14]研究中研究组也获得了7.5%的后遗症发生率、治疗后显著降低的NIHSS评分(P<0.05),结论一致。本文中研究组治疗3个月后的FMA评分、Barthel指数、表观弥散系数高于对照组,各向异性分数则低于对照组(P<0.05),陈武泽等[15]的研究结果与本文趋势一致,即试验组的治疗后的FMA评分、Barthel指数、表观弥散系数高于对照组,各向异性分数低于对照组(P<0.05)。此外,本文中研究组还通过超早期康复治疗提高了患者的FOIS评分和语言功能评分(P<0.05),再加上以上对比,均可以证明康复训练可以通过反复刺激来加快脑细胞的恢复,使脑细胞功能重建,改善脑细胞状态,越早进行神经康复治疗,神经的代偿能力越能尽早激活,神经功能越能得到更好更快地康复,不仅患者脑组织状况得到改善,生活能力得到提高,后遗症的发生风险也会显著降低。
综上所述,急性期脑梗死患者应用超早期神经康复疗法可以显著改善其脑组织影像学指标和神经功能、吞咽功能、语言功能及肢体运动功能,提高其日常生活能力,使其具有更好的预后。
