伊布替尼治疗复发或难治性慢性淋巴细胞白血病的临床疗效分析
2022-09-09王新月
王新月,崔 健
(北京首都医科大学附属友谊医院平谷医院肿瘤血液科,北京 101200)
慢性淋巴细胞白血病(chronic lymphocytic leukemia,CLL)是主要由B淋巴细胞克隆性增殖引起的恶性肿瘤疾病,发病时在外周血、骨髓、肝、脾脏及淋巴结等组织和器官处恶性增殖、聚集。晚期可造成骨髓衰竭,导致严重的贫血、出血、感染,甚至死亡[1-2]。90%的初诊CLL患者经常无症状,表现为一种惰性肿瘤[3]。含嘌呤类似物或者烷化剂的联合化疗是临床上治疗CLL的主要手段,对于大多数CLL患者而言,初期可能获得良好的疗效,但无论初期疗效如何,CLL最终会进展为活动期,进入难治或复发阶段[4-5]。伊布替尼是布鲁顿酪氨酸激酶(bruton’s tyrosine kinase,BTK)的有效共价抑制剂,BTK是B细胞信号的关键成分,在B细胞发育、存活和功能中起着重要作用[6]。2016年,美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)指南推荐伊布替尼作为伴del(17p)的复发或难治性CLL的一线治疗药物[7],并在欧美国家被证明极大地改善了复发或难治性CLL患者的预后[8]。近年来,越来越多的临床工作者将其用于CLL的一线治疗,但其治疗复发或难治性CLL的疗效及安全性目前在国内罕有报道。为此本研究旨在通过对伊布替尼治疗复发或难治性CLL的临床疗效和安全性进行分析,以期为该领域的临床治疗提供参考。
1 对象与方法
1.1 研究对象
选取2018年6月至2020年6月本院收治的69例复发或难治性CLL患者为研究对象。所有纳入研究对象均符合《中国慢性淋巴细胞白血病/小淋巴细胞淋巴瘤的诊断与治疗指南(2018年版)》中复发或难治性CLL的诊断标准[9]。复发或难治性定义为初次诱导治疗2个疗程以上不缓解、1次完全缓解(CR)治愈后半年内复发以及复发后对甲氨蝶呤(MTX)等一线化疗药物耐药。排除标准:1)合并肝功能、肾功能、心功能不全者;2)合并其他恶性肿瘤者;3)治疗前感染未控制者;4)接受过造血干细胞移植者;5)相关治疗药物过敏者。69例复发或难治性CLL患者按照随机数表法分为实验组(34例)和对照组(35例)。实验组男性19例,女性15例,年龄45~78岁,平均年龄(59.62±8.17)岁;CLL临床分期中Ⅲ期20例,Ⅳ期14例。对照组男性18例,女性17例,年龄43~76岁,平均年龄(58.80±7.96)岁;CLL临床分期中Ⅲ期19例,Ⅳ期16例。两组患者的性别、年龄、临床分期等一般资料差异均无统计学意义(P均>0.05),具有可比性。本研究经过本院伦理委员会审核批准,患者自愿配合治疗并知情同意。
1.2 治疗方法
对照组患者给予氟达拉滨+环磷酰胺±利妥昔单抗(FCR方案)治疗。FCR治疗方案:氟达拉滨25 mg·(m2·d)-1,1~3 d静脉滴注;环磷酰胺250 mg·(m2·d)-1静脉滴注,第1~3天;利妥昔单抗375 mg·(m2·d)-1静脉滴注,第1天。每个疗程共28 d,同时给予水化、碱化以及其他必要支持治疗。实验组给予伊布替尼[商品名“亿珂”,艾伯维(美国)生产,注册标准JX20160135,规格:140 mg/粒]420 mg/次,1次/d。每2周监测血常规、肝肾功能及不良反应。根据美国卫生及公共服务部常见不良事件评价标准(CTCAE)[10]调整药物剂量,若出现CTCAE≥3级不良事件则中断用药;中断用药后,待不良反应症状缓解至CTCAE 1级或消失后,恢复420 mg/次,1次/d的剂量;若再次出现不良反应,则减量为280 mg/次,1次/d继续服用;第3次出现不良反应,则降至140 mg/次,1次/d;若不良反应后续仍出现,则终止用药。两组患者连续给药4个周期,3周为1个周期。
1.3 观察指标
对两组患者治疗前后的外周血白细胞计数(WBC)及淋巴细胞绝对数(ALC)等外周血常规指标进行观察,利用流式细胞仪检测两组患者白血病微小残留病变(MRD)的差异,按照MRD≥10-4评价为MRD阳性。同时记录两组患者发热、乏力、疼痛、腹胀及水肿等症状与体征持续时间及治疗期间的血液毒性不良反应,如中性粒细胞减少、血小板减少,以及非血液毒性的出血、房颤、消化道反应和肝肾功能异常等不良反应发生情况,和随访两组患者12个月时的无进展存活率(PFS)和总存活率(OS)。临床疗效按照《中国慢性淋巴细胞白血病/小淋巴细胞淋巴瘤的诊断与治疗指南(2018年版)》中相关标准判定。1)完全缓解(CR):临床症状及体征消失,无肝、脾、淋巴结肿大,骨髓增生和实验室检查指标正常;2)部分缓解(PR):临床症状及体征明显改善,淋巴结及肝、脾较治疗前缩小≥50%,外周血常规指标明显好转;3)病情稳定(SD):病灶两径乘积缩小<50%,或者增大<25%,持续1个月;4)病情进展(PD):病灶明显增大,出现新病灶。治疗总有效率(ORR)=(CR+PR)/总例数×100%。
1.4 统计学方法
采用SPSS 19.0统计学软件进行数据分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以率(%)表示,组间比较采用χ2检验。P≤0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较
实验组CLL患者的ORR为88.24%,高于对照组的65.71%(P<0.05),见表1。
2.2 两组患者MRD及生存分析比较
治疗后,实验组患者MRD阳性率低于对照组(P<0.05);实验组患者12个月PFS和OS优于对照组(P均<0.05),见表2、图1。
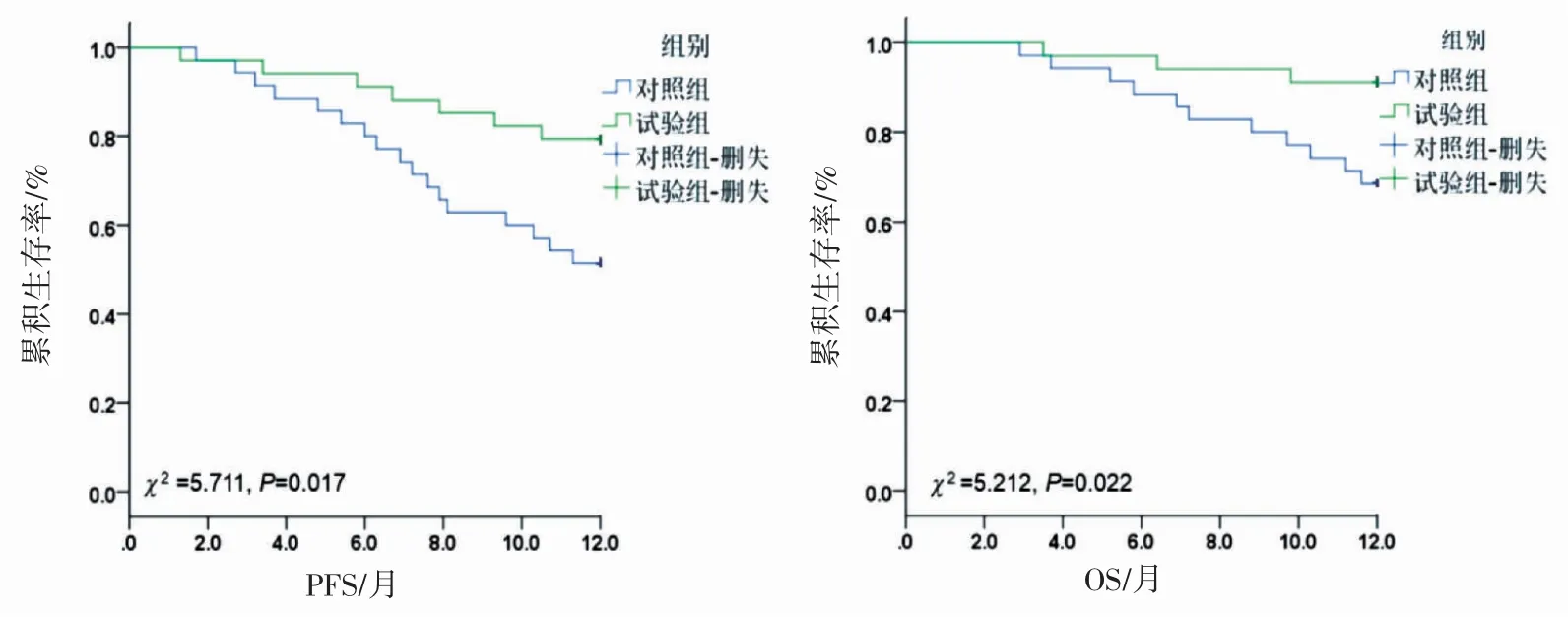
图1 两组CLL患者12个月时PFS和OS的Kaplan-Meier生存曲线
2.3 两组患者外周血常规指标情况
两组CLL患者治疗前WBC和ALC水平的差异均无统计学意义(P均>0.05);治疗后,两组CLL患者WBC均降低(P均<0.05),且实验组WBC、ALC均比对照组低(P均<0.05),见表3。
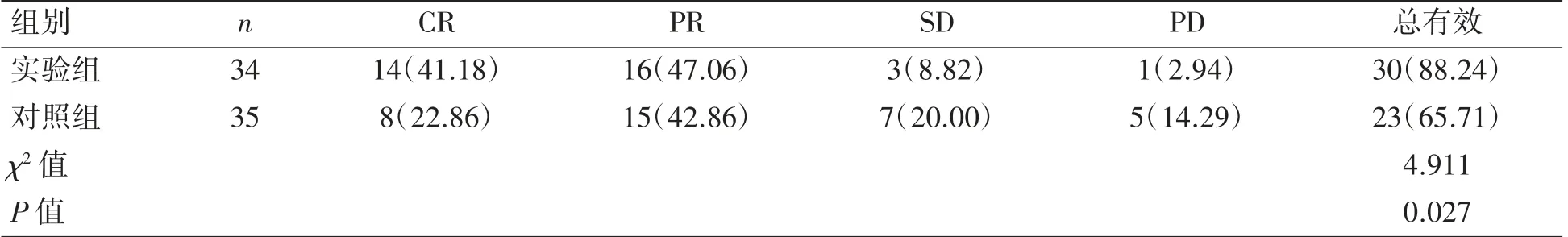
表1两组患者临床疗效比较[例(%)]

表2两组患者MRD及生存分析比较[例(%)]
表3两组患者治疗前后WBC、ALC水平比较(±s,×109/L)
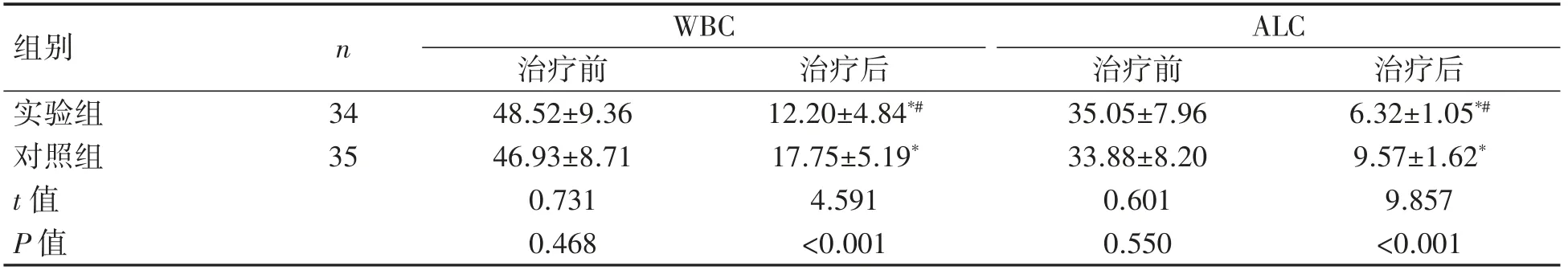
表3两组患者治疗前后WBC、ALC水平比较(±s,×109/L)
与治疗前相比*P<0.05;与对照组相比#P<0.05。
组别 n WBC ALC治疗前 治疗后 治疗前 治疗后实验组 34 48.52±9.36 12.20±4.84*# 35.05±7.96 6.32±1.05*#对照组 35 46.93±8.71 17.75±5.19* 33.88±8.20 9.57±1.62*t值 0.731 4.591 0.601 9.857 P值 0.468 <0.001 0.550 <0.001
2.4 两组患者症状和体征情况
与对照组相比,实验组CLL患者发热、乏力、疼痛、腹胀及水肿等症状及体征的持续时间均短于对照组(P均<0.05),见表4。
2.5 不良反应分析
两组CLL患者中性粒细胞减少、血小板减少、出血、房颤、消化道反应和肝肾功能异常等不良反应发生率比较差异均无统计学意义(P均>0.05),见表5。
3 讨论
有研究[11]报道,CLL是最常见的成人白血病,约占成人白血病的25%,预计每年发病率为4.2/10万,另有研究[12]报道,该病年发病率较低,低于1/10万。目前尚不清楚这种差异是否与环境或遗传因素有关。近年来,随着研究者对CLL发病机制的深入理解和研究,针对CLL的大量新靶向药物,包括免疫调节剂来那度胺、PI3K抑制剂Idelalisib、Bcl-2抑制剂Venetoclax以及BTK抑制剂伊布替尼等,为复发或难治性CLL的治疗带来了革命性的改变。其中伊布替尼自2013年开始用于治疗套细胞淋巴瘤、慢性淋巴细胞白血病/小淋巴细胞淋巴瘤(CLL/SLL)、淋巴浆细胞样淋巴瘤和边缘区淋巴瘤等多种血液恶性肿瘤以来,取得了良好的疗效[13-14]。Barr等[15]研究显示,相比苯丁酸氮芥,伊布替尼治疗老年CLL患者的疗效和安全性更高,且随访24个月发现伊布替尼组患者的PFS和OS高于前者。而刘婕妤等[16]研究发现,伊布替尼靶向治疗CLL疗效优于氟达拉滨联合环磷酰胺等传统化疗,可明显改善CLL患者的生存预后,提示伊布替尼在国内外作为一线治疗CLL药物的疗效得到了广泛印证。近年来,报道发现伊布替尼极大改善了复发或难治性CLL患者的预后[17]。梁辉信等[18]通过对纳入的10个不同国外地区共1 262例复发或难治性CLL患者进行Meta分析发现,伊布替尼单治疗的ORR为80%,是治疗复发或难治性CLL的有效手段。而本研究采用伊布替尼对本院收治的34例复发或难治性CLL患者进行治疗,结果表明伊布替尼治疗的CR和PR率分别为41.18%和47.06%,ORR为88.24%,且高于采用FCR联合治疗方案的对照组(ORR:74.29%)。提示对于复发或难治性CLL患者而言,伊布替尼治疗方案能提供良好的疗效。
表4症状和体征持续时间比较(±s,d)
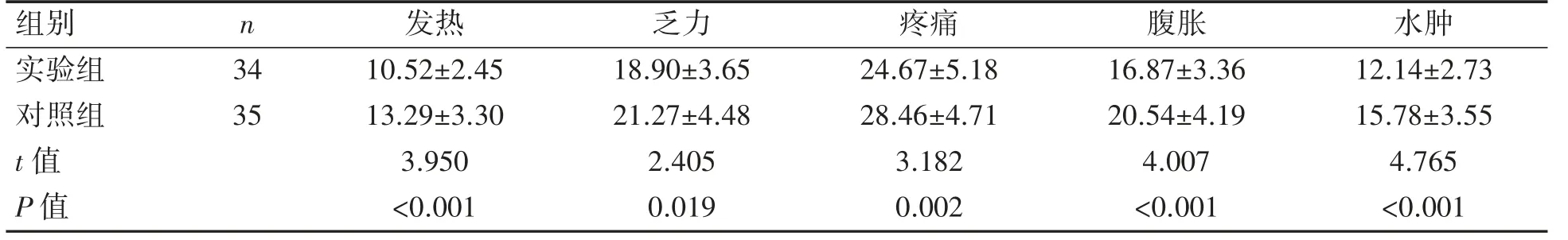
表4症状和体征持续时间比较(±s,d)
组别 n 34 35 发热 乏力 疼痛 腹胀 水肿实验组 10.52±2.45 18.90±3.65 24.67±5.18 16.87±3.36 12.14±2.73对照组 13.29±3.30 21.27±4.48 28.46±4.71 20.54±4.19 15.78±3.55 t值 3.950 2.405 3.182 4.007 4.765 P值 <0.001 0.019 0.002 <0.001 <0.001
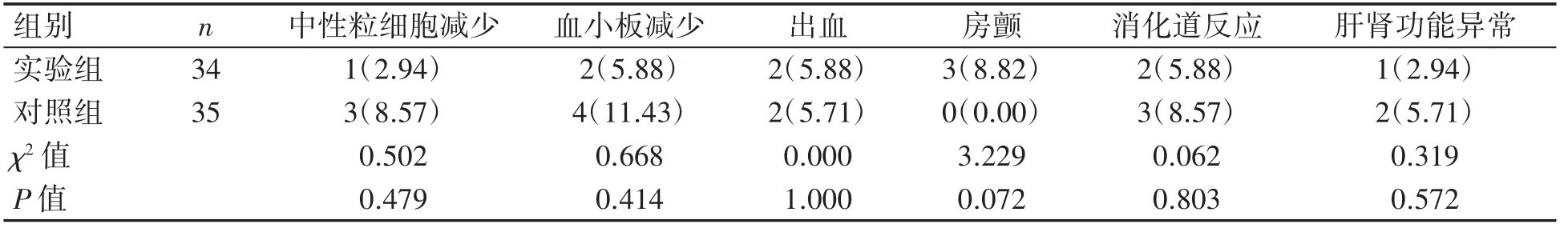
表5不良反应发生率比较[例(%)]
同时,本研究结果显示,观察组患者经伊布替尼治疗后,发热、乏力、疼痛、腹胀及水肿症状及体征的持续时间相比FCR治疗方案的对照组更短,且外周血常规指标更低。提示伊布替尼治疗复发或难治性CLL患者能有效降低患者白细胞数及ALC,可保护患者免疫力,进而提升抵抗细胞毒性作用,迅速改善患者的临床症状及体征。韩慧杰等[19]研究也发现,相比CHOP化疗方案治疗,FCR治疗方案更能改善CLL患者的外周血常规指标、MRD和临床症状及体征情况。这可能与靶向药物利妥昔单克隆抗体对患者免疫力毒害更小,能减少患者免疫性溶血的发生有关。而伊布替尼治疗相比FCR方案,其细胞毒性作用更小,改善复发或难治性CLL患者的外周血常规指标、MRD和临床症状及体征情况更佳。
此外,本研究还发现,相比FCR治疗方案,伊布替尼治疗复发或难治性CLL患者的MRD清除更彻底,且12个月PFS和OS优于FCR治疗,有效改善了复发或难治性CLL患者的预后。Huang等[20]通过一项随机开放的三期临床实验结果亦表明,与利妥昔单抗(抗CD20抗体)相比,伊布替尼改善了复发或难治性CLL患者的治疗效果,且伊布替尼组患者的ORR、PFS和OS相比利妥昔单抗组更高。Byrd等[21]报道发现,与另一种抗CD20抗体奥法木单抗(ofatumumab)相比,伊布替尼显著提高了复发或难治性CLL/SLL患者的ORR、PFS和OS。因此,伊布替尼治疗复发或难治性CLL/SLL患者疗效确切的同时,还能改善患者预后,使患者生存期获益。但伊布替尼治疗的长期预后效果尚待继续随访。
在CLL化疗治疗中,药物的不良反应是临床工作中棘手的问题,如何降低药物毒副反应,减少不良反应发生,始终是临床治疗的重点也是难点。伊布替尼常见的不良反应包括出血、感染、房颤、腹泻、关节痛等诸多非血液学毒性[22]。血液学毒性主要以中性粒细胞减少、血小板减少较为常见,而非血液学毒性不良反应以房颤和出血居首,尤其等级≥3级的出血,多数为皮肤、黏膜出血,可导致患者停药[23]。陈曦等[24]报道显示,CLL/SLL患者中非血液学毒性不良反应以出血、腹泻、皮疹、乏力较为常见。房颤是伊布替尼治疗过程中另一项常见不良反应。而本研究结果显示,虽然相比FCR治疗,伊布替尼组的房颤、出血等不良反应发生率相对较高,但两组患者的不良反应发生率差异无统计学意义,表明伊布替尼单药在治疗复发或难治性CLL时疗效及安全性好。而Leong等[25]研究显示,伊布替尼相关的房颤的相对危险度(RR)为3.9(95%CI:2.0~7.5)。McMullen等[26]研究认为,伊布替尼治疗引起房颤等心脏功能不良反应的机制可能是通过抑制心脏PI3KAkt信号传导来实现的。而Caron等[27]通过Meta分析表明,伊布替尼相关的出血的RR为1.66(95%CI:0.96~2.85),其机制可能与伊布替尼抑制血小板聚集和黏附相关。因此,据上述结果提示,伊布替尼临床治疗复发或难治性CLL患者时,监测心脏功能是不可或缺的,且应警惕使用伊布替尼治疗后大出血的发生,及时采取对应的治疗措施。
综上所述,与传统化疗方案相比,伊布替尼作为治疗复发或难治性CLL的新药具有治疗有效率高、安全性佳的优势,且可提高CLL患者的生存预后。此外,因随访时间短、样本量小且是单中心研究的缘故,本研究仍有许多不足和局限之处,后续研究需进一步扩大样本量、延长随访时间及开展多中心协作研究。
