中老年脑出血后深静脉血栓形成现状及影响因素
2022-09-05陈秀芳孙自芬王晓雪董晓晨胡平浪洪显钗陈婵王红霞
陈秀芳,孙自芬,王晓雪,董晓晨,胡平浪,洪显钗,陈婵,王红霞
1.温州医科大学附属第一医院 老年医学科,浙江 温州 325015;2.温州医科大学附属第二医院 综合病房,浙江 温州 325027;3.温州医科大学附属第一医院 重症监护室,浙江 温州 325015;4.温州医科大学附属第一医院 神经内科,浙江 温州 325015;5.温州医科大学附属第一医院 护理部,浙江 温州 325015
自发性脑出血是我国中老年人群常见的脑卒中类型[1]。深静脉血栓形成(deep venous thrombosis,DVT)是脑卒中后常见并发症之一,其中50%~60%的DVT患者会并发肺血栓栓塞[2],是脑卒中死亡的主要原因之一[3]。因此,对中老年脑出血患者进行早期的DVT预防至关重要。虽然在国外对脑卒中患者进行DVT预防干预已成为常规[4],但在脑出血的早期处理过程中,临床医师担心患者脑出血后脑内血肿扩大,往往较少使用抗栓/凝药物来预防DVT的发生,因此,脑出血患者发生DVT的风险较其他慢性病患者更高[5]。如不及时采取相关预防措施,可能超过40.4%的偏瘫脑出血患者发生DVT[6]。而目前有关我国脑出血后并发DVT的情况及其相关危险因素的研究较少,本研究对本地区最大规模三甲医院脑出血后急性期DVT的发病情况及相关危险因素进行调查,为预防脑出血后DVT的发生提供一些有意义的临床证据。
1 对象和方法
1.1 研究对象 连续性选择2019年9月至2021年5月在温州医科大学附属第一医院就诊且发病24 h内住院的脑出血患者为研究对象。纳入标准:①发病年龄≥45周岁;②脑出血诊断按照《中国脑出血诊断治疗指南2019》制定的自发性脑出血诊断标准[7],并均经头颅CT检查证实。排除标准:①外伤性脑出血、动脉瘤或血管畸形导致的脑出血、瘤卒中;②抗栓或溶栓后相关脑出血、凝血机制异常引起的脑出血;③病情危重患者;④因其他原因无法完成主要指标观察(如双下肢静脉超声检查、Wells评分等)者。共346例脑出血患者符合纳入标准,剔除101例病例资料不全的患者,最终本研究入选245例脑出血患者。
1.2 研究方法
1.2.1 临床数据收集:采用自制调查表,由研究者从患者的电子病历中提取数据,包括:①人口学资料:年龄、性别等;②既往疾病史:高血压、高血脂、糖尿病、房颤、冠心病、卒中/短暂性脑缺血发作等;③既往用药:口服避孕药、降压药、降糖药、他汀类药、抗血小板药;④发病后住院合并用药:脱水剂(如使用甘露醇、速尿等减低颅内压药)、降压药、抗生素;⑤住院期间有无长期卧床(≥3 d)、有无早期康复治疗(包括床旁康复);⑥有无下肢肿胀、疼痛、静脉曲张等DVT临床表现。其中一名研究者负责提取数据并填写调查表,另一名研究者核对调查表,如果发现数据不一致,由二人共同核对后确认。
1.2.2 Wells评分:Wells评分是一项综合性预测DVT危险性的评定量表,包括了下肢瘫痪等九项(每项1分),得分越高DVT危险性越大,其可信度和准确度较高。≥3 分对DVT的预测率为75%[8]。Wells评分由责任护士在患者入院当天完成。
1.2.3 美国国立卫生研究院卒中评分量表(National Institute of Health stroke scale,NIHSS):NISS量表主要用于评估脑出血患者神经功能的缺损程度,是评估病情变化的重要预测工具[9]。NIHSS由首诊医师在患者入院当天完成。
1.2.4 实验室检查指标:入院次日采空腹静脉血检测D-二聚体浓度、同型半胱氨酸水平、纤维蛋白原浓度、血脂和血糖水平等。
1.2.5 DVT检查:患者在住院期间如出现DVT临床表现或怀疑上肢或下肢有DVT时,立即进行静脉造影检查或静脉彩色多普勒超声检查或静脉CT血管造影检查,以明确有症状DVT脑出血患者。无上肢或下肢DVT临床症状患者,在发病后10~14 d内应用飞利浦彩色多普勒超声对患者双侧上肢或下肢静脉进行超声检查,以发现无症状DVT脑出血患者。DVT的诊断标准:①静脉腔内存在强弱不等的实性回声;②加压管腔,管腔不变瘪或仅部分变瘪;③脉冲和彩色多普勒无法探及血流,或显示血流充盈缺损[7]。对于高度可疑DVT的患者,于1周后再次进行双下肢超声检查以确认。
1.3 统计学处理方法 采用SPSS19.0进行统计分析,计量资料用±s表示,2组间比较采用t检验;计数资料用频数和百分率表示,2 组间比较采用χ2检验。经过单因素分析后,将P<0.1的变量纳入二元Logistic回归模型方程进行多因素分析,以所纳入的变量为自变量,以患者是否发生DVT为因变量。P<0.05为差异有统计学意义。
2 结果
2.1 DVT的患病情况 本研究共纳入245例患者,其中男114例,女131例,年龄45~88(60.8±10.6)岁。经超声检查确认在急性期(发病2周内)共检出DVT 79例,发病率为32.24%,其中39例(49.36%)无DVT的临床症状。男性患者发生DVT 36例(31.58%),女性患者发生DVT 43例(32.82%),男性和女性DVT发生率差异无统计学意义(χ2=0.44,P=0.82)。
2.2 急性期脑出血患者DVT发生的危险因素分析单因素分析发现,DVT组和无DVT组患者间年龄≥70岁、下肢NIHSS评分高(≥3分)、连续卧床时间≥3 d、Wells评分≥2分、康复治疗、肺部感染、脱水剂、血肿体积、入院时D-二聚体、入院时纤维蛋白原等因素均P<0.1,见表1。将上述因素纳入二元Logistic回归分析,结果发现,年龄≥70岁、下肢NIHSS评分≥3分、连续卧床时间≥3 d、Wells评分≥2分、入院时D-二聚体高是急性脑出血后患者发生DVT的独立危险因素,而早期康复治疗是DVT发生的保护因素(P<0.05),见表2。
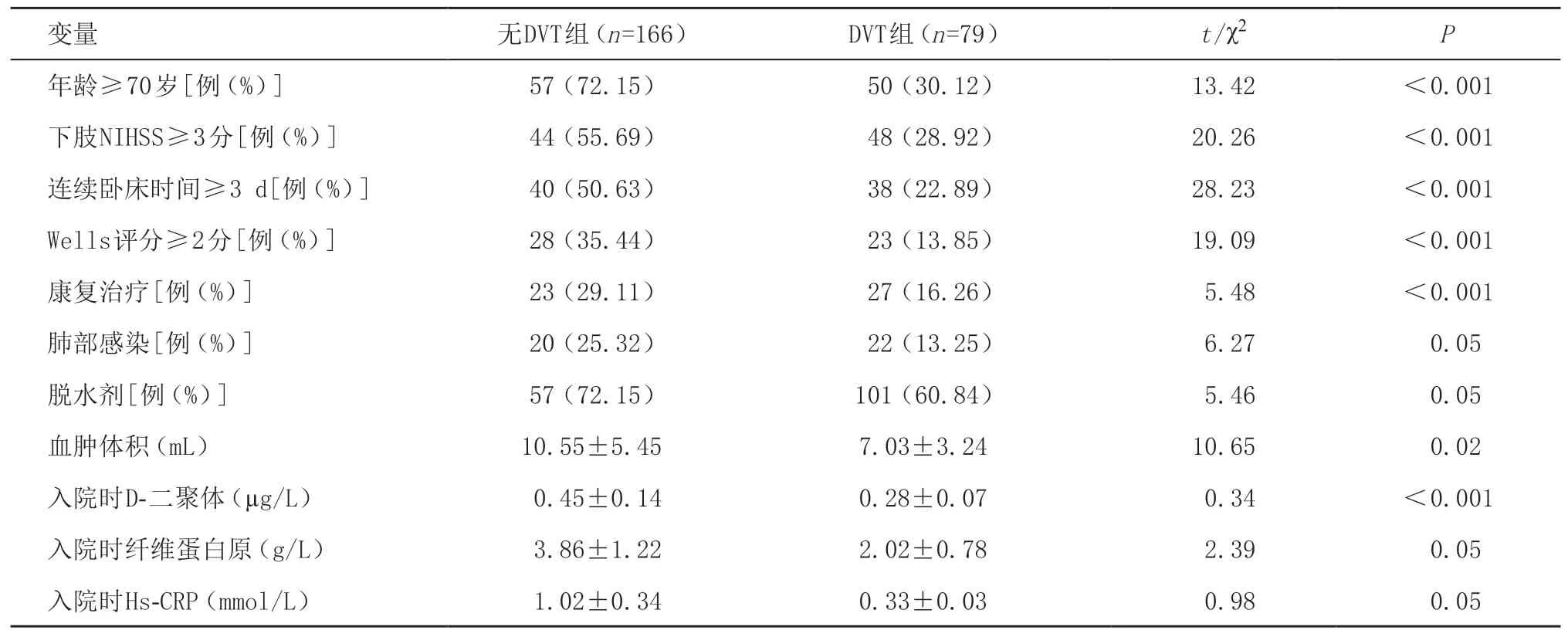
表1 脑出血患者DVT可能危险因素的单因素分析
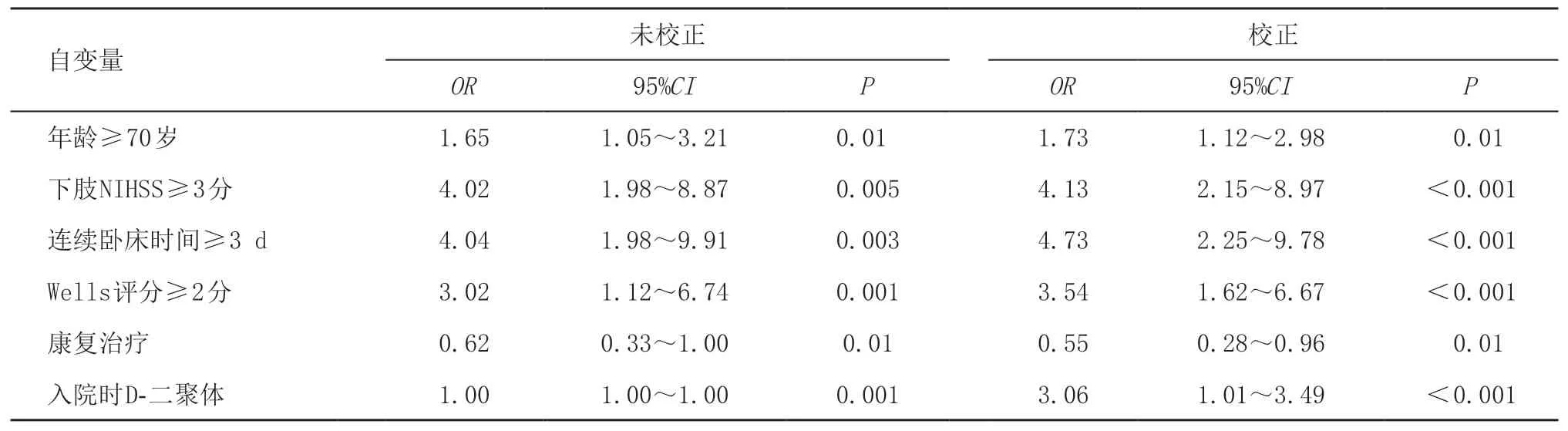
表2 脑出血急性期发生DVT的Logistic回归分析结果
3 讨论
自发性脑出血在脑卒中各亚型中发病率居第2位[10]。我国脑出血的发病率较高,占所有脑卒中的18.8%~47.6%[11]。脑出血患者由于肢体麻痹,卧床时间较其他患者长,血栓前状态活动增加,极易发生DVT和肺栓塞,既往研究发现脑出血后DVT的发生率为2.7%~40.4%[12]。本研究通过本地区最大规模三甲医院住院患者的横断面调查研究发现脑出血后急性期DVT的发病率较高(32.24%),这与我国北方一家三甲医院报道的25.7%比较接近[13],不过我国报道的比率都远高于美国报道的2.0%~3.2%[14]。其原因可能与我国脑出血住院患者病情较重、下肢瘫痪重的患者多、发病后早期进行康复治疗较少有关,而且本研究人群为中老年人群,其中年龄大于70岁的人群占比较大,也是本研究观察到的DVT发病率较高的原因。此外,医护人员由于担心脑出血血肿扩大以及使用肝素、弹力袜等预防性措施的循证医学证据不足,导致预防措施不强[15]。同时本研究发现,79例DVT患者中有39例(49.36%)患者有下肢疼痛、肿胀、静脉曲张等DVT的临床表现,另外接近一半的患者没有相关临床表现,这为DVT的诊断带来一定困难。因此,应对急性脑出血患者进行常规双下肢静脉超声检查,以尽早发现和诊断无症状的DVT。
本研究采用二元Logistic回归分析以明确脑出血后发生DVT危险因素。结果显示年龄≥70岁、下肢偏瘫严重者(NIHSS评分≥3分)、连续卧床时间长(≥3 d)、Wells评分高(≥2分)、入院时D-二聚体高是中老年脑出血患者急性期发生DVT的危险因素。其原因可能与严重瘫痪后下肢运动较少、卧床时间延长导致的血流淤滞引起凝血因子堆积,凝血系统被激活,同时脑出血后往往自身催化激活血栓前状态,这些都是加重血液高凝状态的可能因素;此外,血液淤滞后极易导致静脉扩张,引起血管内皮损伤,进一步促进深静脉血栓的形成及发展。
本研究显示Wells评分≥2 分是脑出血患者发生DVT的独立危险因素之一,提示该指标可作为脑出血中老年患者DVT危险性的预测指标,可据此对高危DVT中老年患者进行严密监测,予以必要的预防和护理措施。D-二聚体的生成或增高表示凝血和纤溶系统被激活,能够体现体内凝血酶的活性及纤维蛋白的生成情况,是体内血栓形成的指标之一[16-17]。本调查显示中老年脑出血患者入院时D-二聚体水平高也是DVT危险因素,与国内外研究结果相一致[12],这说明对D-二聚体水平进行监测可以发现DVT高危险风险的患者。
此外本研究发现,早期康复治疗是中老年患者脑出血后DVT的保护因素,能够降低DVT的发生,这与既往研究[18]结果一致,因为早期康复措施,增加了瘫痪下肢的运动范围,有利于静脉血液的回流,同时肌肉血管的运动有利于减轻血栓前状态的激活,能够减少静脉血栓的形成。
综上所述,脑出血后急性期年龄≥70岁患者是DVT高发人群,尤其合并下肢严重瘫痪者和卧床时间较长者更加容易发生。接近一半的DVT患者无静脉血栓形成的表现症状,容易引起漏诊,因此应对中老年脑出血患者常规进行双下肢静脉超声检查,避免漏诊。同时,脑出血后的早期康复治疗能够降低DVT的发生率,对预防DVT的发生是非常重要的措施。因此,急性脑出血患者在病情稳定后,应尽早开展康复治疗,以减少DVT的发生,促进疾病康复。本研究的局限为单中心的研究,存在着残余混杂因素的作用,且样本量相对较小,可能存在一定的偏差,需要多中心大样本研究进一步验证。
