老年轻度认知障碍患者睡眠障碍与认知功能的关系
2022-09-01李钟梅郭志伟母其文
李钟梅,冉 丽,蒋 依,郭志伟,母其文
(1.南充市中心医院 影像科,四川 南充 637000;2. 西南医科大学 临床医学院,四川 泸州 646000)
睡眠是人体重要的生理功能,是维持良好精神状态的保证。多种形式的睡眠障碍(sleep disorders,SD)与认知功能下降有关,是老年患者发生认知障碍的危险因素之一。轻度认知功能障碍(mild cognitive impairment, MCI)是个人日常认知功能的损害超过年龄和教育程度的预期,但不会影响日常生活活动的症候群,是介于正常老年化和痴呆的一种临界状态。虽然MCI不同于痴呆症,后者会破坏患者的日常功能并产生更严重的认知缺陷,但有记忆障碍的MCI患者已被证明发展为痴呆症的风险较高。MCI患者SD的患病率是认知正常老年人群的3倍以上[1]。SD会影响患者生活质量,加速认知功能衰退,增加痴呆的患病风险[1]。本研究对MCI患者的认知功能和睡眠状况进行评价,并研究两者之间的关系,探讨SD对MCI患者认知功能的影响,为及时干预SD、延缓MCI患者认知功能减退提供一定的临床依据。
1 资料与方法
1.1病例选择 选取2018年11月至2019年1月四川省南充市某社区的MCI患者171例,其中男性61例,女性110例。纳入标准:①符合2018中国痴呆与认知障碍诊治指南[2]中MCI的诊断标准。②年龄60~<80岁。③蒙特利尔认知评估量表基础版(Montreal cognitive assessment-basic,MoCA-B)评分情况:小学及以下学历评分≤19分,中学学历≤22分,大学学历≤24分;简明精神状态量表(mini-mental status examination,MMSE)评分:文盲者评分>17分,小学学历评分>20分,初中及以上评分>24分;临床痴呆评定量表(clinical dementia rating,CDR)评分=0.5;日常生活能力量表(activity of daily living scale, ADL)评分≥26分;功能活动问卷(functional activities questionnaire, FAQ)评分≥9分。④配合研究涉及的相关检查,签署知情同意书。排除标准:①其他导致认知障碍的疾病,如脑血管病、脑积水、脑肿瘤及颅内感染等;②严重的内科疾病,如心肺功能不全、肝肾功能不全等慢性消耗性疾病;③精神分裂症等精神障碍性疾病;④药物或酒精等物质滥用史;⑤严重的头部外伤史;⑥服用可引起认知障碍的药物;⑦严重视力、听力障碍或其他严重影响检查的情况。
1.2方法
1.2.1一般资料 记录患者的人口学资料,包括性别、年龄、受教育水平等。
1.2.2总体睡眠评价 采用匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)量表评估患者的总体睡眠情况,该量表包括18个测评项目,归纳为7个子项目,包括主观睡眠质量、入睡时间、睡眠时间、睡眠效率、夜间睡眠障碍、催眠药物使用及日间功能障碍,每项评分0~3分,总分0~21分,分值越高,代表睡眠质量越差。根据测评结果进行分组,评分≥7分为MCI伴SD组(MCI-SD组),评分<7分为MCI不伴SD组(MCI-NSD组)[3]。
1.2.3认知功能评估 ①MoCA-B:一种比较灵敏、可靠的工具量表,包括10个子项目,评分越高,表明总体认知能力越好。②MMSE:简便易实行且应用广泛的评估总体认知功能的量表,包括5个子项目,评分越高,表明受试者总体认知能力越好。③听觉词汇学习测验(auditory verbal learning test,AVLT):评估患者的记忆功能,记录延迟回忆与再认词语个数,每对一个记一分,分值越高提示记忆功能越好。④波士顿命名测试(Boston naming test,BNT):评估患者的语言功能,20秒内正确命名该图形则给分,分值越高提示语言功能越好。⑤动物语言流畅性(animal verbal fluency test,AFT):评估患者语言功能, 要求被试者在1 分钟内说出或写出尽可能多的某一类属的词, 每说对一词得1分, 得分越高表示越流畅。⑥形状连线测试(trail making test, TMT):评估患者的执行功能,记录测试题A、B的总耗时数,耗时越长提示执行功能越差。
2 结 果
2.1人口学资料 在171例MCI患者中, MCI-SD组70例(40.9%),MCI-NSD组101例。两组性别、年龄、受教育水平等差异无统计学意义(均P<0.05),见表1。

表1 两组人口学资料比较
2.2两组总体睡眠情况比较 MCI-SD组PSQI量表总分及各子项目评分均明显高于MCI-NSD组,主观睡眠质量更差、入睡时间更长、睡眠时间更短、睡眠效率更低、SD更重、使用催眠药物更多、日间功能障碍更明显,见表2。

表2 两组PSQI量表及其子项目比较分)
2.3认知功能 与MCI-NSD组相比,MCI-SD组MoCA-B、MMSE、BNT评分明显降低,TMT-A总耗时数明显增加(均P<0.05),见表3。

表3 两组认知功能比较分)
2.4MCI-SD组认知功能与睡眠状况的相关性分析 Pearson相关性分析发现,MCI-SD组入睡时间与MMSE总分呈负相关,与TMT-A总耗时数呈正相关;睡眠效率与MMSE总分呈负相关;PSQI总分与MoCA-B及MMSE总分呈负相关,与TMT-A总耗时数呈正相关,见表4。
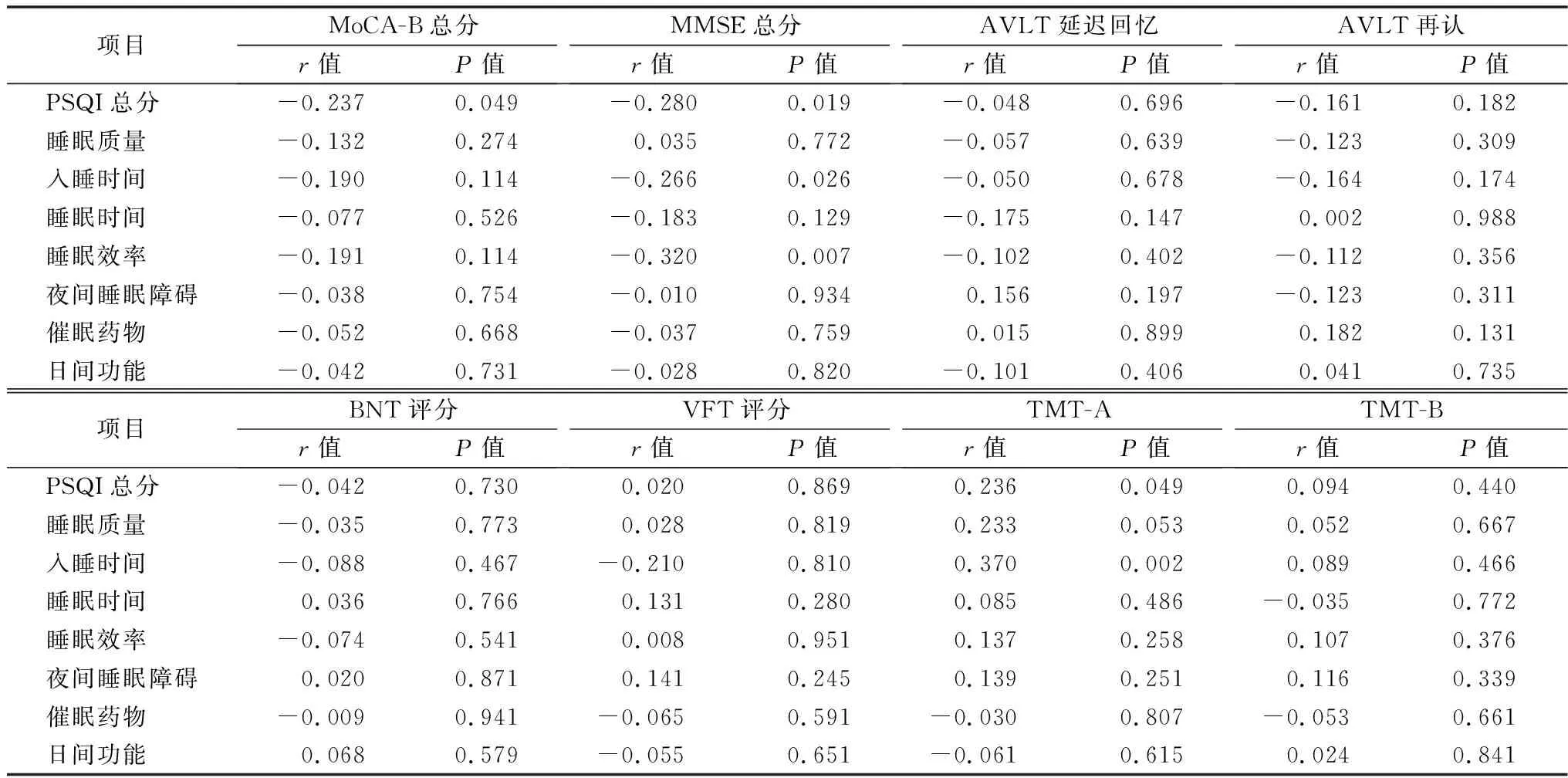
表4 MCI-SD组认知功能与睡眠状况的相关性分析
2.5MCI合并SD的危险因素分析 以是否患有SD为因变量,性别、年龄、受教育水平、MoCA-B、MMSE、AVLT、BNT、VFT总分、TMT总耗时数为自变量进行多因素Logistic回归分析,结果发现BNT、TMT-A总耗时数是MCI患者合并SD的独立危险因素(均P<0.05),见表5。
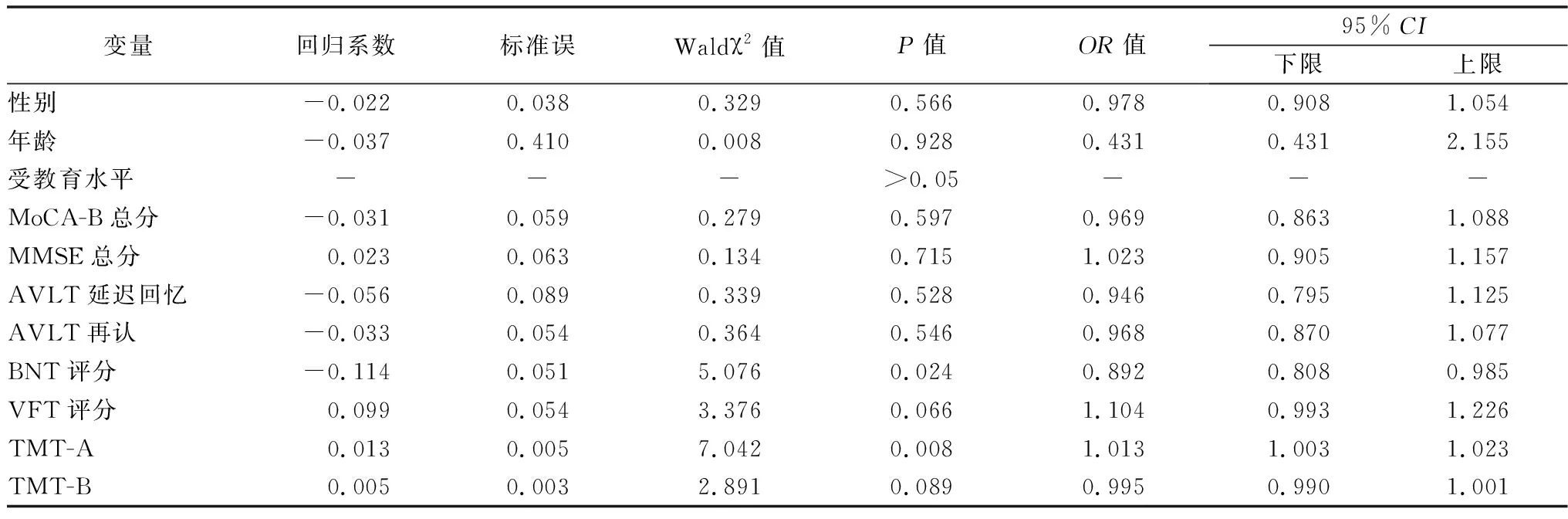
表5 MCI患者合并SD的危险因素分析
3 讨 论
睡眠可促进神经元的恢复和重塑,而睡眠剥夺损害认知功能[4]。有研究发现,睡眠质量差与额叶皮层灰质体积减小有关,同时SD也增加了额叶、颞叶和顶叶区域萎缩率[5]。因此,SD不仅损害身体健康,同时破坏大脑的认知功能,降低患者的生活质量。认知障碍患者,如MCI患者可表现出SD,改善SD有助于延缓患者认知功能的进行性衰退。
国外一项研究发现,40%的阿尔茨海默病(AD)患者存在SD[6]。MCI患者的SD研究相对较少,意大利一项纳入431例老年患者的研究发现,MCI各类型的SD与AD患者SD的发病率大致相同[7]。本研究采用PSQI量表评价总体睡眠状况,以PSQI总分≥7分判定为SD,结果发现40.9%的MCI患者存在SD,表明SD是MCI患者常见的临床症状。PSQI量表涵盖主观睡眠质量、入睡时间、睡眠时间、睡眠效率、夜间睡眠障碍、催眠药物及日间功能障碍共7个方面,我们发现,MCI-SD组上述表现明显重于MCI-NSD组,表明MCI患者的SD表现在多方面受损。这与郭鹏等[8]的研究结果相似。
本研究发现,MCI-SD组总体认知、语言及执行功能均较MCI-NSD组明显降低。已有研究发现过类似结果,Lim等[9]的前瞻性研究发现:SD程度与老年痴呆发生率及认知功能下降密切相关。睡眠明显影响MCI患者语言及执行功能的原因可能包括:SD严重影响多种神经递质的代谢(如γ-氨基丁酸、环磷酸腺苷), 从而严重影响突触的可塑性[10]。一些细胞活性降解产物,如β淀粉样蛋白(Aβ)低聚体和淀粉样蛋白沉积, 可导致神经通路及细胞内外离子紊乱, 从而引起神经元损伤[11]。动物和人类脑脊液中Aβ水平存在昼夜生理波动,清醒和睡眠减少时增加,SD患者多个脑区Aβ沉积均增加[12-13], 从而导致认知功能障碍,影响MCI患者的语言及执行功能。同时本研究发现,MCI患者的语言及执行功能也影响着睡眠,语言及执行功能越差导致SD的可能性越大。因此,睡眠和认知功能障碍之间存在密切联系,目前研究支持SD通过多种途径参与认知障碍的发生和发展,并有助于早期预测痴呆类型的发展,同时认知功能下降加重SD,两者之间存在双向关系[14]。
本研究结果显示,MCI患者的PSQI总分及入睡时间与总体认知功能及执行功能相关,睡眠效率与总体认知功能相关。一项社区人群的前瞻性研究[15]也发现了类似结果,即睡眠效率降低与认知功能下降风险的增加密切相关。对上述结果的原因分析有以下几个方面:①乙酰胆碱可通过作用乙酰胆碱受体来调节海马体中的神经元兴奋性[16],参与学习记忆及认知注意。MCI伴SD患者的认知损害可能与乙酰胆碱的异常合成分泌有关。②认知功能与大脑的血流量及分布密切相关,大脑半球局部供血不足,将会导致认知功能障碍。前额叶皮质是调节执行功能的重要结构[17],MCI伴SD患者由于入睡时间延长、睡眠质量不佳会引起前额叶皮质的血流量明显下降[18],从而造成执行功能的损害。③脑皮质尤其是内侧额叶皮质的萎缩,影响慢波睡眠对睡眠纺锤波的协调,由此损害夜间记忆整合,从而导致遗忘[19]。入睡时间延长及睡眠效率减低,可能引起大脑颞顶区神经网络变化以及使影响夜间记忆整合的睡眠纺锤波减少[7],从而影响认知功能。④慢性睡眠剥夺可能直接引起注意力、学习、记忆力及执行功能的下降[20]。入睡时间延长及睡眠效率减低可使实际睡眠减少而导致慢性睡眠剥夺。
本研究存在一些局限性,未对患者进行随访。综上,MCI患者中SD的发生率较高;MCI伴SD患者的SD体现在多个方面;MCI伴SD患者的认知与睡眠相互影响。临床医师应高度关注MCI伴SD患者,对MCI患者的认知功能和睡眠状况定期进行评价,及早干预SD、从而延缓MCI的恶化,提高患者的生活质量,减轻照护负担。
